© Borgis - Nowa Medycyna 3/2007, s. 52-56
*Anna Bronikowska-Kolasa1, Adam Borzęcki1, Franciszek Szubstarski2, Marcin Kolasa2
Ziarniniak twarzy – opis przypadku
Granuloma faciale – a case report
1Niepubliczny Zakład Opieki Zdrowotnej „Med-Laser” w Lublinie
Kierownik Zakładu: dr n. med. Adam Borzęcki
2Pracownia Histopatologii 1 Szpitala Wojskowego w Lublinie
Kierownik Pracowni: dr n. med. Franciszek Szubstarski
Streszczenie
Granuloma faciale ( granuloma eosinophilicum) is un uncommon inflamatory skin condition of unknown pathogenesis, characterised by reddish brown papules, nodules or plaques that usually involve the facial area and in some cases an unacceptable cosmetic apperance. Extrafacial lesions are rare. Granuloma faciale is often clinically misdiagnosed. The most frequent histopatologic features are the presence of a grenz zone, eosinophils, neutrophils and teleangiectases. Vascular changes are frequent, presented by leucocytoclastic vasculitis and extensive fibrin deposition. Numerous medical and surgical treatments of granuloma faciale have been used with varying degrees of success including laser therapy, surgical excision, dermabrasion, cryosurgery, intralesional corticosteroids, antimalarials, dapsone, tacrolimus and others. A 66-year-old woman with rheumatoid arthritis and solitary, sharply circumscribed, firm purple-brown nodule localized on the tip of the nose and typical histopatological findings is presented. We describe a variety of treatment options available for granuloma faciale.

Ziarniniak twarzy (Granuloma eosinophilicum faciei) to przewlekła zapalna dermatoza o nieznanej etiologii, którą charakteryzują bezobjawowe czerwonobrązowe ogniska, dobrze odgraniczone od otoczenia, najczęściej zlokalizowane na twarzy, jakkolwiek istnieją doniesienia o lokalizacji pozatwarzowej.
Termin granuloma faciei został po raz pierwszy użyty w 1937 roku celem opisania ogniskowego owrzodzenia warg i okolicy odbytu, w przebiegu gruźlicy, przez Cobane´a i wsp. Lever i Lepper w 1950 roku podzielili ziarniniaka eozynofilowego skóry na trzy grupy. Pierwsza obejmuje przypadki współistnienia zmian skórnych i ognisk ziarniniaka eozynofilowego zlokalizowanych w układzie kostnym (histiocytioza X), druga to przypadki zmian skórnych o charakterze bezobjawowych purpurowych plam zlokalizowanych na twarzy. Ostatnia grupa zawiera pozostałe przypadki w przebiegu różnych schorzeń z obecnością eozynofili w naciekach ziarniniakowych. Pierwszy opis ziarniniaka eozynofilowego został podany przez Pinkusa w 1952 roku (1).
Ziarniniak twarzy to dobrze odgraniczone od skóry otaczającej czerwono-brunatne ogniska, nie ulegające rozpadowi, na ogół nie powodujące objawów podmiotowych, ustępujące bez pozostawienia blizn. Wykwity mogą mieć charakter grudek, guzków, blaszek, zazwyczaj pojedynczych, chociaż obserwowano także przypadki licznych lub rozsianych zmian (2).
Zmiany zwykle są uniesione, o średnicy od kilku milimetrów do kilku centymetrów. Barwa wykwitów jest różna: od czerwonej lub purpurowej do brązowej, może ciemnieć pod wpływem ekspozycji na światło słoneczne. Powierzchnia wykwitów jest gładka, z widoczną akcentacją mieszków włosowych lub teleangiektazjami. Rzadko obecne są owrzodzenia lub strupy na powierzchni zmiany. Ogniska te rozwijają się bardzo powoli, możliwe jest samoistne ustępowanie zmian. Istnieją doniesienia o współistniejących objawach subiektywnych takich jak świąd, tkliwość, pieczenie skóry (3, 4, 5, 6).
Bardzo rzadko współistnieją ogniska ziarniniaka eozynofilowego na błonie śluzowej jamy ustnej lub górnych dróg oddechowych (4).
Ziarniniak twarzy najczęściej występuje u osób dorosłych, w większości u mężczyzn rasy białej, w wieku średnim (40-60 lat) (5).
Opis przypadku
Przedstawiamy przypadek 66-letniej kobiety ze zmianami skórnymi typu ziarniniaka eozynofilowego twarzy oraz współistniejącym reumatoidalnym zapaleniem stawów o wieloletnim przebiegu.
Pacjentka z 20-letnim wywiadem reumatoidalnego zapalenia stawów, wielokrotnie hospitalizowana w Klinice Reumatologii Akademii Medycznej w Lublinie. W lipcu 2005 r. pacjentka po raz kolejny hospitalizowana. Przyczyną przyjęcia były wówczas masywne obrzęki kończyn dolnych, dotychczas nie obserwowane u pacjentki. Na podstawie obserwacji szpitalnej rozpoznano wówczas amyloidozę (na podstawie biopsji jelita grubego) oraz objawowy zespół nerczycowy. Rozpoczęto leczenie Endoxanem dożylnie (od lipca 2005 r. do stycznia 2006 r.). Łącznie pacjentka otrzymała 6 pulsów do sumarycznej dawki 3,3 g oraz Encortonem w dawce 20 mg/dobę. Mimo stosowanego leczenia obserwowano utrzymywanie się objawów zespołu nerczycowego.
W styczniu 2006 r. niezależnie od terapii reumatoidalnego zapalenia stawów pacjentka zgłosiła się do Poradni Dermatologicznej z powodu występującej od dziesięciu lat zmiany w okolicy grzbietu nosa, o charakterze guzowatym, barwy purpurowo-brunatnej, o średnicy około 5 cm. W części centralnej zmiany znajdowało się owrzodzenie o średnicy ok. 2 cm, lejowato zagłębione (ryc. 1).
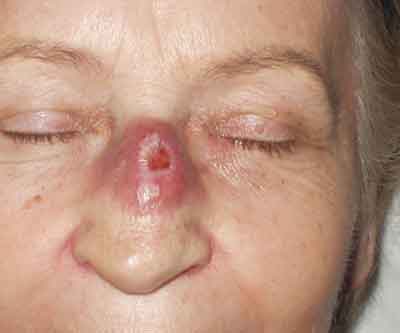
Ryc. 1. Zmiana o charakterze guzowatym z owrzodzeniem w części centralnej – stan przed leczeniem.
Obwodowo przechodziło ono w uniesiony znacznie naciek zapalny, sinoczerwony do brunatnego, z silnym świądem. Pobrano wycinek skórno-naskórkowy do badania histopatologicznego. Z biopsji rozpoznano ziarniniaka kwasochłonnego.
W nadesłanym do Pracowni Histopatologicznej wycinku skórno-naskórkowym występował niezmieniony naskórek oraz bogaty poliklonalny naciek zapalny zlokalizowany w skórze właściwej. Naciek złożony był z licznych granulocytów, plazmocytów, eozynofili zgrupowany szczególnie wokół naczyń krwionośnych (ryc. 2, 3, 4). Cechą charakterystyczną jest zajęcie skóry z tzw. strefą graniczną (niem. Grenz zone) – tj. między naskórkiem, a naciekiem występuje niezmieniona powierzchowna strefa warstwy brodawkowatej skóry właściwej. Mogą być także zajęte mieszki włosowe oraz występuje gąbczasty obrzęk naskórka.
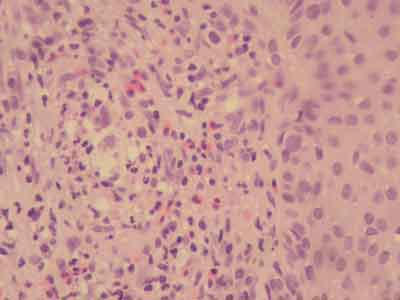
Ryc. 2. Ziarniniak twarzy – naciek komórek zapalnych złożonych z granulocyówy kwasochłonnych i obojętnochłonnych oraz limfocytów (H+ E, pow. 100x).
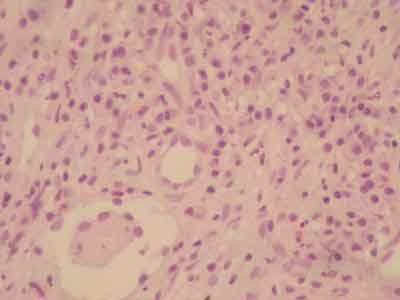
Ryc. 3. Ziarniniak twarzy – naczynia krwionośne zbudowane z niedojrzałych komórek śródbłonkowych, wokół których znajduje się naciek zapalny (H+ E, pow. 200x).

Ryc. 4. Ziarniniak twarzy – włóknienie w części centralnej zmiany. (H+ E, pow. 200x).
Wykonano próbne odparowanie zmiany laserem CO2 z niewielkim efektem terapeutycznym.
W kwietniu 2006 r. pacjentka ponownie przyjęta do Kliniki Reumatologii z powodu zaostrzenia zespołu nerczycowego.
Badaniem przedmiotowym nie stwierdzano wykładników aktywności choroby podstawowej tj. reumatoidalnego zapalenia stawów. W badaniach laboratoryjnych z odchyleń od normy występowały – morfologia: erytrocyty – 5,1 mln, leukocyty – 114,5 tys., trombocyty – 433 tys., w rozmazie leukocytów – granulocyty obojętnochłonne – 54,1%, granulocyty kwasochłonne – 0,8%, zasadochłonne – 0,7%, limfocyty – 35,6%, monocyty – 6,4%. OB. 71/h, białkomocz dobowy 8546,2 g/24 h, białko całkowite 4,3 g/dl, albumina 1,95 g/dl, cholesterol całkowity – 414 mg/dl, trójglicerydy 260 mg/dl, aCCP – 96,7 (przy normie do 5 IU/ml). W rtg rąk i stóp – zmiany charakterystyczne dla rzs. IV stopnia. Uprzednio chora obserwowana w kierunku ziarniniaka Wegenera w warunkach oddziału reumatologicznego (biopsja skóry, CT twarzoczaszki; stwierdzono obecność polipa w obrębie zatoki szczękowej lewej i pobrano wycinek do badania histopatologicznego ze zmiany, przeciwciała cANCA i pANCA były ujemne). Obserwacja w kierunku ziarniniaka Wegenera okazała się ujemna.
Ze względu na brak efektu leczenia i utrzymujący się białkomocz w maju 2006 roku włączono do terapii Equoral w dawce dobowej 2 x 100 mg i Encorton 15 mg. Pacjentka zauważyła powolne cofanie się zmian naciekowych (ryc. 5).
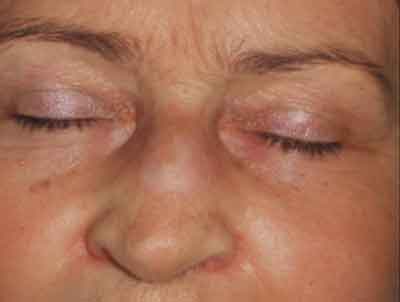
Ryc. 5. Stan po zastosowanej terapii – widoczna blizna w okolicy grzbietu nosa.
Dyskusja
Ziarniniak twarzy występuje w postaci dobrze odgraniczonych od otoczenia ognisk o charakterze naciekowym lub guzkowym, barwy czerwono-brązowej, szkarłatnej lub cielistej. Ujścia mieszków włosowych są wyraźnie widoczne; niekiedy obecne są teleangiektazje lub złuszczanie na powierzchni wykwitów (4, 5, 6). W większości zmiany są bezobjawowe.
Ogniska zwykle zlokalizowane są najczęściej na twarzy, na nosie, czole, policzkach, lecz możliwe są także inne lokalizacje. W badaniu 38 przypadków GF u pięciu pacjentów zmiany zlokalizowane były na skórze owłosionej głowy, ramionach i plecach (1). Szczególnie często ogniska występują w okolicach skóry poddanej stałej ekspozycji na promieniowanie słoneczne, niektóre ulegają podrażnieniu pod wpływem UV. Zgodnie z dostępną literaturą uważa się, że GF wykazuje predylekcję do skóry twarzy: skrzydełek (30%) i grzbietu (7%) nosa, policzków (22%), skroni (22%), czoła (15%) i małżowiny usznej – 4% (7).
Pedace i Perry opisali 21 przypadków GF w materiale Kliniki Mayo od 1945 do 1965 roku. Stwierdzili częstsze występowanie ognisk GF na twarzy (nos, czoło, policzki, okolica małżowiny usznej i zauszna), rzadziej obserwowali zmiany na przedramionach (8).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Radin D.A., Mehregan D.R.: Granuloma faciale: distribution of the lesions and review of the literature. Curtis 2003; 72: 213-219. 2. Rusin L.J., et al.: Disseminated granuloma facile. Arch. Dermatol., 1976; 1 12: 1575-1577. 3. Grill M.A., Aton J.K.: Facial granuloma responsive to dapson therapy. Arch. Dermatol., 1982; 118: 332-335. 4. Jabłońska S., Majewski S.: Choroby skóry i choroby przenoszone drogą płciową. Warszawa PZWL, 2006, 333-334. 5. Braun-Falco O., et al.: Dermatologia tom II, Lublin, Wydawnictwo Czelej, 2004, 1310-1311. 6. du Vivier A.: Atlas dermatologii klinicznej. Wrocław, Wyd. Medyczne Urban&Partner, 2005, 400-401. 7. Roustan G., et al.: Granuloma faciale with extrafacial lesions. Dermatology 1999; 198: 79-82. 8. Pedace F.J., Perry H.O.: Granuloma facile, a clinical and histopatological review. Arch. Dermatol., 1966; 94: 387-395. 9. Kolbusz R.V., Pearson R.W.: A solitery plaque of the hecek-granuloma faciale. Arch. Dermatol., 1993; 129: 634-637. 10. Wiederkehr M., Schwartz R.A.: Granuloma faciale. 2006, http://www.emedicine.com/derm/topic170.htm. 11. Gomez de la Fuente E., et al.: Granuloma faciale mimicking rhinophyma: response to clofazimine. Acta. Derm. Veneorol., 2000; 80: 144. 12. Requena C., et al.: Rhinophyma-like granuloma faciale. JEADV 2006; 20: 881-882. 13. McKee P.H.: Atlas patologii skóry. Wrocław, Wydawnictwo Medyczne Urban&Partner, 2003, 49-50. 14. Barnabas M.A., et al.: Direct immunofluorescence in granuloma faciale: a case report and review of literature. J. Cutan. Pathol., 2006; 33: 508-511. 15. Smoller B.R., Bertz J.: Immunophenotypic analysis suggests that granuloma faciale is a gamma-interferon mediated process. J. Cutan. Pathol. 1993; 20: 442. 16. Panagiotopoulos A., et al.: Assessment of the efficacy of cryosurgery in the treatment of granuloma faciale. Br. J. Dermatol., 2006; 154: 357-360. 17. Elton D.M.: Treatment of granuloma faciale with pulse dye laser. Cutis 2000; 65: 97-98. 18. Cheng S.T., Laningan S.W.: Granuloma faciale treated with the pulsed-dye laser: a case series. Clin. Dermatol., 2005; 30: 373-375. 19. Verma R., et al.: Keloidal granuloma faciale with extrafacial lesions. Indian. J. Dermatol. Veneorol Leprol [serial online] 2005; 71: 345-347. 20. Mitchell D.: Successful treatment of granuloma faciale with tacrolimus. Dermatol. Online J. 2004; 10:23.





