Małgorzata Baka-Ostrowska
Rekonstrukcja sromu żeńskiego u dzieci z zaburzeniami różnicowania płci
Feminizing genitoplasty in children with ambiguous genitalia
z Kliniki Urologii Dziecięcej Instytut „Pomnik-Centrum Zdrowia Dziecka” w Warszawie
Kierownik Kliniki: prof. dr hab. n. med. Czesław Szymkiewicz

Nieprawidłowa budowa zewnętrznych narządów płciowych u noworodka jest stanem wymagającym przeprowadzenia jak najszybszej diagnostyki w celu ustalenia przyczyn nieprawidłowości oraz wyboru płci, w której dziecko ma być zarejestrowane i wychowywane. Następstwem przyjętych ustaleń jest wdrożenie odpowiedniego postępowania terapeutycznego, w którym istotną rolę odgrywa leczenie operacyjne. Sposób i czas przeprowadzenia korekcji chirurgicznej zależy od rodzaju obojnactwa i ustalonej płci dziecka.
Przyczyny nieprawidłowej budowy zewnętrznych narządów płciowych mogą być następujące:
– Zaburzenia chromosomalne, pociągające za sobą nieprawidłowe różnicowanie się gonad (obojnactwo prawdziwe, mieszana dysgenezja gonad).
– Zaburzenia w syntezie lub działaniu androgenów u genetycznych chłopców (obojnactwo rzekome męskie).
– Nieprawidłowa androgenizacja u genetycznych dziewczynek (obojnactwo rzekome żeńskie).
Pod względem częstości występowania na pierwszym miejscu znajduje się obojnactwo rzekome żeńskie (ponad 60% dzieci z obojnaczymi narządami płciowymi), w którym nadmiar androgenów wynika, w 98% przypadków, z nieprawidłowej syntezy sterydów nadnerczowych, spowodowanej niedoborem enzymatycznym w biosyntezie kortyzolu (wrodzony przerost nadnerczy – WPN). Efektem niedoborów enzymatycznych (najczęściej 21-hydroxylazy) jest niski poziom kortyzolu w surowicy. Stymuluje on przysadkę do wzmożonego wydzielania adrenokortykotropiny (ACTH), co z kolei zwiększa poziom prekursorów kortyzolu i jest przyczyną nadmiaru androgenów nadnerczowych.
Nadmiar androgenów w życiu płodowym powoduje, że u dziewczynki z prawidłowym kariotypem żeńskim (46XX) i prawidłowo rozwiniętymi jajnikami oraz prawidłowo zróżnicowanymi strukturami millerowskimi (jajowody, macica, bliższe 2/3 pochwy), dochodzi do zaburzenia rozwoju zatoki moczowo-płciowej oraz zewnętrznych narządów płciowych (hypoplazja obwodowego odcinka pochwy, różnej długości przetrwała zatoka moczowo-płciowa, różnego stopnia przerost łechtaczki, oraz nieprawidłowy rozwój warg sromowych mniejszych i większych). Stopień wirylizacji określa pięciostopniowa skala Pradera:
– I – nieznaczny przerost łechtaczki, wargi sromowe prawidłowo rozwinięte, osobne ujście cewki i pochwy,
– II – wyraźny przerost łechtaczki, głęboki przedsionek pochwy z widocznym w jego dnie osobnym ujściem cewki i pochwy,
– III – znaczny przerost łechtaczki, częściowo zrośnięte wargi sromowe, cewka i pochwa otwierają się do zatoki moczowo-płciowej uchodzącej pomiędzy fałdami wargowo-mosznowymi,
– IV – duży przerost łechtaczki, wargi sromowe zrośnięte na znacznej przestrzeni, długa zatoka moczowo-płciowa uchodząca u podstawy łechtaczki,
– V – duża łechtaczka przypominająca prącie, wargi sromowe zrośnięte całkowicie, długa zatoka moczowodowo-płciowa uchodząca na szczycie żołędzi.
Wszystkie dzieci z obojnactwem rzekomym żeńskim, niezależnie od stopnia wirylizacji, powinny być wychowywane jako dziewczynki.
Drugim pod względem częstości występowania jest obojnactwo rzekome męskie. Charakteryzuje się ono męskim kariotypem (46XY) i obecnością jąder, przy współistniejących zaburzeniach rozwoju wewnętrznych przewodów płciowych oraz różnego stopnia feminizacją zewnętrznych narządów płciowych.
Przyczyną zaburzeń rozwojowych może być:
– Defekt w wytwarzaniu hormonu antymillerowskiego (AMH), w wyniku którego, u fenotypowych chłopców, nie dochodzi do zaniku przewodów kołośródnerczowych (Millera) z następowym ich różnicowaniem w przewody płciowe żeńskie (jajowody, macica, bliższa część pochwy).
– Zaburzenie biosyntezy testosteronu wynikające z niedoborów enzymatycznych (najczęściej deficyt 17, 20-liazy oraz 17-ketoreduktazy), będące przyczyną nieprawidłowego wykształcenia męskich wewnętrznych przewodów płciowych oraz różnego stopnia feminizacji zewnętrznych narządów płciowych, mimo rozwoju prawidłowych jąder.
– Nieprawidłowe działanie androgenów w życiu płodowym wynikające z niedoboru aktywnej formy testosteronu, jaką jest dwuhydrotestosteron (DHT), odpowiedzialny za rozwój zatoki moczowo-płciowej i wzgórka płciowego w kierunku zewnętrznych narządów płciowych męskich, a spowodowane niedoborem 5-alfa-reduktazy. Niedostatecznie wykształcone męskie zewnętrzne narządy płciowe ulegają zwykle spontanicznej wirylizacji w okresie dojrzewania płciowego.
– Zespół niewrażliwości na androgeny, wynikający z zaburzeń receptora androgennego tkanek rozwijającego się krocza, charakteryzujący się żeńskim fenotypem u osobników z męskim kariotypem i prawidłowym rozwojem jąder oraz brakiem wewnętrznych struktur pochodzących z przewodów kołośródnerczowych Millera.
Wybór płci, w której ma być wychowywane dziecko, zależy od przyczyny obojnactwa rzekomego męskiego oraz stopnia feminizacji zewnętrznych narządów płciowych. O ile to możliwe, należy dążyć do zachowania płci męskiej, szczególnie jeśli wystąpi dobra odpowiedź hormonalna jąder na stymulację gonadotropiną kosmówkową – hCG (test z biogonadylem).
Kolejną przyczyną nieprawidłowej budowy zewnętrznych narządów płciowych jest mieszana dysgenezja gonad, czyli asymetryczny rozwój gonad, gdzie po jednej stronie występuje tkanka jądrowa, a po drugiej pasmo łącznotkankowe zwane listwą płciową. Asymetryczny rozwój gonad pociąga za sobą asymetryczny rozwój wyprowadzających przewodów płciowych oraz obojnaczy rozwój zewnętrznych narządów płciowych. Po stronie listwy płciowej rozwijają się przewody Millera (jajowód, jednorożna macica i szczątkowa pochwa), a po stronie przeciwnej, w zależności od stopnia dojrzałości jądra, różnicowaniu ulegają przewody Wolffa (najądrze, nasieniowód i pęcherzyki nasienne). Nieprawidłowe różnicowanie gonad i narządów płciowych związane jest najczęściej z obecnością kariotypu mozaikowatego 46XY/45X.
Podobnie jak u dzieci z obojnactwem rzekomym męskim, należy dążyć do zachowania płci męskiej, szczególnie, jeżeli jądro wykazuje dobrą odpowiedź na stymulację gonadotropiną kosmówkową (hCG), a rozwój zewnętrznych narządów płciowych pozwala na przeprowadzenie operacji naprawczej spodziectwa.
Najrzadziej spotykaną formą jest obojnactwo prawdziwe, w którym u jednego osobnika stwierdza się obecność zarówno tkanki jądrowej z kanalikami nasiennymi, jak i tkanki jajnikowej z pęcherzykami pierwotnymi. Przyczyną jest nieprawidłowe różnicowanie się gonad z jednoczesnym rozwojem części rdzeniowej i korowej. Struktury jądrowe i jajnikowe mogą występować oddzielnie lub znajdować się w jednej gonadzie (ovotestis). Rozwój wewnętrznych przewodów płciowych zależy od funkcji hormonalnej gonady po danej stronie. Obecności ovotestis towarzyszy zwykle rozwój żeńskich przewodów płciowych. Wygląd zewnętrznych narządów płciowych jest uzależniony od działania dwuhydrotestosteronu (DHT) i koreluje ze stopniem dojrzałości jądra. Ok. 75% pacjentów pozostaje w płci męskiej. Obojnacze narządy płciowe zewnętrzne wymagają korekcji chirurgicznej w zależności od ustalonej płci w jakiej ma być wychowywane dziecko.
Postępowanie diagnostyczne u dziecka z obojnaczymi narządami płciowymi powinno być podjęte natychmiast po urodzeniu. U noworodka należy zwrócić szczególną uwagę na stan ogólny, nawodnienie oraz inne cechy ewentualnej niedomogi nadnerczowej. Niezwykle ważne jest szybkie potwierdzenie lub wykluczenie wrodzonego przerostu nadnerczy z utratą soli, ze względu na zagrożenie życia jakie może wystąpić w tym zespole.
Wywiad powinien uwzględnić dane o ewentualnym rodzinnym występowaniu zaburzeń rozwoju narządów płciowych oraz o przebiegu ciąży, ze szczególnym uwzględnieniem leków hormonalnych zażywanych przez matkę.
Badanie przedmiotowe powinno określać wielkość wyrostka fallicznego, rozwój fałdów mosznowo-wargowych oraz stopień ich zrośnięcia, miejsce ujścia cewki i pochwy lub zatoki moczowo-płciowej, a także brak lub obecność i umiejscowienie gonad.
W badaniach laboratoryjnych należy uwzględnić jonogram i poziom glukozy oraz poziom kortyzolu i aldosteronu w surowicy. Pomiar stężenia 17-OH-progesteronu w surowicy może potwierdzić rozpoznanie wrodzonego przerostu nadnerczy.
Badania cytogenetyczne umożliwią określenie płci genetycznej oraz wykrycie ewentualnych anomalii chromosomowych i muszą być wykonane we wszystkich przypadkach.
Badanie ultrasonograficzne (USG) może wykazać obecność struktur millerowskich oraz gonad niedostępnych badaniu palpacyjnemu, jak również ocenić wielkość nadnerczy. Pamiętać jednak należy, że nie uwidocznienie gonad lub macicy nie wyklucza ich obecności.
Badanie endoskopowe (cystovaginoskopia) pozwala na ocenę zatoki moczowo-płciowej, z uwzględnieniem miejsca połączenia cewki z pochwą i ewentualnym stwierdzeniem obecności szyjki macicy, a także wzgórka nasiennego. Przez pozostawiony w pochwie cewnik moczowodowy można wykonać badanie kontrastowe pochwy (genitografia), które pozwoli określić wielkość pochwy i niekiedy uwidocznić macicę oraz jajowody. Dla pełności obrazu należy zakontrastować również pęcherz moczowy i po usunięciu cewnika z pochwy, wykonać zdjęcia rtg w czasie mikcji (cystogenitografia), co uwidoczni miejsce połączenia cewki i pochwy (ryc. 1).
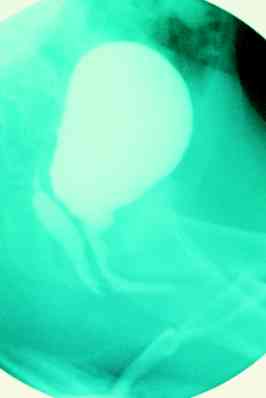
Ryc. 1. Cystogenitografia u dziecka z obojnaczymi narządami płciowymi zewnętrznymi.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł

