© Borgis - Anestezjologia Intensywna Terapia 4/2004, s. 267-275
Robert Rudner1, Przemysław Jałowiecki1, Piotr Dziurdzik1, Ewa Karpel2, Piotr Kawecki3, Dorota Dudek-Dyczkowska3, Monika Willand1
Wyniki postępowania resuscytacyjnego w pozaszpitalnych zatrzymaniach krążenia o etiologii kardiologicznej
The outcome of out-of-hospital cardiopulmonary resuscitation in cardiac patients
1Oddział Kliniczny Anestezjologii i Intensywnej Terapii Katedry Anestezjologii, Intensywnej Terapii i Medycyny Ratunkowej Śl.AM w Katowicach
kierownik: prof. dr hab. n. med. P. Jałowiecki
2Katedra i Klinika Anestezjologii i Intensywnej Terapii Śl.AM w Katowicach
kierownik: prof. dr hab. n. med. E. Karpel
3Zakład Medycyny Ratunkowej Katedry Anestezjologii, Intensywnej Terapii i Medycyny Ratunkowej Śl.AM w Katowicach
kierownik: dr hab. n. med. L. Krawczyk
Summary
Background. The uniform reporting of data from out-of-hospital cardiac arrest (the Utstein Style), introduced in 1990, was used for assessment of the outcome of out-of-hospital ischaemic cardiac arrest. Methods. In this prospective study, conducted from July 2001 to June 2002 in the Katowice EMS area of service, covering 164.5 km2, with a population of 338.000, we recorded and analyzed details of all resuscitation procedures. We noted times of return of spontaneous circulation (ROSC), hospital stay after effective resuscitation, the length of hospital stay and one-year survival rate. The survivors´ neurological status and quality of life were assessed using cerebral performance categories (CPC) and overall performance categories (OPC) scales. Results. The total incidence of ischaemic cardiac arrest was 44 per 100,000 inhabitants per year. The total number of resuscitated ischaemic cardiac arrests was 147 (74% of CA episodes occurred in men; 45% in persons over 65 years of age). 71% of CA episodes occurred in the presence of other people, 18% in the presence of medical professionals. In 13% of cardiac arrests was CPR commenced by laypersons. Ventricular fibrillation was diagnosed in 59% of total cases. In 56% of patients resuscitation was unsuccessful. ROSC was obtained in 44% of cases, and 43 (29%) patients were transported alive to hospitals. 28 of them died during their hospital stay. The total hospital survival rate was 10%. Nine patients (6%) survived one year. Discussion and conclusions. The poor outcome of resuscitation presented in our analysis is similar to the results obtained in the majority of European countries. The low number of resuscitation attempts commenced by laypersons indicates that there is an urgent need to promote more and better pre-hospital CPR in the society. Early defibrillation and ventricular fibrillation have been associated with a better outcome.

Anest Inten Terap 2004; 36, 267-275
Konieczność poprawy wciąż niezadowalających wyników resuscytacji krążeniowo-oddechowej (RKO) jest jednym z ważniejszych wyzwań współczesnej medycyny. Zmiany organizacyjne w profesjonalnych systemach ratownictwa, wysiłki zarządzających ochroną zdrowia, powszechne szkolenia z zakresu udzielania pierwszej pomocy, oparte na aktualnej wiedzy, oraz interdyscyplinarne badania kliniczne i eksperymentalne, to tylko niektóre kierunki działań zmierzających do polepszenia wyników leczenia chorych po incydencie nagłego zatrzymania krążenia (NZK).
Do niedawna brak jednolitego systemu zbierania danych w zakresie RKO podejmowanych w przypadkach pozaszpitalnych NZK stanowił jedną z przyczyn rozbieżności w ocenie efektów resuscytacji i utrudniał ich porównywanie pomiędzy różnymi ośrodkami. W odpowiedzi na ten problem przedstawiciele American Heart Association, European Resuscitation Council, Heart and Stroke Foundation of Canada oraz Australian Resuscitation Council uzgodnili w 1990 roku jednolite zasady zbierania takich danych, nazwane od miejsca konferencji – wzorcem z Utstein [1, 2].
Celem pracy była ocena wyników resuscytacji podejmowanych w ciągu roku na terenie Katowic u chorych po zatrzymaniach krążenia z przyczyn kardiologicznych występujących w warunkach pozaszpitalnych.
Metodyka
Prospektywne badania przeprowadzono zgodnie z międzynarodowymi standardami gromadzenia i analizy danych dotyczących zabiegów resuscytacyjnych [2] w okresie od lipca 2001 do czerwca 2002 roku na terenie działania Wojewódzkiej Stacji Pogotowia Ratunkowego (WSPR) w Katowicach. Miasto to jest centrum trzymilionowej aglomeracji oraz jednym z największych w kraju ośrodków przemysłowych, o typowej wielkomiejskiej urbanistyce, cechach demograficznych oraz rozwiązaniach i problemach komunikacyjnych. W okresie prowadzenia badań na powierzchni 164,5 km2 mieszkało 338 tys. osób, w tym: 47,4% mężczyzn oraz 19,2% osób w wieku poniżej piętnastu i 13,2% powyżej 65 lat. W tym czasie w Katowicach miało miejsce 3475 zgonów (1028/100 tys. mieszkańców). 1659 (47,7%) związanych było z etiologią kardiologiczną, 929 (26,7%) ze schorzeniami nowotworowymi a 215 (6,2%) z przyczynami zewnętrznymi. Inne stanowiły 19,4%. Liczba zgonów, które stwierdzono poza szpitalami wyniosła 1650 (47,5%).
W celu uzyskania wiarygodnych i możliwie precyzyjnych wyników, przy jednoczesnym nieabsorbowaniu uwagi członków zespołów reanimacyjnych podczas wypełniania obowiązków, każdy zespół został wyposażony w dyktafon rejestrujący automatycznie przebieg całej akcji ratunkowej od momentu wyjazdu do chwili przekazania pacjenta do szpitala lub stwierdzenia zgonu. Odtworzenie nagrań umożliwiło wypełnienie szczegółowego formularza badawczego oraz identyfikację istotnych momentów i przedziałów czasowych. Grupę chorych, którzy po skutecznej resuscytacji zostali przewiezieni do różnych szpitali, a następnie z nich wypisani, poddano jednorocznej obserwacji. Niezbędne dane dotyczące tego okresu zebrano na podstawie wywiadu oraz dokumentacji medycznej.
Analiza objęła przypadki NZK o prawdopodobnej przyczynie kardiologicznej, do których zostały wezwane zespoły karetek reanimacyjnych (R) i wypadkowych (W) pogotowia. Przyczyna NZK określana była na podstawie wszystkich dostępnych informacji (wywiadu, dostępnej dokumentacji medycznej oraz objawów bezpośrednio poprzedzających NZK).
W skład działającej na terenie miasta WSPR wchodzi tzw. stacja centralna oraz cztery podstacje rozlokowane równomiernie tak, by optymalnie obsługiwać ludność zamieszkującą najbliższe dzielnice. Pogotowie utrzymuje całodobowy dyżur sześciu karetek „W” oraz jednej „R”. Wszystkie wyposażone są w nowoczesny sprzęt oraz leki do prowadzenia zaawansowanych czynności resuscytacyjnych ( Advanced Life Support – ALS), zgodnych z aktualnymi zaleceniami Polskiej i Europejskiej Rady Resuscytacji. Trzyosobowy zespół karetki „W” składa się z lekarza, pielęgniarki lub ratownika medycznego oraz kierowcy-sanitariusza. Personel karetek „R” uzupełnia dodatkowo jedna osoba (pielęgniarka/ratownik medyczny), natomiast lekarz jest zawsze specjalistą anestezjologiem.
System wzywania pogotowia oparty jest na ogólnokrajowych numerach telefonicznych łączących bezpośrednio ze stanowiskiem dyspozytorskim stacji centralnej. Dyspozytor (pielęgniarka, pielęgniarz lub ratownik medyczny), pracujący pod nadzorem lekarza, decyduje na podstawie wywiadu o rodzaju wysyłanej karetki.
Uzyskane wyniki analizowano z uwzględnieniem następujących punktów czasowych: 1) uzyskania pierwszego powrotu spontanicznej czynności układu krążenia ( Return of Spontaneous Circulation – ROSC), 2) hospitalizacji po skutecznej resuscytacji, 3) doby wypisu ze szpitala oraz 4) rocznego przeżycia od momentu NZK. Uwzględniano najważniejsze czynniki mające wpływ na efekt podejmowanych czynności reanimacyjnych: etiologię NZK, obecność świadka w momencie zdarzenia, wyjściowy zapis EKG oraz fakt podjęcia podstawowych czynności resuscytacyjnych przez osoby przygodne. Stan neurologiczny oraz jakość życia badanych w dniu wypisu ze szpitala oraz po upływie roku od NZK określono za pomocą skal CPC ( Cerebral Performance Categories) i OPC ( Overall Performance Categories) [3].
Zmienne liczbowe (przedziały czasowe) opisano za pomocą mediany oraz wartości maksymalnej i minimalnej. Do testowania różnic pomiędzy średnimi zastosowano test „t”-Studenta lub „U” Mann-Witney´a. Do gromadzenia danych wykorzystano arkusz kalkulacyjny Microsoft Excel pakietu Microsoft(r) Office 2000. Analiz statystycznych dokonano przy użyciu programu Statistica PL 6.0 (StatSoft(r), Tulsa, USA).
Wyniki
W analizowanym okresie zespoły pogotowia interweniowały 31140 razy, z czego w 1153 przypadkach z powodu NZK (ryc. 1). ALS podjęto w 188 przypadkach, z czego NZK o etiologii kardiologicznej stwierdzono u 147 chorych (około 44 przypadki na 100 tys. mieszkańców na rok). Wśród tych ostatnich mężczyźni stanowili 74%, a osoby w wieku powyżej 65 lat – 45%. W tej grupie NZK w obecności świadka miało miejsce 105 razy (71%), z czego u 18 (12%) poszkodowanych osoby trzecie podjęły BLS przed przybyciem zespołu pogotowia (ryc. 2). W 16 (11%) przypadkach nie było bezpośredniego świadka zdarzenia (ryc. 3). Dwadzieścia sześć razy (18%) do NZK doszło w obecności zespołu pogotowia wezwanego uprzednio z innego powodu (ryc. 4).
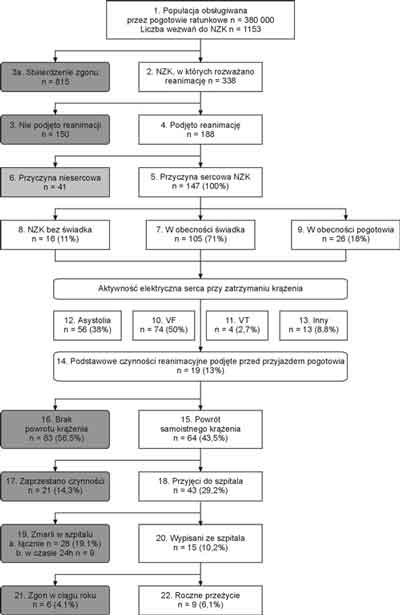
Ryc. 1. Wyniki leczenia chorych po NZK w warunkach pozaszpitalnych z przyczyn kardiologicznych na terenie Katowic w okresie jednego roku.
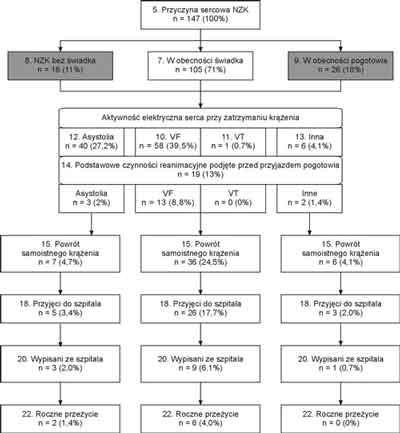
Ryc. 2. Wyniki resustytacji w NZK o etiologii kardiologicznej w obecności świadka zdarzenia.
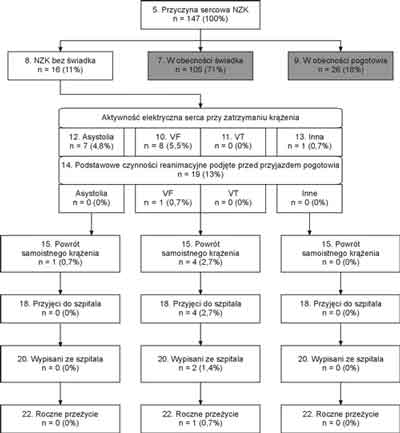
Ryc. 3. Wyniki resuscytacji w NZK o etiologii kardiologicznej przy nieobecności świadka zdarzenia.
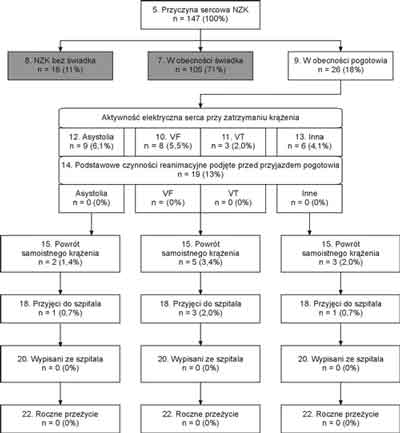
Ryc. 4. Wyniki resustytacji w NZK o etiologii kardiologicznej w obecności zespołu pogotowia ratunkowego.
W momencie rozpoczęcia ALS migotanie komór (VF) stwierdzano w połowie przypadków zatrzymań krążenia o etiologii kardiologicznej. W 14 świadkowie zdarzenia podjęli BLS. Częstoskurcz komorowy bez wyczuwalnego tętna (VT) rozpoznano 4 (2,7%) razy, jednak BLS wówczas nie podejmowano. Asystolię stwierdzono w 56 (38%) przypadkach. U 3 poszkodowanych przed przybyciem pogotowia podjęto BLS. Inny rytm (np. rozkojarzenie elektromechaniczne) obserwowano u 13 osób, wśród których BLS zastosowano u dwojga (ryc. 1).
BLS przed przybyciem zespołu pogotowia podejmowano 43 razy. W tej liczbie mieszczą się przypadki udzielania pierwszej pomocy zarówno przez przygodnych świadków zdarzenia, jak i przez personel medyczny (np. zespół transportowej karetki pogotowia niewyposażonej w urządzenia i leki niezbędne do prowadzenia ALS). Po uwzględnieniu tych okoliczności, w analizowanych przypadkach NZK przygodne osoby udzielały pomocy łącznie 19 (13%) razy.
ROSC, którego objawem było tętno wyczuwalne na tętnicach szyjnych, uzyskano w 64 (44%) przypadkach, średnio po 11 (1-40) minutach prowadzenia ALS (ryc. 1). W 83 (56%) przypadkach nie udało się uzyskać powrotu spontanicznej akcji serca. Decyzję o zaprzestaniu czynności ratunkowych podejmowano średnio po 29 (8-65) minutach prowadzenia nieskutecznych działań ratowniczych. W 21 (14%) przypadkach ROSC okazał się krótkotrwały, co uniemożliwiało przekazanie chorych do szpitala. W tych sytuacjach wysiłki ratownicze zakończyły się niepowodzeniem średnio po 44 (19-85) minutach.
Spośród analizowanych NZK o etiologii sercowej 43 (29%) zakończyły się uzyskaniem trwałego powrotu krążenia, umożliwiającego przekazanie chorych do oddziału intensywnej terapii. Średni czas od wezwania zespołu pogotowia do przekazania pacjenta do szpitala wynosił 48 (20-110) minut. W trakcie hospitalizacji zmarło 28 chorych, z czego 9 w czasie 24 godzin od pierwszej skutecznej resuscytacji. Z kolei, spośród 15 (10%) chorych, którzy opuścili szpitale, dziesięcioro wypisano do domu, a pięcioro do ośrodków opiekuńczych. Średni czas hospitalizacji tych chorych wynosił 32 (8-208) dni. Neurologiczny i ogólny stan zdrowia 9 osób pozwalał na samodzielność w codziennym życiu (CPC/OPC = 1 lub 2), jedna wykazywała cechy poważnych ubytków neurologicznych (CPC/OPC = 3), a pięcioro pozostało do końca życia w stanie wegetatywnym (CPC/OPC = 4). Rok po incydencie przeżyło dziewięcioro analizowanych chorych (6%). Stan zdrowia ośmiorga pozwalał na samodzielność w wykonywaniu codziennych czynności (OPC = 1 lub 2), a jeden wykazywał objawy poważnych ubytków neurologicznych (CPC/OPC = 3).
W tab. I przedstawiono porównanie najistotniejszych przedziałów czasowych pomiędzy grupami pacjentów wypisanych ze szpitala oraz zmarłych we wcześniejszym okresie. Istotne różnice odnotowano jedynie w czasie, jaki upłynął od przyjęcia zgłoszenia o zdarzeniu do chwili wykonania pierwszej defibrylacji oraz momentu pierwszego ROSC (p <0,05).
Tab. I. Wartości mediany i zakresu przedziałów czasowych rejestrowanych wśród chorych zmarłych oraz wypisanych ze szpitali.
| Przedział czasu (minuty) | Zmarli
Mediana (zakres) | Wypisani
Mediana (zakres) | p |
| Moment zdarzenia - przyjęcie zgłoszenia | 2 (0-27) | 2 (0-5) | 0,178 |
| Moment zdarzenia - przybycie do chorego | 7 (0-38) | 8 (1-12) | 0,495 |
| Przyjęcie zgłoszenia - wyjazd karetki | 1 (0-64) | 1 (0-4) | 0,892 |
| Przyjęcie zgłoszenia - przyjazd karetki | 6 (1-26) | 6 (3-10) | 0,873 |
| Przyjęcie zgłoszenia - przybycie do chorego | 7 (2-28) | 7 (4-10) | 0,506 |
| Przyjęcie zgłoszenia - początek ALS | 8 (0-44) | 7 (4-10) | 0,118 |
| Przyjęcie zgłoszenia - pierwsza defibrylacja | 10 (1-50) | 7 (5-12) | 0,043* |
| Przyjęcie zgłoszenia - podanie pierwszych leków | 10 (0-70) | 10 (3-14) | 0,102 |
| Przyjęcie zgłoszenia - intubacja tchawicy | 11 (2-128) | 10 (5-16) | 0,134 |
| Przyjęcie zgłoszenia - ROSC | 22 (3-60) | 15 (3-29) | 0,001* |
| Przyjęcie zgłoszenia - stwierdzenie zgonu | 41 (12-102) | - | - |
| Przyjęcie zgłoszenia - odjazd z miejsca zdarzenia | 42 (14-100) | 41 (23-72) | 0,457 |
| Przyjęcie zgłoszenia - przyjazd do szpitala | 65 (26-128) | 53 (33-97) | 0,156 |
*p <0,5
Dyskusja
Prezentowane wyniki są pierwszą w krajowym piśmiennictwie próbą metodycznej, opartej na wzorcu z Utstein, analizy okoliczności oraz wyników resuscytacji podejmowanych w warunkach pozaszpitalnych na terenie polskiego miasta liczącego ponad 300 tysięcy mieszkańców.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. European Resuscitation Council, American Heart Association, Heart and Stroke Foundation of Canada, and Australian Resuscitation Council. Recommended guidelines for uniform reporting of data from out-of-hospital cardiac arrest (new abridged version). The „Utstein Style”. Br Heart J 1992; 67: 325-333.
2. Chamberlain D, Cummins RO:Recommended guidelines for uniform reporting of data from out-of-hospital cardiac arrest: the „Utstein style”. The European Resuscitation Council, American Heart Association, Heart and Stroke Foundation of Canada, and Australian Resuscitation Council. Resuscitation 1991; 22: 1-26.
3. Safar P:Cerebral resuscitation after cardiac arrest: a review. Circulation 1986; 74: 138-153.
4. Böttiger BW, Grabner C, Bauer H, Bode C, Weber T, Motsch J, Martin E:Long term outcome after out-of-hospital cardiac arrest with physician staff emergency medical services: the Utstein style applied to a midsized urban/suburban area. Heart 1999; 82: 674-679.
5. Eisenburger P, List M, Schörkhuber W, Walker R, Sterz F, Laggner AN:Long-term cardiac arrest survivors of the Vienna emergency medical service. Resuscitation 1998; 38: 137-143.
6. Fischer M, Fischer NJ, Schüttler J:One-year survival after out-of-hospital cardiac arrest in Bonn city: outcome report accor-ding to the „Utstein style”. Resuscitation 1997; 33: 233-243.
7. Giraud F, Rascle C, Guignand M:Out-of-hospital cardiac arrest. Evaluation of one year of activity in Saint-Etienne´s emergency medical system using the Utstein style. Resuscitation 1996; 33: 19-27.
8. Herlitz J, Bang A, Gunnarsson J, Engdahl J, Karlson BW, Lindquist J, Waagstein L:Factors associated with survival to hospital discharge among patients hospitalised alive after out-of-hospital cardiac arrest: change in outcome over 20 years in the community of Göteborg, Sweden. Heart 2003; 89: 25-30.
9. Kuisma M, Määttä T:Out-of-hospital cardiac arrests in Helsinki: Utstein style reporting. Heart 1996; 76: 18-23.
10. Sedgwick ML, Dalziel K, Watson J, Carrington DJ, Cobbe SM:Performance of an established system of first responder out-of-hospital defibrillation. The results of the second year of the Heartstart Scotland Project in the „Utstein Style”. Resuscitation 1993; 26: 75-88.
11. Tadel S, Horvat M, Noc M:Treatment of out-of-hospital cardiac arrest in Ljubljana: outcome report according to the „Utstein style”. Resuscitation 1998; 38: 169-176.
12. Waalewijn RA, de Vos R, Koster RW:Out-of-hospital cardiac arrest in Amsterdam and its surrounding areas: results from the Amsterdam resuscitation study (ARREST) in Utstein style. Resuscitation 1998; 38: 157-167.
13. Cordell WH, Olinger ML, Kozak PA, Nyhuis AW:Does anybody really know what time is? Does anybody really care? Ann Emerg Med 1990; 19: 179-186.
14. Valenzuela TD, Roe DJ, Cretin S, Spaite DW, Larsen MP:Estimating effectiveness of cardiac arrest interventions: a logistic regression survival model. Circulation 1997; 96: 3308-3313.
15. Herlitz J, Bahr J, Fischer M, Kuisma M, Lexow K, Thorgeirsson G:Resuscitation in Europe: a tale of five European regions. Resuscitation 1999; 41: 121-131.
16. Soo LH, Gray D, Young T, Skene AM, Hampton JR:Nottinghamshire out of hospital resuscitation: impact of the changing type of ambulance service. Heart 1997; 77 (5S0, Suppl): 33.
17. Cummins RO, Ornato JP, Thies WH, Pepe P:Improving survival from sudden cardiac arrest: „the chain of survival” concept. Circulation 1991; 83: 1833-1834.
18. Holmberg S:Survivors of out-of-hospital cardiac arrest: their prognosis, longevity and functional status. Resuscitation 1997; 35: 117-121.
19. Cobb LA, Fahrenbruch CE, Olsufka M, Copass MK:Changing incidence of out-of-hospital ventricular fibrillation, 1980-2000. JAMA 2002; 288: 3008-3013.
20. Kuisma M, Jaara K:Unwitnessed out-of-hospital cardiac arrest: is resuscitation worthwhile? Ann Emerg Med 1997; 30: 69-75.
21. Nichol G, Stiell IG, Laupacis A, Pham B, De-Maio VJ, Wells GA:A cumulative meta-analysis of the effecti-veness of defibrillator-capable emergency medical services for victims of out-of-hospital cardiac arrest. Ann Emerg Med 1999; 34: 517-525.
22. De Maio V, Stiel IG, Wells GA, Spaite DW for OPALS Study Group: Cardiac arrest witnessed by emergency medical services personnel: descriptive epidemiology, prodromal syndromes and predictors of survival. Ann Emerg Med 2000; 35: 138-146.
23. Pell JP, Sirel JM, Marsden AK, Ford I, Walker NL, Cobbe SM:Effect of reducing ambulance response times on death from out-of-hospital cardiac arrest: cohort study. BMJ; 322: 1385-1388.
24. Kuisma M, Määttä T, Rosenberg P, Alaspää A:Utstein style – a suggestion for revision. A statement by the Helsinki Cardiac Arrest Research Team. Resuscitation 1998; 36: 149-151.
25. Graves JR, Herlitz J, Bang A, Axelsson A, Ekström L, Holmberg M, Lindquist J, Sunnerhagen K, Stig H:Survivors of out-of-hospital cardiac arrest: their prognosis, longevity and functional status. Resuscitation 1997; 35: 117-121.




