© Borgis - Anestezjologia Intensywna Terapia 3/2005, s. 165-169
Ewa Wojcieszek1, Elżbieta Wojarska-Tręda1, Wanda Woźniakowska1, Zofia Kołosza1, Anna Dyaczyńska-Herman2, Bożena Lassota-Korba1
Porównanie oceny klinicznej głębokości znieczulenia ogólnego z monitorowaniem za pomocą indeksu bispektralnego
Assessment of the depth of anaesthesia: a comparison of clinical versus BIS monitoring
1 Zakład Anestezjologii i Intensywnej Terapii Centrum Onkologii – Instytut im. Marii Skłodowskiej-Curie Oddział w Gliwicach
kierownik: lek. med. K. Olejnik
2 Katedra i Klinika Anestezjologii i Intensywnej Terapii Śl.AM w Katowicach
kierownik: prof. dr hab. n. med. E. Karpel
Summary
Background. The bispectral index (BIS) is a continuous processed electroencephalography parameter that has been developed to measure the hypnotic effects of anaesthetic and sedative agents on the brain. The aim of the study was to compare common clinical methods of assessment of the depth of anaesthesia, such as blood pressure (SAP) and heart rate (HR) with BIS index readings. Methods. Thirty adult ASA 1-3 patients, scheduled for thyroidectomy or mastectomy, were included in the study. Anaesthesia was commenced with propofol, titrated to loss of the eyelash reflex. For maintenance, continuous infusion of propofol (1-6 mg kg-1 h-1) and nitrous oxide were used. 15 patients in group I received intermittent bolus doses of fentanyl and the other 15, in group II, received a continuous remifentanil infusion (0.1-0.8 ?g kg-1 min-1). The depth of anaesthesia was adjusted according to the standard clinical signs of adequacy of anaesthesia including tachycardia, increased blood pressure, sweating, and lacrimation, by an anaesthesiologist blinded to the BIS scores. A 20% increase in blood pressure and/or heart rate were regarded as signs of inadequate anaesthesia. BIS readings, SAP and HR were noted every 5 minutes. The recovery time and the time to return of preoperative baseline cognitive function were assessed by OAAS score. Mann-Whitney and Wilcoxon tests were used for statistical analysis. Results. The average BIS scores during intubation were higher in the fentanyl group (76.6±23.46 vs. 59.5±20.79), but the difference was not statistically significant. Clinical assessment indicated an appropriate depth of anaesthesia. Average OAAS score in group I was 3.5±1.99 vs. 4.13±0.99 in the group II. The difference between the two groups was not statistically significant. During anaesthesia, there were no differences between the groups, in BIS readings or clinical parameters. The association between the clinical assessment and the BIS index was far from being ideal. Discussion and conclusion. BIS monitoring may be a useful adjunct in monitoring during various types of anaesthesia. It is especially useful during severe nociceptive stimulation and recovery, allowing for more precise assessment of the clinical situation.

Indeks bispektralny ( bispectral index – BIS) jest nowym parametrem, powstałym z przetworzonego elektronicznie elektroencefalogramu, pozwalającym ocenić głębokość znieczulenia ogólnego. Unikalność metody polega na tym, że na podstawie zapisów zarejestrowanych podczas wielu tysięcy znieczuleń opracowano algorytm umożliwiający przetworzenie kompleksowej analizy zapisu EEG na pojedynczą wartość liczbową. Uzyskana wartość oddaje głębokość znieczulenia lub sedacji, niezależnie od użytych środków farmakologicznych [1, 2].
Wartości BIS zawierają się w przedziale od 0 do 100. BIS w zakresie 90-100 charakteryzuje osoby w pełni przytomne, a w zakresie od 70 do 90 jako znajdujące się pod wpływem sedacji. Wartości pomiędzy 40 a 60 odpowiadają głębokiemu zniesieniu świadomości, niższe natomiast – zbyt głębokiej depresji ośrodkowego układu nerwowego. Prawdopodobieństwo przebudzenia się podczas znieczulenia przy wartości BIS równej 70 wynosi 50%, natomiast przy wartości BIS równej 50 – tylko 5%. Monitorowanie indeksu bispektralnego daje możliwość oceny ryzyka powrotu świadomości u każdego chorego [1, 2, 3].
Bez obiektywnego monitorowania, głębokość znieczulenia jest pojęciem niewymiernym, pozwalającym jedynie na subiektywną ocenę zbyt płytkiej, zbyt głębokiej lub dostatecznej anestezji. Dzięki liczbowej, a więc wymiernej ocenie głębokości znieczulenia, kontrola nad hipnotycznym działaniem środków anestetycznych staje się obiektywna. Głównym powodem zastosowania monitora głębokości znieczulenia powinna być poprawa opieki nad chorym. Odpowiednie monitorowanie efektów hipnotycznych anestetyków może zoptymalizować ich zużycie, ułatwić prowadzenie znieczulenia i przyspieszyć budzenie, zapobiega również niekontrolowanym powrotom świadomości w czasie znieczulenia.
W ostatnich latach poszukiwano różnych sposobów oceny głębokości znieczulenia począwszy od zwykłego EEG, poprzez czynnościowe potencjały wywołane aż do indeksu bispektralnego BIS [1, 2, 4].
Celem pracy jest porównanie oceny klinicznej głębokości znieczulenia ogólnego z zastosowaniem propofolu, fentanylu lub remifentanylu z monitorowaniem za pomocą indeksu bispektralnego. Wartości uzyskane za pomocą BIS porównano z ogólnie przyjętymi kryteriami klinicznymi, aby uzyskać odpowiedź na pytanie, czy subiektywna opinia anestezjologa dotycząca głębokości znieczulenia koreluje z obserwowanymi wartościami BIS.
METODYKA
Po uzyskaniu zgody Komisji Etycznej Instytutu Onkologii w Gliwicach, do grupy badawczej zakwalifikowano chorych z I – III stopniem ryzyka znieczulenia wg skali ASA, hospitalizowanych w celu usunięcia tarczycy lub gruczołu piersiowego.
Z grupy badawczej wykluczeni zostali chorzy z zaburzeniami neurologicznymi, a także chorzy nadużywający alkoholu lub środków odurzających.
Wszyscy badani godzinę przed znieczuleniem otrzymali w premedykacji doustnie 7,5 mg midazolamu (Midanium, Polfa W-wa, Polska). Do indukcji znieczulenia wszystkim podawano propofol (Diprivan, AstraZeneca, GB) w dawce uzależnionej od indywidualnej reakcji chorego (propofol podawano do momentu zniknięcia odruchu rzęsowego), zaś wybór środka zwiotczającego mięśnie pozostawiono do uznania anestezjologa. U wszystkich badanych, znieczulenie podtrzymywane było infuzją propofolu w dawce 1-6 mg kg-1h-1, a także mieszaniną podtlenku azotu i tlenu w stosunku objętościowym 2:1.
Całą grupę badaną podzielono na dwie podgrupy w zależności od zastosowanego opioidu. U 15 chorych stosowano fentanyl (Fentanyl, Polfa W-wa, Polska) metodą dawek jednorazowych. Dawka indukcyjna fentanylu wynosiła 5 mg kg-1, a kolejne dawki podawano w powtarzanych wstrzyknięciach po 100-200 mg. U kolejnych 15 chorych stosowano remifentanyl (Ultiva, GlaxoWellcome, GB). Dawka indukcyjna remifentanylu wynosiła 0,4 mg kg-1min-1, a następnie stosowano wlew ciągły z szybkością 0,1-0,8 mg kg-1min-1.
U wszystkich badanych monitorowano wartości HR, NIBP, SpO2 , ET CO2 , oraz FIO2 , a także objętość oddechową, wentylację minutową, ciśnienie w drogach oddechowych i częstość oddechów.
U wszystkich chorych w okolicy czołowej umieszczano elektrody i monitorowano wartości indeksu bispektralnego (monitor A 2000, Aspect Medical System, USA). Wartości BIS, NIBP i HR rejestrowano co 5 min od momentu rozpoczęcia znieczulenia. Osoba rejestrująca wartości BIS nie znała rodzaju stosowanego znieczulenia.
Anestezjolog znieczulający chorego nie znał wartości indeksu bispektralnego i posługiwał się jedynie klinicznymi metodami oceny głębokości znieczulenia ogólnego. Głębokość znieczulenia uznawano za niewystarczającą, jeżeli w obecności normowolemii stwierdzano wzrost wartości NIBP i HR o 20% w stosunku do wartości wyjściowych, lub też zauważano łzawienie, zaczerwienienie skóry i pocenie. Po zakończeniu znieczulenia i ewentualnym podaniu środków koniecznych do odwrócenia działania anestetyków, przystępowano do ekstubacji, którą przeprowadzano, jeżeli chory oddychał spontanicznie z częstością>10 min-1 i utrzymywał wartości ET CO2<45 mm Hg (6 kPa), otwierał oczy i spełniał podstawowe polecenia, a także był w stanie sprawnie ścisnąć rękę badającego.
Stopień świadomości badanych chorych po wykonanym znieczuleniu oceniano również w sześciostopniowej skali OAAS ( Observer´s Assessment or Alertness / Sedation Scale). Skala ta zawiera następujące kryteria oceny punktowej:
– 0 – całkowity brak odpowiedzi na bodźce bólowe,
– 1 – brak odpowiedzi na silne bodźce dotykowe,
– 2 – odpowiedź jedynie na silne bodźce dotykowe,
– 3 – odpowiedź jedynie na głośne powtarzanie imienia,
– 4 – senna odpowiedź na imię wypowiadane normalnym głosem,
– 5 – stan czuwania [2, 5].
W związku z różnym czasem trwania operacji, analizie poddano wyłącznie pierwsze i ostatnie 30 min znieczulenia, czyli okres obejmujący indukcję i budzenie ze znieczulenia.
Uzyskane dane opracowano statystycznie, posługując się testem Manna-Whitneya i testem kolejności par Wilcoxona.
WYNIKI
Badaniami objęto 30 chorych: 28 kobiet i 2 mężczyzn. Wiek badanych wynosił 44,23±14,57 lat. U 20 chorych operowano tarczycę, a u 10 – gruczoł piersiowy. Wartość BIS w momencie intubacji wynosiła 68,0±23,5 w całej badanej populacji. U chorych, u których stosowano fentanyl wartość ta wyniosła 76,6±23,5, u chorych u których zastosowano remifentanyl – 59,5±20,8.
Wartość SAP w momencie intubacji wynosiła 126,0±17,5 mm Hg w całej badanej grupie. U chorych u których stosowano fentanyl wartość ta wyniosła 131,4±19,5 mm Hg, u chorych u których zastosowano remifentanyl – 120,5±13,5 mm Hg.
Wartość HR w momencie intubacji wynosiła 71,6±9,6 min-1 w całej badanej grupie. U chorych, u których stosowano fentanyl wartość ta wyniosła 75,3±10,2 min-1, u chorych, u których zastosowano remifentanyl – 67,9±7,5 min-1.
Wszystkie różnice pomiędzy podgrupami w zakresie wartości BIS, SAP i HR nie były istotne statystycznie.
U chorych otrzymujących fentanyl stwierdzono istotnie wyższe wartości SAP w 15, 25 i 30 min przed zakończeniem znieczulenia (ryc. 1). Pozostałe wartości (HR oraz BIS), jak również wszystkie wartości zarejestrowane w pierwszych 30 min znieczulenia nie różniły się istotnie pomiędzy badanymi otrzymującymi fentanyl i remifentanyl podczas znieczulenia.
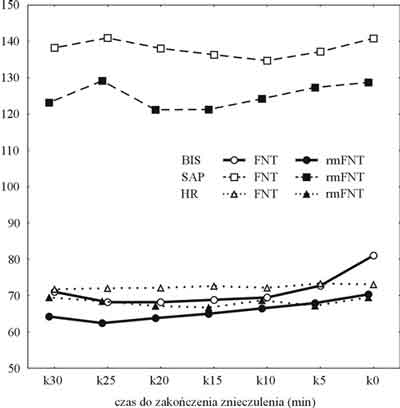
Ryc. 1. Średnie wartości SAP (mm Hg), HR (min-1) i BIS. Podział na grupy w zależności od opioidu.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Rudner R, Jałowiecki P, Kawecki P: Anestezjologia, a nowoczesne techniki elektroencefalograficzne. Anest Inten Terap 2001; 33: 253-260.
2. Burrow B, McKenzie B, Case C: Do anaesthetized patient recover better after Bispectral Index Monitoring ? Anaesth Intensive Care 2001; 29: 239-245.
3. Glass PS, Bloom M, Kearse L: Bispectral analysis measures sedation and memory effects of propofol, midazolam, isofluran, and alfentanil in healthy volunteers. Anesthesiology 1997; 86: 836-847.
4. Pomfrett CJ: Heart rate variability, BIS and ´depth of anaesthesia´. Br J Anaesth 1999; 82: 659-661.
5. Ibrahim AE, Taraday JK, Kharasch ED: Bispectral Index Monitoring during sedation with sevoflurane, midazolam and propofol. Anesthesiology 2001; 95: 1151-1159.
6. Singh H, Sakai T, Matsuki A: Movement response to skin incision: analgesia vs. bispectral index and 95% spectral edge frequency. Eur J Anaesthesiol 1999; 16: 610-614.
7. Kerssens Ch, Klein J, van der Woerd A, Bonke B: Auditory information processing during adequate propofol anesthesia monitored by electroencephalogram bispectral index. Anesth Analg 2001; 92: 1210-1214.
8. Kim DW, Kil HY, White PF: The effect of noise on the bispectral index during propofol sedation. Anesth Analg 2001; 93: 1170-1173.
9. Andrzejowski J, Sleigh JW, Johnson IA, Sikiotis L: The effect of intravenous epinephrine on the bispectral index and sedation. Anaesthesia 2000; 55: 761-763.
10. Mi WD, Sakai T, Takahashi S, Matsuki A: Haemodynamic and electroencephalograph responses to intubation during induction with propofol or propofol / fentanyl. Can J Anaesth 1998; 45: 19-22.
11. Hans P, Bonhomme V, Benmansour H, Dewandre PY, Brichant JF, Lamy M: Effect of nitrous oxide on bispectral index and 95% spectral edge frequency of the electroencephalogram during surgery. Anaesthesia 2001; 56: 988-1002.
12. Ropcke H, Konen-Bergmann M, Cuhls M, Boullion T, Hoeft A: Propofol and remifentanil pharmacodynamic interaction during orthopedic surgical procedures as measured by effects on bispectral index. J Clin Anesth 2001; 13: 198-207.
13. Lysakowski C, Dumont L, Pellegrini M, Clergue F, Tassonyi E: Effects of fentanyl, alfentanil, remifentanil and sufentanil on loss of consciousness and bispectral index during propofol induction of anaesthesia. Br J Anaesth 2001; 86: 523-527.
14. Puri GD: Paradoxical changes in bispectral index during nitrous oxide administration Br J Anaesth 2001; 86: 141-142.
15. Gale T, Leslie K, Kluger M: Propofol anaesthesia via target controlled infusion or manually controlled infusion: effects on the bispectral index as a measure of anaesthetic depth. Anaesth Intensive Care 2001; 29: 579-584.
16. Irwin MG,. Hui TW, Milne SE, Kenny GN: Propofol effective concentration 50 and its relationship to bispectral index. Anaesthesia 2002; 57: 242-248.
17. Yli-Hankala A, Vakkuri A, Annila P, Korttila K: EEG bispectral index monitoring in sevoflurane or propofol anaesthesia; analysis of direct costs and immediate recovery. Acta Anaesthesiol Scand1999; 43: 545-549.
18. Nelskyla KA, Yli-Hankala AM, Puro H, Korttila KT: Sevoflurane titration using bispectral index decreases postoperative vomiting in phase II recovery after ambulatory surgery. Anesth Analg 2001; 93: 1165-1169.
19. Hirschi M, Meistelman C, Longrois D: Effects of normothermic cardiopulmonary bypass on bispectral index. Eur J Anaesthesiol 2000; 17: 499-505.
20. Rudner R, Jałowiecki P, Kawecki P: Przydatność spektralnej analizy zapisu EEG do oceny głębokości anestezji. Anest Inten Terap 2001; 33: 227-232.

