© Borgis - Postępy Nauk Medycznych 9/2008, s. 559-564
*Piotr Gutkowski
Badania czynnościowe układu oddechowego u dzieci
Lung function tests in children
Zakład Fizjologii Oddychania, Instytut Pomnik Centrum Zdrowia Dziecka w Warszawie
Kierownik Zakładu: doc. dr hab. med. Piotr Gutkowski
Streszczenie
Przedstawiono wskazania i przeciwwskazania, sposoby wykonywania i korzyści kliniczne płynące z badań czynnościowych układu oddechowego u dzieci. Omówiono poszczególne parametry spirometryczne i ich znaczenie diagnostyczne, a następnie opisano zasadę badania pletyzmograficznego wraz z wytłumaczeniem wartości diagnostycznej metody. Omówiono także różne zastosowania diagnostyczne badania spirometrycznego, jak wykonanie nieswoistej próby prowokacji oskrzelowej i próby odwracalności skurczu oskrzeli. Przedstawiono także opis bardziej specjalistycznych, a więc rzadziej wykonywanych, badań mechaniki oddychania i pomiarów zdolności dyfuzyjnej.
Summary
Indications and contraindications, performing and clinical advantages of lung function tests in children are presented. There are described the spirometric parameters and their diagnostic value, as well as the principle of plethysmography measurement and its diagnostic meaning is explained. Different diagnostic applications of spirometry as unspecific bronchial challenge and bronchodilating tests are also described. More advanced tests as lung mechanics and lung diffusing capacity measurements are presented.

Wstęp
Możliwość oceny czynności układu oddechowego jest ważnym elementem rozpoznania i monitorowania leczenia chorób tego układu u dzieci. Ponadto, u dzieci pomiary różnych parametrów czynnościowych oddychania pozwalają na bardziej szczegółowy wgląd w procesy wzrastania i rozwoju układu oddechowego, a także w jego anatomię, patologię i patofizjologię (1).
Prawidłowo przebiegający proces oddychania odbywa się dzięki wzajemnej, należycie skoordynowanej, czynności ośrodka oddechowego, mięśni oddechowych, dróg oddechowych i samych płuc. Na proces ten składają się trzy elementy:
1. wentylacja czyli wymiana powietrza w drogach oddechowych i pęcherzykach płucnych
2. dyfuzja czyli właściwa wymiana gazowa
3. perfuzja czyli obmywanie pęcherzyków płucnych przez krew oddającą dwutlenek węgla i pobierającą tlen
Badania czynnościowe układu oddechowego w przeważającej swej części dotyczą wentylacji, a tylko nieliczne pozostałych elementów oddychania czyli perfuzji czy dyfuzji.
Wskazania do badań
Badania te są nieinwazyjne, tanie i na równi z obrazowymi, należą do podstawowego zestawu badań wykonywanych u wszystkich osób zgłaszających się do pulmonologa lub do pediatry, jeżeli dolegliwości sugerują problem pulmonologiczny. Objawy, których wystąpienie winno skłaniać pediatrę do skierowania dziecka na badania czynnościowe układu oddechowego (BCUO) zamieszczono w tabeli 1.
Tabela 1. Objawy wskazujące na potrzebę BCUO.
| Objawy podmiotowe | Objawy przedmiotowe |
- kaszel
- zła tolerancja wysiłku
- duszność
- świszczący oddech | - zmiany osłuchowe nad polami płucnymi
- deformacja klatki piersiowej i wady postawy
- palce pałeczkowate
- sinica |
BCUO są wykonywane najczęściej u dzieci z chorobami układu oddechowego zarówno w procesie diagnostycznym, ale również w przypadku chorób przewlekłych, w celu monitorowania przebiegu choroby i oceny skuteczności leczenia. Należy jednak podkreślić, że istnieje szereg przewlekłych chorób pozapłucnych, w toku których następuje stopniowe upośledzenie czynności wentylacyjnej na skutek rozwijającej się bądź obturacji dróg oddechowych lub też postępującego procesu włóknienia miąższu płucnego prowadzącego do zaburzeń restrykcyjnych. W tabeli 2 wymieniono choroby, w toku których należy wykonać BCUO.
Tabela 2. Choroby uzasadniające potrzebę BCUO.
astma
przewlekłe zapalne choroby oskrzeli
przewlekłe choroby płuc
mukowiscydoza
gruźlica
sarkoidoza
włóknienie płuc
choroby tkanki łącznej
pozapłucne choroby przewlekłe (np. niewydolność nerek, cukrzyca)
wady serca
dysplazja oskrzelowo-płucna
wady wrodzone układu oddechowego i klatki piersiowej
choroby opłucnej, przepony i śródpiersia
zaburzenia oddychania podczas snu
choroby układu nerwowo-mięśniowego |
Przeciwwskazania do BCUO są bardzo nieliczne i obejmują:
1. ból w klatce piersiowej lub w jamie brzusznej
2. brak możliwości współpracy ze strony badanego
3. odma opłucnowa
4. rozpoznany tętniak
5. ograniczenie ruchomości klatki piersiowej
6. uporczywy kaszel
Wśród bardzo ogólnej kategorii BCUO należy wyróżnić badania wykonywane najczęściej i rutynowo – czyli badanie spirometryczne z różnymi modyfikacjami (jak próby rozkurczowe lub prowokacyjne) od badań o charakterze bardziej specjalistycznym, jak badanie pletyzmograficzne i wreszcie badania wykonywane jedynie w niektórych ośrodkach, z bardzo określonych wskazań, jak badanie podatności płuc czy zdolności dyfuzyjnej płuc.
Spirometria
Jest badaniem pozwalającym na ocenę sprawności wentylacyjnej i polega na pomiarze objętości i pojemności płuc oraz wielkości przepływu powietrza w drogach oddechowych. Rycina 1 ilustruje statyczną krzywą spirometryczną, czyli uzyskaną podczas spokojnego oddychania. Obejmuje ona następujących objętości i pojemności:
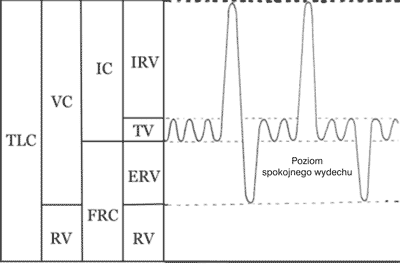
Ryc. 1. Schemat statycznej krzywej spirometrycznej.
TV (tidal volume) – objętość oddechowa – objętość powietrza wdychanego (lub wydychanego) podczas spokojnego pojedynczego oddechu,
IRV (inspiratory reserve volume) – wdechowa objętość zapasowa – największa objętość powietrza, która może być wdychana do płuc po zakończeniu spokojnego wdechu,
ERV (expiratory reserve volume) – wydechowa objętość zapasowa – największa objętość powietrza, która może być wydmuchana z płuc po zakończeniu spokojnego wydechu,
VC (vital capacity) – pojemność życiowa – największa zmiana pojemności płuc mierzona pomiędzy maksymalnym wydechem a maksymalnym wdechem (VC = TV + IRV + ERV)
IC (inspiratory capacity) – pojemność wdechowa – największa objętość powietrza, która może być wciągnięta do płuc po zakończeniu spokojnego wydechu (IC = TV + IRV)
Dalsza część badania spirometrycznego polega na wykonywaniu maksymalnie głębokiego wdechu i następującego po nim maksymalnie natężonego głębokiego wydechu. Ta część badania spirometrycznego bywa określana jako spirometria dynamiczna, której schemat przedstawiono na rycinie 2.
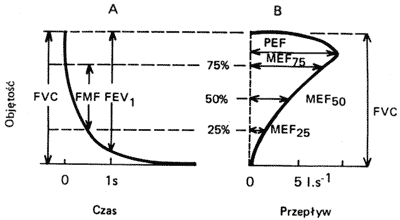
Ryc. 2. Schemat dynamicznej spirometrii (A) i krzywa przepływ – objętość (B).
Wykres natężonego (forsownego) wydechu może być przedstawiony graficznie dwojako: albo wobec podstawy czasu – jako zależność objętość-czas (rycina 2a); oznacza się wówczas wielkość FVC (natężona pojemność życiowa) i FEV1 (natężona pojemność wydechowa pierwszosekundowa), albo jako zależność przepływu od objętości (krzywa przepływ-objętość) (rycina 2b). W przypadku takiego przedstawienia natężonego wydechu uzyskuje się wartość PEF (szczytowy przepływ wydechowy) i wartości MEF75, MEF50 i MEF25 (maksymalne przepływy wydechowe odpowiednio w punktach 75%, 50% i 25% FVC).
Uzyskane podczas badania wartości VC, FVC i FEV1, odnosi się wzajemnie do siebie, jak FEV1 wobec VC lub FVC (wskaźnik Tiffeneau – FEV1%VC lub pseudo-Tiffeneau – FEV1%FVC). W warunkach fizjologicznych u dzieci i młodzieży do 18 roku życia wskaźniki te powinny wynosić co najmniej 75%. Wartości niższe upoważniają do rozpoznania zaburzeń wentylacji o cechach obturacji. Ponadto zmierzone wartości porównuje się z wartościami należnymi opracowywanymi w zdrowej populacji. Wartość VC (lub FVC) powinna wynosić przynajmniej 80% wartości należnej i jeżeli jest niższa może sugerować istnienie zaburzeń wentylacji o typie restrykcyjnym.
Upośledzenie drożności oskrzeli powoduje utrudnienie wydychania powietrza i ten mechanizm "wentylowy” prowadzi do zalegania powietrza w płucach i do ich rozdęcia (2).
W stanach bardziej zaawansowanego dynamicznego rozdęcia płuc dochodzi do obniżenia pojemności życiowej (VC lub FVC), co w tych przypadkach nie oznacza zaburzeń typu restrykcyjnego. Dlatego też w myśl wytycznych Polskiego Towarzystwa Chorób Płuc (3) i Europejskiego Towarzystwa Oddechowego – ERS (4) samo badanie spirometryczne umożliwia rozpoznanie obturacyjnych zaburzeń wentylacji, nie pozwala jednak na rozpoznanie zaburzeń restrykcyjnych. Różnicowaniu mechanizmów zmniejszenia objętości płuc, a także wczesnemu wykrywaniu zalegania powietrza w płucach służy pletyzmografia całego ciała. Jest to metoda badania przydatna również do wykrywania obturacji dróg oddechowych i mechanizmów jej powstawania (5).
Pletyzmografia
Jest badaniem nieinwazyjnym wymagającym jednak pewnej współpracy i zrozumienia ze strony badanego. Badanie umożliwia pomiar oporu dróg oddechowych (Raw) i pojemności gazu zawartego w klatce piersiowej (TGV) inaczej zwanej czynnościową pojemnością zalegającą (FRC). Badanie odbywa się w szczelnej kabinie, w której osoba badana oddycha spokojnie przez ustnik do aparatu (ryc. 3).

Ryc. 3. Badanie pletyzmograficzne dziecka.
Rejestrowane są wówczas wielkość przepływu powietrza przez drogi oddechowe (V´) i zmiany ciśnienia w kabinie odpowiadające ruchom oddechowym klatki piersiowej i brzucha (PB) (ryc. 4 – wykres A).
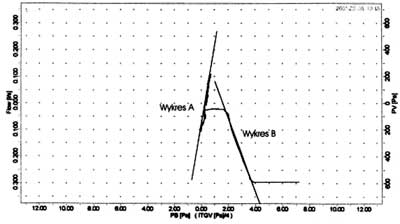
Ryc. 4. Zapis pletyzmograficzny: wykres oporu dróg oddechowych (A) i wykres czynnościowej pojemności zalegającej – FRC (B).
Zmiany ciśnienia w kabinie powodowane ruchami oddechowymi odpowiadają zmianom ciśnienia w pęcherzykach płucnych (Palv). Zatem podczas oddychania w kabinie pletyzmografu mierzony jest przepływ powietrza przez drogi oddechowe i pośrednio ciśnienie pęcherzykowe, na podstawie tych wartości obliczany jest opór dróg oddechowych:
Raw = Palv [kPa]/V´ [Lxs-1]
Następnie, podczas krótkotrwałego zamknięcia przepływomierza na końcu spokojnego wydechu, kiedy mimo to wykonywane są ruchy oddechowe, powstaje kolejno kompresja i dekompresja gazu wewnątrz klatki piersiowej z jednoczesnymi zmianami ciśnienia w kabinie, rejestrowane jest zmieniające się ciśnienie w jamie ustnej (Pm) wobec zmian ciśnienia w kabinie (PB) (ryc. 4 – wykres B).
Na podstawie zmierzonych wartości Pm, które odpowiadają ciśnieniu gazu w klatce piersiowej i wartościom ciśnienia w kabinie (PB), wykorzystując prawo Boyle´a-Mariotta, obliczana jest wielkość całej pojemności klatki piersiowej na poziomie spokojnego wydechu, czyli także niewentylowanych części płuc oraz przestrzeni gazu zawartego w żołądku – pojemność tę określa się jako TGV (thoracic gas volume – pojemność gazu zawartego w klatce piersiowej lub FRC – functional residual volume – czynnościowej pojemności zalegającej) (ryc. 1).
Zmierzenie TGV pozwala następnie obliczyć wielkość całkowitej pojemności płuc (TLC) i na tej podstawie, gdy wartość ta jest obniżona, można rozpoznawać restrykcyjne zaburzenie wentylacji. Tak więc pletyzmografia jest badaniem, które jednocześnie pozwala na wnikliwe określenie mechanizmów obturacji drzewa oskrzelowego i daje możliwość jednoznacznego potwierdzenia lub wykluczenia restrykcyjnego zaburzenia wentylacji.
Badanie nadreaktywności dróg oddechowych i próby rozkurczowe
Istnienie naturalnej zmienności obturacji dróg oddechowych świadczącej o zwiększonej wrażliwości na bodźce zewnętrzne powodujące ostre napady skurczu oskrzeli, może być rozpoznawana za pomocą powtarzanych BCUO. Nadreaktywność oskrzeli, lub bardziej ogólnie, dróg oddechowych, oznacza nadmierną reakcję i wzmożoną wrażliwość na bodziec skurczowy (6). Powoduje to, że wykres zależności reakcji od dawki bodźca skurczowego, jest bardziej stromy (nadmierna reakcja) i przesunięty w lewo (wzmożona wrażliwość) (ryc. 5).

Ryc. 5. Zależność reakcji oskrzelowej od wielkości bodźca.
Nadreaktywność oskrzeli towarzyszy ostrym i przewlekłym chorobom układu oddechowego przebiegającym w postaci stanu zapalnego, a więc przede wszystkim astmie, przewlekłej obturacyjnej chorobie płuc (POChP), zakażeniom dróg oddechowych (wirusowym i bakteryjnym), mukowiscydozie, sarkoidoza (7, 8). Celem potwierdzenia istnienia nadreaktywności oskrzeli należy wykonać nieswoistą próbę prowokacji oskrzelowej.
Wskazaniem do jej wykonania są:
– kliniczne objawy astmy bez uchwytnych dowodów zmienności obturacji (9, 10)
– ocena skuteczności leczenia
– diagnostyka kaszlu
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Taussig LM, Helms PJ: Introduction. In: Stocks J, Sly PD, Tepper RS, Morgan WJ. editors. Infant Respiratory Function Testing. New York: John Wiley & Sons, Inc; 1996. p. 1-18.
2. Kowalski J, Radwan L, Franczuk M: Zaburzenia czynności układu oddechowego w astmie oskrzelowej. In: Kowalski J, Koziorowski A, Radwan L. red. Ocena czynności płuc w chorobach układu oddechowego. Warszawa: Borgis Wydawnictwo Medyczne; 2004. p. 146-168.
3. Zalecenia Polskiego Towarzystwa Ftyzjopneumonologicznego dotyczące wykonywania badań spirometrycznych. Pneumonol Alergol Pol 2004;72(supl. 2):5-31.
4. Quanjer PH, et al.:Lung volumes and forced ventilatory flows. Standardized lung function testing. Official Statement of the European Respiratory Society. Eur Resp J 1993;6;(suppl. 16):5-40.
5. Kowalski J: Przydatność testów czynnościowych w rozpoznawaniu i różnicowaniu zmniejszonej drożności dróg oddechowych. In: Gutkowski P, Lubiński W, Zielonka TM. red. Spirometria. Warszawa: Medical Tribune; 2005. p. 39-50.
6. Sterk PJ, Bel EH: Bronchial hyperresponsiveness: the need for a destinction between hypersensitivity and excessive airway narrowing. Eur Resp J 1989;2:267-274.
7. Barnes PJ: New concepts in the pathogenesis of bronchial responsiveness and asthma. J Allergy Clin Immunol 1989;83:1013-1026.
8. O´Connor GT, Sparrow D, Weis ST: The role of allergy and nonspecific airway hyperresponsiveness in the pathogenesis of chronic obstructive pulmonary disease. Am Rev Resp Dis 1989;140:225-252.
9. Britton J: Is hyperreactivity the same as asthma? Eur Resp J 1988;1:478-479.
10. Britton J. Airway hyperresponsiveness and the clinical diagnosis of asthma: histamine or history. J Allergy Clin Immunol 1992;89:19-22.
11. Sterk P, et al.: Airway responsiveness: Standardized challenge testing with pharmacological, physical and sensitizing stimuli in adults. Official Statement of the European Respiratory Society. Eur Resp J 1993;6 (suppl. 16):53-83.
12. Cockroft DW: Airway hyperresponsiveness therapeutic implications. Ann Allergy 1987´ 59:405-414.
13. Cockroft DW: Modulation of airway hyperresponsiveness. Ann Allergy 1988; 60:465-471.
14. Gravelyn TR, Pan PM, Eschenbacher WL: Mediator release in an isolated segment in subjects with asthma. Am Rev Resp Dis 1988;137: 641-646.
15. Agostoni E: Mechanics of the pleural space. In: Macklem PT, Mead J, editors. Handbook of Physiology. Section 2, vol. 3, Part 2: The Respiratory System. Mechanics of breathing. Bethesda: The Americal Physiological Society; 1986. p. 531-559.
16. Gutkowski P: Niektóre zagadnienia z fizjopatologii oddychania. Poznań: Inter Asame; 1991; 12-13.
17. Doboszyńska A, Wrotek K, Brzostek D: Badania czynnościowe układu oddechowego. In: Doboszyńska A, Wrotek K. red. Badania czynnościowe układu oddechowego. Warszawa: PZWL; 2004; 37-82.





