© Borgis - Postępy Nauk Medycznych 12/2008, s. 804-810
*Irena Madejska, Aleksandra Doroszewska-Szczepanik
Rehabilitacja przed- i okołooperacyjna chorych w wieku podeszłym – rehabilitacja ruchowa
Pre- and postoperative rehabilitation of elderly patient
Oddział Rehabilitacji Szpitala Klinicznego im. prof. A. Grucy Centrum Medycznego Kształcenia Podyplomowego w Otwocku
Kierownik Oddziału: lek. med. Katarzyna Śledziewska
Streszczenie
Artykuł przedstawia program rehabilitacji przed- i pooperacyjnej u chorych w podeszłym wieku. W szczegółowy sposób przedstawione są stosowane metody na poszczególnych etapach wczesnej rehabilitacji szpitalnej. Rehabilitacja szpitalna obejmuje dwa etapy. Etap pierwszy to przygotowanie przedoperacyjne, etap drugi, to rehabilitacja wczesna, która składa się z dwóch okresów: pierwszy prowadzony jest na oddziale intensywnej terapii i drugi – na oddziale pooperacyjnym. Wśród stosowanych technik fizjoterapeutycznych opisano problemy, z którymi może spotkać się terapeuta i omówiono sposoby radzenia z nimi. Odpowiednio prowadzona rehabilitacja zapobiega skutkom długotrwałego unieruchomienia, takich jak: przykurcze, zaniki mięśniowe, odleżyny.
Summary
The article presents program pre- and postoperative rehabilitation of elderly patient. Consecutive stages of early hospital rehabilitation and apply methods of therapeutic conduct have been described in detail. There are two main stages in surgical rehabilitation. Stage I – pre-operation preparation, stage II – early rehabilitation consisting of two periods: the first one run in an intensive care unit, the second one in a surgical unit. Along with the description of physiotherapeutic techniques, the most frequently occurring a therapist can face as well as the ways of handing them have been presented. Appropriate rehabilitation reduces complications of long time immobilization such as muscular atrophy, contractures, decubitus ulcers.

W związku z dynamicznym rozwojem medycyny w dziedzinie chirurgii i anestezjologii wzrasta liczba osób operowanych w podeszłym wieku. Konieczne więc staje się podjęcie dyskusji odnośnie postępowania usprawniającego, niezbędnego w tych przypadkach.
Celem rehabilitacji ruchowej jest: zapobieganie ograniczeniom ruchomości w stawach, zapobieganie osłabieniu mięśni i ich zanikom, zapobieganie obrzękom, zwiększenie wydolności i sprawności ogólnej. Aktywność fizyczna, ruch działają wspomagająco i stymulująco na cały organizm człowieka. Ćwiczenia wpływają kształtująco na mięśnie, zwiększają ich siłę, masę i wytrzymałość. Mają znaczący wpływ na funkcję stawów, ich odżywienie, zakres ruchów w stawie, a także na uwapnienie kości. Ruch i wysiłek zwiększają wydolność i sprawność układu krążenia. Mają także duży wpływ na wydolność narządów leżących w jamie brzusznej i miednicy, zwiększają sprawność mięśni gładkich. Ćwiczenia zapobiegają zaleganiu moczu w drogach moczowych, a przez to infekcjom i tworzeniu się kamieni moczowych. Poprzez poprawę perystaltyki jelit zapobiegają zaparciom (1).
Brak lub niedobór aktywności ruchowej pacjenta wpływa niekorzystnie na praktycznie wszystkie układy organizmu i prowadzi do zaburzeń jego funkcjonowania, a niekiedy do powikłań groźnych dla życia. Wpływ unieruchomienia na homeostazę ustroju przedstawia tabela 1 (2).
Tabela 1. Wpływ unieruchomienia na ustrój.
| Wpływ unieruchomienia | Zmiany | Następstwa |
| Układ krążenia | pojemność wyrzutowaŻ
pojemność minutowaŻ
tętno | tachykardia wysiłkowa i spoczynkowa, pogorszenie ukrwienia serca i naczyń obwodowych |
| Układ oddechowy | powierzchnia wentylacyjna płucŻ
objętość łożyska naczyniowego płucŻ | zmniejszenie wentylacji płuc, zmniejszenie zdolności pochłaniania tlenu, pogłębienie niedoboru tlenu, niedodma |
| Płyny ustrojowe | objętość osoczaŻ
płyny śródkomórkoweŻ
lepkość krwi | hipowolemia, o 700-800 ml
zwolniony przepływ krwi,
zwiększone ryzyko zakrzepowo-zatorowe |
Bilans azotowo-białkowy
Bilans wapniowo-fosforanowy | ujemny
ujemny | osłabienie i zmniejszenie masy mięśniowej, odwapnienie kości |
| Hormony kory nadnerczy | odczyn adrenergiczny
zespół wyczerpaniaŻ | wzrost zapotrzebowania na tlen, pogłębienie odczynów naczyniowo-ruchowych |
| Regulacja naczyniowo-ruchowa | brak | hipotonia ortostatyczna, zawroty głowy, zmniejszenie zdolności adaptacyjnych |
| Psychika | lęk
nastrójŻ
postawa depresyjna | niestabilność emocjonalna, stany depresyjne |
Czynniki sprzyjające upośledzeniu ruchomości w stawach
Czynniki urazowo-ortopedyczne
Unieruchomienie – zmiany w strukturach stawowych i okołostawowych pojawiają się już po kilku lub kilkunastu dniach unieruchomienia: następuje rozrost tkanki włóknisto-tłuszczowej, a następnie włóknistej co pociąga za sobą degradację chrząstki i błon maziowych. Szczególnie wrażliwe na unieruchomienie są więzadła i torebka stawowa, w których dochodzi do zaburzeń syntezy i degradacji kolagenu, a w rezultacie do utraty elastyczności. Podobne zmiany występują w tkance skórnej, podskórnej i ścięgnach, co łącznie z innymi zaburzeniami prowadzi do ograniczenia ruchomości stawu. Unieruchomienie zmniejsza również siłę mięśni, zwłaszcza przeciwdziałających sile ciążenia. Odzyskiwanie siły mięśniowej utraconej wskutek tygodniowego unieruchomienia może trwać nawet miesiąc (1).
Skostnienia ektopowe – jest to efekt przemieszczenia pozostałości kości gąbczastej do mięśni, ścięgien lub błony międzykostnej, w wyniku czego w krótkim czasie od zabiegu bądź też urazu może tworzyć się kostnina z następowym upośledzeniem funkcji stawów. Masywne skostnienie miednicy – patrz rycina 1.
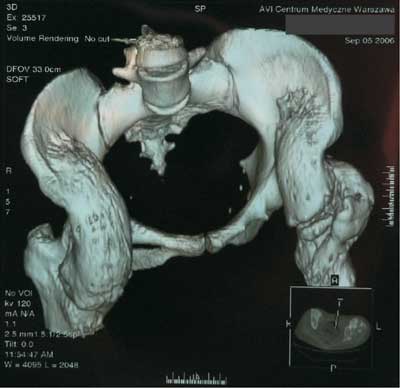
Ryc. 1. Masywne skostnienia miednicy.
Czynniki neurologiczne:
– niedowłady lub porażenia wskutek uszkodzenia ośrodkowego lub obwodowego układu nerwowego,
– spastyczność.
Czynniki reumatologiczne
Wśród licznych przyczyn reumatoidalnych zmiany zwyrodnieniowe i zapalenia stawów są najczęstszą przyczyną ograniczenia ruchomości stawów, zwłaszcza u osób w podeszłym wieku. Ból spowodowany uszkodzeniem chrząstki, wysiękiem wewnątrzstawowym lub zapaleniem błony maziowej zmusza chorych do ustawiania kończyn w takiej pozycji, w której ból jest najmniejszy albo nie występuje. Przy planowaniu usprawniania chorych należy szczególnie zwrócić uwagę na przewlekłe zmiany chorobowe układu kostno-stawowego, np. obrzęki i zniekształcenia, które wymagają szczególnej troski ze strony fizykoterapeuty (1). Zmiany zniekształcające rąk w reumatoidalnym zapaleniu stawów przedstawia rycina 2.
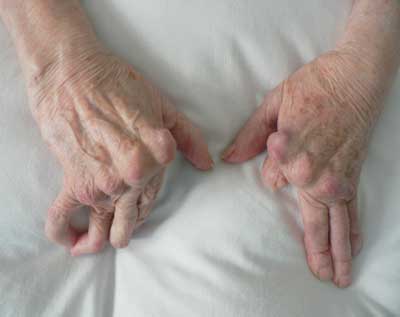
Ryc. 2. Zmiany zniekształcające rąk w przebiegu RZS.
W walce z obrzękami, bólem i ograniczeniem ruchu niezwykle istotna jest rola ułożenia funkcjonalnego, a także wcześnie włączona kinezyterapia.
Przykładem ułożenia funkcjonalnego u dorosłych jest tzw. pozycja neutralna – tułów w jednej osi z biodrami i stawami skokowymi, stawy kolanowe w nieznacznym zgięciu (5°-10°), palce nóg skierowane w górę, stawy ramienne w zgięciu 30°, odwiedzeniu o 35°, stawy nadgarstkowe w przeproście 20°-30°, dłonie w pozycji funkcjonalnej (1).
Inne przykłady ułożenia funkcjonalnego to:
– Ułożenie wysokie – np. przy karmieniu, w niewydolności sercowo-oddechowej, urazach czaszkowo-mózgowych.
– Ułożenie niskie – zaburzenia krążenia tętniczego, złamania odcinka szyjnego kręgosłupa.
– Ułożenie w pozycji bocznej – u chorych po operacjach płuc, u chorych z niedowładem połowiczym.
– Ułożenie na brzuchu – u chorych z oparzeniami, w zapobieganiu i leczeniu odleżyn.
W przypadku zaplanowanego zabiegu chirurgicznego pobyt chorego na oddziale zabiegowym obejmuje okres przedoperacyjny i pooperacyjny. Kolejne etapy rehabilitacji obejmują: przygotowanie przedoperacyjne oraz rehabilitację wczesną, którą można podzielić na: rehabilitację prowadzoną w oddziale intensywnej terapii od zerowej do 1. lub 2. doby po operacji oraz rehabilitację podejmowaną na Oddziale Pooperacyjnym od 2. doby do momentu wypisu ze szpitala (3).
Postępowanie przedoperacyjne
W przypadkach planowych chory jest przyjmowany najczęściej dzień przed planowanym zabiegiem. Wówczas lekarz prowadzący informuje pacjenta o planowanym leczeniu i procedurach postępowania. Takie działanie jest uzasadnione nie tylko potrzebą poinformowania chorego, ale także stanowi początek dłuższego procesu edukacji. Dzięki temu działaniu chory zapoznaje się z działaniami, w których będzie uczestniczył bezpośrednio po zabiegu. Wcześniejsze zapoznanie pacjenta z przebiegiem rehabilitacji pooperacyjnej i nauczenie ćwiczeń ułatwia późniejszą współpracę. Chory pomimo silnych wrażeń i emocji związanych z zabiegiem, łatwiej kojarzy polecenia i poprawniej wykonuje je po zabiegu, jeśli zetknął się z nimi wcześniej. Tak więc uzasadnieniem spotkań przedoperacyjnych z chorymi jest oczekiwanie lepszej jakości terapii i współpracy z pacjentem w trudnym pierwszym etapie po zabiegu. Oddziaływanie psychoterapeutyczne skupia się głównie na zmniejszeniu napięcia emocjonalnego pacjenta oraz na umotywowaniu go do podjęcia współpracy z terapeutami i późniejszego regularnego wykonywania ćwiczeń (3).
Po ustaleniu wskazań i przeciwwskazań do rehabilitacji w okresie przedoperacyjnym prowadzi się: ćwiczenia ogólnie usprawniające, ćwiczenia kondycyjne, symulację sytuacji pooperacyjnej i naukę poruszania się w łóżku, naukę ćwiczeń samoobsługi, naukę ćwiczeń przeciwzakrzepowych. Bardzo ważne znaczenie w okresie przedoperacyjnym mają ćwiczenia ogólnokondycyjne. Ich zadaniem jest przeciwdziałanie „roztrenowaniu” organizmu wynikającemu ze szpitalnej hipokinezy. Mogą one być prowadzone jako różne formy treningu wytrzymałościowego zaczynając od spacerów o odpowiedniej intensywności aż do ćwiczeń na cykloergometrze lub bieżni ruchowej z obciążeniem dostosowanym do wydolności chorego(4).
Problemy wymagające odrębnego podejścia u pacjentów, u których występują:
– wady postawy lub ograniczenie ruchomości w stawach (potrzebne będzie zaplanowanie ćwiczeń korygujących i zwiększających ruchomość),
– przewlekłe choroby układu oddechowego, np. POCHP (zaplanowanie specyficznego postępowania fizjoterapeutycznego),
– zaburzenia słuchu i wzroku (indywidualne przygotowanie chorego),
– obniżone możliwości poznawcze i intelektualne (dostosowanie przekazywanych treści do możliwości pacjenta) (3).
Oddzielną grupę pacjentów stanowią chorzy przyjmowani w trybie pilnym. Chorzy ci nie mają możliwości przygotowania przedoperacyjnego, z tego powodu edukację trzeba przesunąć na wczesny okres pooperacyjny. W tych przypadkach informacje podajemy stopniowo w trakcie ćwiczeń z chorymi tak, aby nie przytłoczyć ich nadmiarem nowych informacji (3).
Rehabilitacja wczesna na sali pooperacyjnej
Po zabiegu chory jest przewożony na salę pooperacyjną albo na oddział intensywnej terapii, na których pozostaje 1-2 dni. W tym okresie zaleca się stosowanie ćwiczeń oddechowych, przeciwzakrzepowych kończyn dolnych. W dalszym etapie włączane są ćwiczenia czynne wolne stawów kończyn górnych i dolnych.
Istotnym elementem postępowania leczniczego u osób starszych jest pionizacja i uruchamianie chorego. Niezależnie od rodzaju operacji dąży się do maksymalnego skrócenia czasu unieruchomienia chorego w łóżku. O ile jest to możliwe, pionizację rozpoczyna się już w pierwszej lub drugiej dobie po zabiegu. Nawet krótkotrwała pozycja pionowa ma istotne znaczenie dla prawidłowej czynności wielu układów (4). Pionizacja uzyskiwana jest stopniowo poprzez: przejście z pozycji leżącej do siadu w łóżku przy pomocy drabinek, siedzenie na łóżku z opuszczonymi nogami, stanie przy łóżku, chodzenie po oddziale z asekuracją. Przy podejmowaniu decyzji o pionizacji chorego, konieczna jest kontrola zapisu EKG, HR (akcja serca, ang. heart rate), BP (ciśnienie tętnicze, ang. blood pressure) i porozumienie z lekarzem opiekującym się pacjentem. W razie wystąpienia zapaści ortostatycznej należy stosować pozycję Trendelenburga.
W pierwszych dniach po zabiegu problem dla rehabilitanta może stanowić pacjent z zaburzeniami w stanie psychozy pooperacyjnej, ze względu na znacznie ograniczoną możliwość egzekwowania poleceń (3).
Rehabilitacja wczesna chorego na oddziale pooperacyjnym
Celem tego etapu jest:
– Dalsze stałe uruchamianie pacjenta, poprawa sprawności i wydolności chodu.
– Wzmacnianie mięśni posturalnych, mięśni kończyn górnych i dolnych, przywrócenie pełnego zakresu ruchu w stawach, zwiększenie wydolności fizycznej po okresie unieruchomienia pooperacyjnego.
– Zwiększanie samodzielności pacjenta.
Szczególną uwagę należy zwrócić na zwiększenie ruchomości w stawach sąsiadujących z miejscem operowanym, siły mięśni w obrębie cięcia operacyjnego oraz elastyczności i ruchomości blizny pooperacyjnej. Mogą bowiem wystąpić najpierw nawykowe, a później strukturalne ograniczenia ruchomości w stawach, osłabienie siły mięśni oraz znaczne stwardnienie blizny (4).
Okres trwania ćwiczeń wynosi od kilku do 10-15 minut, są one prowadzone kilkanaście razy dziennie w pozycjach leżącej i siedzącej. Liczba powtórzeń poszczególnych ćwiczeń wynosi od 5 do 7 w dwóch lub trzech seriach. Początkowo wykonuje się ćwiczenia o niewielkiej intensywności, następnie zwiększa się intensywność i czas ćwiczeń do 20-30 minut dziennie, jednocześnie zmniejszając częstość ich wykonywania do kilku dziennie. Liczba powtórzeń poszczególnych ćwiczeń wynosi od 7 do 10 w trzech, czterech seriach (4). Przeciwwskazaniami do ćwiczeń są: miejscowe powikłania pooperacyjne, podwyższona temperatura ciała, ogólny lub miejscowy stan zapalny.
Metody, którymi posługuje się kinezyterapia to: ćwiczenia bierne, ćwiczenia czynno-bierne oraz ćwiczenia czynne.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Kiwerski J: Rehabilitacja Medyczna, Warszawa, Wydawnictwo Lekarskie PZWL, 2007; 40-48, 71-80.
2. Szulc R: Usprawnianie krytycznie chorych, Wrocław, Urban&Partner 2001; 131-134.
3. Powoda A, Jastrzębska B: Optymalizacja wczesnej rehabilitacji pacjentów poddawanych zabiegom kardiochirurgicznym – doświadczenia własne, Rehabilitacja Medyczna, 2005; 9, 2: 39-47.
4. Kwolek A: Rehabilitacja Medyczna, t. 1, Wrocław, Urban&Partner, 2003; 374-375.
5. Zembaty A: Kinezyterapia, t. 2, Kraków, Wydawnictwo Kasper Sp. z o.o, 2003; 23-24
6. Marciniak W, Szulc A: Wiktora Degi Ortopedia i Rehabilitacja t. 1, Warszawa, Wydawnictwo Lekarskie PZWL, 2006; 125-128.
7. Kwolek A: Rehabilitacja Medyczna, t. 2, Wrocław, Urban&Partner, 2003; 494-513.


