© Borgis - Anestezjologia Intensywna Terapia 1/2007, s. 17-21
*Jacek Piątkowski1, Ewa Kucewicz1, Joanna Fryc-Stanek2, Piotr Knapik1, Hanna Misiołek1, Maciej Oliwa3
Ocena porównawcza bupiwakainy i ropiwakainy w znieczuleniu zewnątrzoponowym do cięcia cesarskiego
Bupivacaine vs ropivacaine epidural anaesthesia for Caesarean section
1Klinika Anestezjologii i Intensywnej Terapii Wydziału Lekarskiego Śl.AM w Zabrzu
kierownik: prof. dr hab. n. med. P. Knapik
2Zakład Kardioanestezji i Intensywnej Terapii Pooperacyjnej Śl.AM Górnośląskiego Centrum Medycznego w Katowicach
kierownik: dr hab. n. med. D. Szurlej
3Oddział Anestezjologii i Intensywnej Terapii z Ośrodkiem Ostrych Zatruć Szpitala Wojewódzkiego Nr 2 w Rzeszowie
ordynator: lek. med. W. Chmiest
Summary
Background.The majority of Caesarean sections are nowadays performed under neuraxial blocks with bupivacaine being the most commonly used local anaesthetic agent. However, when an excessive dose of bupivacaine is used, or the drug is administered at an incorrect site, there is a potential for toxic reactions. The use of ropivacaine, a pure S-enantiomer, is associated with reduced toxicity. The aim of this randomized, prospective study was to compare bupivacaine with ropivacaine for epidural anaesthesia in elective Caesarean sections.
Methods. Sixty ASA I and II parturients were randomly allocated to receive epidurals with precalculated doses of 0.5% bupivacaine or 0.75% ropivacaine with 100?g fentanyl. The analgesic effect was compared by assessment of the extension of the sensory and motor block, the need for iv analgesics, anxiolytics, and/or anaesthetics, and the use of ephedrine or volume replacement fluids.
Results. There were no differences among the groups in regard to the total volume of local anaesthetic, time of surgery, heart rate, arterial blood pressure, and pulse oximetry. The onset of sensory block was faster in the ropivacaine group (10 min vs 15 min in the bupivacaine group, p<0.05). The duration of both sensory and motor blocks did not differ between the groups. Eight women of the bupivacaine group (27%) reported pain and received fentanyl. Analgesia in the ropivacaine group was satisfactory in all cases.
Discussion and conclusion. Both bupivacaine and ropivacaine provided satisfactory anaesthesia for Caesarean sections. The lower systemic toxicity of ropivacaine allowed for the use of a higher concentration (0.75%), which resulted in better analgesia.
Key words: analgesics,
opioid,
fentanyl,
anaesthetics,
local,
bupivacaine,
anaesthetic,
ropivacaine,
surgery,
gynecological,
caesarean section.

Liczba porodów rozwiązywanych cięciem cesarskim stale rośnie. Wybór rodzaju znieczulenia zależy od pilności zabiegu oraz stanu klinicznego matki i płodu. Według amerykańskich statystyk większość cięć cesarskich wykonuje się w znieczuleniu przewodowym: podpajęczynówkowym lub zewnątrzoponowym.
Bupiwakaina jest obecnie najpopularniejszym środkiem znieczulenia miejscowego, którego używa się w znieczuleniu nasiękowym, do blokady nerwów obwodowych oraz w analgezji podpajęczynówkowej i zewnątrzoponowej. Dożylne jej podanie może spowodować zatrzymanie akcji serca [1]. Z tego powodu amerykańska organizacja Food and Drug Administration zabroniła w 1984 r. stosowania 0,75% bupiwakainy do znieczulenia zewnątrzoponowego w położnictwie [2]. Niezamierzone, donaczyniowe podanie środka znieczulenia miejscowego w czasie blokady zewnątrzoponowej ma miejsce częściej, jeśli jest ona wykonywana w pozycji siedzącej chorego [3].
Bupiwakaina wiąże się z kanałami sodowymi mięśnia sercowego, z których uwalniana jest powoli, co powoduje długotrwałe ich zablokowanie [4]. Konsekwencją kliniczną tego zjawiska jest niebezpieczne zwolnienie przewodnictwa w układzie bodźcoprzewodzącym serca. W wyższych stężeniach bupiwakaina blokuje także kanały potasowe i wapniowe, co prowadzi do zaburzeń kurczliwości mięśnia sercowego, dalszego zwalniania częstości rytmu i w końcu do rozkojarzenia elektro-mechanicznego. Bupiwakaina w wysokich stężeniach blokuje także receptory b-adrenergiczne i hamuje metabolizm w mitochondriach komórek mięśnia sercowego [5]. Wymienione mechanizmy sprawiają, że resuscytacja chorych, u których zatrzymanie krążenia nastąpiło wskutek zatrucia bupiwakainą jest często nieskuteczna.
Kardiotoksyczność bupiwakainy była głównym czynnikiem stymulującym poszukiwania nowego środka znieczulenia miejscowego. Efektem tych działań jest ropiwakaina. Oba środki należą do grupy aminoamidów. Bupiwakaina jest mieszaniną racemiczną natomiast ropiwakaina ma formę L-izomeru. Ta różnica budowy chemicznej może ograniczać działanie toksyczne ropiwakainy [6]. Ropiwakaina jest środkiem słabiej rozpuszczalnym w tłuszczach, przez co gorzej przenika do komórek i w mniejszym stopniu blokuje kanały sodowe w mięśniu sercowym niż bupiwakaina [7]. Szybciej dysocjuje z połączeń w obrębie kanałów sodowych i ulega mniejszej akumulacji w układzie bodźcoprzewodzącym serca [8]. Słabsza rozpuszczalność ropiwakainy w tłuszczach tłumaczy też, przynajmniej częściowo, jej mniejszą kardiotoksyczność. Względne przedawkowanie ropiwakainy lub jej pomyłkowe podanie donaczyniowe powoduje mniej dramatyczne konsekwencje niż ma to miejsce przy stosowaniu bupiwakainy [9, 10].
Celem pracy było porównanie ciągłego znieczulenia zewnątrzoponowego ropiwakainą lub bupiwakainą do planowego cięcia cesarskiego na podstawie: 1) wpływu blokady na parametry hemodynamiczne i układ oddechowy, 2) oceny jakości i zakresu blokady nerwów czuciowych i ruchowych, 3) zapotrzebowania na dodatkowe środki przeciwbólowe, uspokajające i anestetyczne oraz efedrynę i płyny uzupełniające objętość łożyska naczyniowego.
Metodyka
Badania o charakterze prospektywnym, randomizowane, przeprowadzono po uzyskaniu zgody Komisji Bioetycznej Śl.AM. Wzięły w nich udział kobiety zakwalifikowane do planowego cięcia cesarskiego techniką Pfanenstila, spełniające kryteria stanu fizycznego wg ASA I lub II stopnia. Wszystkie kobiety były w sposób typowy przygotowane do operacji. Bezpośrednio po przyjeździe do bloku operacyjnego kaniulowano żyłę powierzchowną i rozpoczynano monitorowanie układu krążenia i oddechowego. W tym samym czasie rozpoczynano wlew kroplowy 0,9% NaCl, którego podaż regulowano zależnie od wartości ciśnienia krwi. Cewnik do przestrzeni zewnątrzoponowej (identyfikowanej metodą zniknięcia oporu) zakładano w pozycji siedzącej, na wysokości L2-L3 lub L3-L4.
U kobiet grupy B zastosowano 0,5% roztwór bupiwakainy (Marcaine 0,5%, AstraZeneca, Szwecja), pozostałym (grupa R) podano do znieczulenia 0,75% ropiwakainę (Naropin, AstraZeneca, Szwecja). Środek znieczulający podawano w objętości wyliczanej na podstawie równania: 1 ml/segment + 0,1 ml/segment na każde 5 cm wzrostu>150 cm [11]. W obu badanych grupach do roztworu znieczulającego dodawano 100 mg fentanylu. W czasie trwania zabiegu u wszystkich badanych stosowano tlenoterapię bierną 4 l min-1. Monitorowano funkcje życiowe rejestrując co 5 min HR, SAP, DAP, MAP, SpO2.
Rejestrowano czas od podania środka do wystąpienia objawów znieczulenia. Po 5 min od uzyskania pierwszych objawów działania środka znieczulającego kontrolowano zakres blokady czuciowej, rejestrując czucie zimna na wysokości pępka. Po zakończeniu operacji badanie to przeprowadzano co 15 min, aż do całkowitego ustąpienia blokady. Blokadę przewodnictwa w nerwach czuciowych oceniano na podstawie dwustopniowej skali:
0 – brak blokady czuciowej: identyczne odczuwanie zimna w okolicy planowanej operacji i na przedramieniu,
1 – całkowita blokada czuciowa: brak odczuwania zimna w obszarze planowanej operacji.
Czas trwania blokady czuciowej w minutach liczono od wystąpienia pierwszych objawów znieczulenia do pełnego powrotu odczuwania zimna.
Blokadę ruchową oceniano w skali Bromage´a, w odstępach 5 min od momentu podania środka znieczulenia miejscowego.
Podczas znieczulenia rejestrowano każdą konieczność podania leków przeciwbólowych, uspokajających oraz anestetyków dożylnych. Odnotowywano także objętość przetoczonych w trakcie znieczulenia płynów infuzyjnych oraz dawki efedryny, którą podawano, gdy wartość ciśnienia krwi była niższa o 20% od wartości uzyskanej w poprzednim pomiarze lub gdy ciśnienie skurczowe obniżało się poniżej 90 mm Hg.
Analizę statystyczną wykonano obliczając x i SD parametrów liczbowych oraz liczebności poszczególnych parametrów jakościowych. Normalność rozkładów sprawdzono testem Kołmogorowa-Smirnowa. W zależności od wyniku stosowano testy parametryczne lub nieparametryczne. Dla prób niepowiązanych stosowano test t-Studenta lub test Mann-Whitney´a. Dla oceny, który z parametrów w przebiegu czasowym różni się istotnie od pozostałych, stosowano test analizy wariancji dla pomiarów powtórzonych oraz test post-hoc Sheffego. Wartości parametrów jakościowych pomiędzy grupami porównywano dwustronnym testem dokładnym Fischera. W obliczeniach statystycznych wykorzystano oprogramowanie Statistica Pl. Dla wszystkich obliczeń znamienność statystyczna została uznana przy wartości p<0,05.
Wyniki
Badaniami objęto 60 kobiet, po 30 w każdej grupie, o porównywalnym wieku i wskaźniku masy ciała (tab. I). Objętości podanego środka znieczulenia miejscowego nie różniły się pomiędzy grupami. Badane grupy R otrzymały 20,9±1,72 ml a grupy B 21,3±0,92 ml roztworu.
Tab. I. Dane demograficzne kobiet w badanych grupach
| Parametr | Grupa R (n=30) | Grupa B (n=30) |
| Wiek (lat) | 29,5?4,7 | 28,8?5,7 |
| Masa ciała (kg) | 75,0?9,4 | 78,2?14,2 |
| Wzrost (cm) | 164,4?5,7 | 163,0?4,7 |
| BMI | 27,8?3,7 | 29,3?4,6 |
Czas zabiegu w grupie R wynosił 32,7±8,7 min, a w grupie B 35,8±9,6 min i nie różnił się istotnie.
Stan hemodynamiki i czynność układu oddechowego, oceniane na podstawie badanych parametrów przed rozpoczęciem znieczulenia w obu grupach były porównywalne.
Częstości rytmu serca rejestrowane w odstępach 5 min od momentu podania środka znieczulającego do zakończenia operacji nie różniły się znamiennie pomiędzy grupami (ryc. 1), podobnie jak ciśnienie tętnicze krwi (ryc. 2) oraz wysycenie hemoglobiny tlenem (ryc. 3).
Ryc. 1. Częstość pracy serca kobiet w badanych grupach.
Ryc. 2. Średnie ciśnienie krwi kobiet w badanych grupach.
Ryc. 3. Wysycenia hemoglobiny tlenem kobiet w badanych grupach.
Czas wystąpienia blokady czuciowej różnił się pomiędzy grupami. W 10. min po podaniu środka znieczulenia miejscowego w grupie R zanotowano pełną – sięgającą poziomu Th4 – blokadę czuciową, która w grupie B pojawiła się po 15 min (p<0,05). Czas utrzymywania się blokady wynosił po podaniu ropiwakainy 194±47 min, a po użyciu bupiwakainy 209±46 min. Różnica pomiędzy tymi wartościami nie była znamienna (ryc. 4).
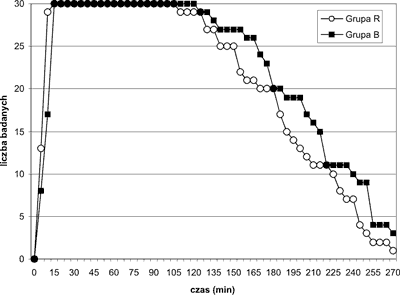
Ryc. 4. Narastanie, zakres i ustępowanie blokady czuciowej.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Knapik P, Gallert G, Knapik M, Antoszewski Z: Kontrowersje wokół stosowania 0.75% bupivacainy. Wiad Lek 1992; 45: 523-526.
2. Hawkins JL, Koonin MN, Palmer SK, Gibbs CP: Anesthesia-related death during obsteric delivery in the United States 1979-1990. Anesthesiology 1997; 86: 277-284.
3. Harney D, Moran CA, Whitty R, Harte S, Geary M, Gardiner J: Influence of posture on the incidence of vein cannulation during epidural catheter placement. Eur J Anaesthesiol 2005; 22: 103-106.
4. Komai H, Lokuta AJ: Interaction of bupivacaine and tetracaine with sarcoplasmic reticulum Ca2+ release channels of sceletal and cardiac muscles. Anesthesiology 1999; 90: 835-843.
5. Valenzuela C, Synders DJ, Benett PB: Stereoselective block of cardiac sodium channels by bupivacaine in guinea pig ventricular myocytes. Circulation 1995; 92: 3014-3024.
6. D´Angelo R, James RL: Is ropivacaine less potent than bupivacaine? Anesthesiology 1999; 90: 941-943.
7. Maciejewski D, Maciejewska I:Farmakologiczne i kliniczne właściwości ropiwakainy. Anest Inten Terap 2000; 32: 259-264.
8. Carpenter R:Local anesthetic toxicity: the case for ropivacaine. Proceedings of the First International Symposium on Ropivacaine. Am J Anesthesiol 1997; 5S: 4-7.
9. Chazalon P, Tourtier JP, Villevielle T, Giraud D, Saissy JM, Mion G, Benhamou D: Ropivacaine-induced cardiac arrest after peripheral nerve block: successful resuscitation. Anesthesiology 2003; 99: 1449-1451.
10. Huet O, Eyrolle LJ, Mazoit JX, Ozier YM: Cardiac arrest after injection of ropivacaine for posterior lumbar plexus blockade. Anesthesiology 2003; 99: 1451-1453.
11. Larsen R: Anestezjologia. Urban i Partner 1996, 490-520.
12. Irestedt L, Emanuelsson BM, Ekblom A, Olofsson C, Reventlid H: Ropivacaine 7.5 mg/ml for elective caesarean section. A clinical and pharmacokinetic comparison of 150 mg and 187.5 mg. Acta Anaesthesiol Scand 1997; 41: 1149-1156.
13. Gardner IC, Kinsella SM: Obstetric epidural test doses: a survey of UK practice. Int J Obstet Anesth 2005; 14: 96-103.
14. Datta S, Camann W, Bader A, VanderBurgh L:Clinical effects and maternal and fetal plasma concentrations of epidural ropivacaine versus bupivacaine for cesarean section. Anesthesiology 1995; 82: 1346-1352.
15. Wang RD, Dangler LA, Greengrass RA: Update on ropivacaine. Expert Opin Pharmacother 2001; 2: 2051-2063.
16. Polley LS, Columb MO, Naughton NN, Wagner DS, van de Ven CJ: Effect of epidural epinephrine on the minimum local analgesic concentration of epidural bupivacaine in labor. Anesthesiology 2002; 96: 1123-1128.
17. Crosby E, Sandler A, Finucane B, Writer D, Reid D, McKenna J, Friedlander M, Miller A, O´Callaghan-Enright S, Muir H, Shukla R: Comparison of epidural anaesthesia with ropivacaine 0.5% and bupivacaine 0.5% for caesarean section. Can J Anaesth 1998; 45: 1066-1071.
18. Bachmann-Mennenga B, Veit G, Steinicke B, Biscoping J, Heesen M: Efficacy of sufentanil addition to ropivacaine epidural anaesthesia for Caesarean section. Acta Anaesthesiol Scand 2005; 49: 532-537.
19. Griffin RP, Reynolds F: Extradural anaesthesia for caesarean section: a double-blind comparison of 0.5% ropivacaine with 0.5% bupivacaine. Br J Anaesth 1995; 74: 512-516.
20. Christelis N, Harrad J, Howell PR: A comparison of epidural ropivacaine 0.75% and bupivacaine 0.5% with fentanyl for elective caesarean section. Int J Obstet Anesth 2005; 14: 212-218.
21. Shapiro A, Fredman B, Olsfanger D, Jedeikin R: Anaesthesia for caesarean delivery: low-dose epidural bupivacaine plus fentanyl. Int J Obstet Anesth 1998; 7: 23-26.
22. Sanders RD, Mallory S, Lucas DN, Chan T, Yeo S, Yentis SM: Extending low-dose epidural analgesia for emergency Caesarean section using ropivacaine 0.75%. Anaesthesia 2004; 59: 988-992.




