© Borgis - Postępy Nauk Medycznych 5/2009, s. 345-354
Barbara Kapitan-Malinowska, *Agata Bogołowska-Stieblich
Żylna choroba zakrzepowo-zatorowa
Venous thromboembolic disease
Klinika Medycyny Rodzinnej i Chorób Wewnętrznych Centrum Medycznego Kształcenia Podyplomowego w Warszawie
Kierownik Kliniki: prof. dr hab. med. Ewa Marcinowska-Suchowierska
Streszczenie
Żylna choroba zakrzepowo-zatorowa (ŻChZZ), czyli zakrzepica żył głębokich (ZŻG) i jej najgroźniejsze powikłanie – zator tętnicy płucnej, stanowi ważny problem współczesnej medycyny. Zatorowość płucna jest przyczyną około 10% zgonów chorych hospitalizowanych i jednocześnie najczęstszą przyczyną, której można zapobiegać. Istotnym problemem jest ocena prawdopodobieństwa wystąpienia zatoru płucnego. Pomocna w tym przypadku jest Skala Wellsa lub Genewska. Ważne jest przeprowadzenie szybkiej diagnostyki, uwzględniającej badania laboratoryjne (gazometria, D-dimery, troponina I, BNP, białka wiążące kwasy tłuszczowe), EKG i badania obrazowe (RTG klatki piersiowej, angio-TK, echokardiografia, USG żył głębokich kończyn dolnych, scyntygrafia wentylacyjno-perfuzyjna, arteriografia) oraz niezwłoczne wdrożenie odpowiedniego leczenia. Większość chorych można leczyć zachowawczo, ale należy pamiętać, że istnieją również metody inwazyjne – embolektomia lub usunięcie skrzeplin metodą przezskórną. W początkowej fazie leczenia stosuje się trombolizę, heparynę (niefrakcjonowaną lub drobnocząsteczkową), a także inhibitory czynnika Xa albo trombiny. W kontynuacji leczenia, a także w profilaktyce, wykorzystuje się doustne antykoagulanty i heparynę drobnocząsteczkową. Doustne inhibitory trombiny lub czynnika Xa są stosowane w zapobieganiu ŻChZZ u chorych poddawanych operacjom ortopedycznym, trwają badania III fazy w profilaktyce wtórnej ŻChZZ. Korzyścią stosowania nowych leków doustnych jest rzadsze występowanie powikłań krwotocznych bez konieczności laboratoryjnego monitorowania skuteczności leczenia. Długość trwania profilaktyki wtórnej zależy od obecności odwracalnych czynników predysponujących. Usunięcie tych czynników pozwala skrócić okres prewencji wtórnej do trzech miesięcy.
Summary
Deep vein thrombosis and its most severe complication, pulmonary embolism is one of the most serious problems of modern medicine. Pulmonary embolism is the cause of about 10% of deaths among hospitalised patients and the most common factor which can be prevented. The evaluation of probability of pulmonary embolism is a very serious problem. Using of Wells or revised Geneva score can be very helpful. A very important thing is to perform fast diagnosis using lab tests (blood gases, D-dimers, troponin I, BNP, fatty acids binding protein) and imaging exams (chest X-ray, angio-CT scan, echocardiography, ultrasound image of lower extremity deep veins, scyntygraphy, arteriography) and to start immediate treatment. Most of the patients can be treated conservatively but we have to remember about invasive techniques such as embolectomy or percutaneous thrombus removal. In early stages of treatment the thrombolysis or heparins (UFH or LMWH) are used. Sometimes factor Xa or thrombin inhibitors can be used instead of heparins. In treatment continuation or prophylaxis oral anticoagulants or LMWH are applied. Oral factor Xa or thrombin inhibitors are used most commonly after orthopedic procedures. The third stage of clinical trials are performed in secondary prophylaxis of DVT. The main advantage of using the new oral drugs is less common occurance of bleeding complications and furthermore the monitoring of drug effectiveness is unnecessary. The lasting of secondary prophylaxis depends on the presence of reversal factors of DVT. Removal of these factors allows prophylaxis to be shortened to three months.

WPROWADZENIE
Żylna choroba zakrzepowo-zatorowa, czyli zakrzepica żył głębokich i jej najgroźniejsze powikłanie – zator tętnicy płucnej (ZP), stanowi ważny problem współczesnej medycyny. Zatorowość płucna pozostaje od kilkudziesięciu lat trzecią, co do częstości, przyczyną zgonów wśród pacjentów szpitalnych (1) oraz wiodącą przyczyną zgonów w okresie pooperacyjnym i połogu. Częstość występowania ZP to 0,5/1000/rok, ryzyko zgonu u pacjentów nieleczonych wynosi około 30% (jednak po wdrożeniu leczenia spada do 3-8%), a odsetek trafnych rozpoznań choroby – zaledwie 30%, mimo wzrastającej dostępności nowoczesnych metod rozpoznawania. Według statystyk 70% chorych z objawową zakrzepicą ma bezobjawowe zatory płucne, ale jedynie 25% pacjentów z jawną klinicznie ZP ma objawy zakrzepicy żylnej. Prawie połowa chorych z objawową, nieleczoną zakrzepicą żylną rozwinie zator płucny, w 10% przypadków zakończony nagłym zgonem. Dlatego prawidłowy, sprawny proces diagnostyczny, z oceną zagrożenia chorego nagłym zgonem oraz szybkie wdrożenie leczenia ma podstawowe znaczenie dla zmniejszenia śmiertelności w tej chorobie i zapobieganiu jej odległym powikłaniom (zatorowo-zakrzepowe nadciśnienie płucne).
Opracowane pod koniec 2008 roku (2) europejskie Wytyczne Postępowania w zatorowości płucnej są niewątpliwie pomocnym narzędziem dla osiągnięcia powyższych celów. Ustalenie rozpoznania zatorowości płucnej jest trudne z uwagi na różnorodność obrazu klinicznego, wielorakość, zwykle niecharakterystycznych, objawów, brak prostych, swoistych testów o wystarczającej czułości, co wymusza poszukiwania schematów diagnostycznych, które umożliwiają weryfikację podejrzeń i przede wszystkim, niezwłoczne wdrożenie leczenia.
OBJAWY KLINICZNE. OCENA PRAWDOPODOBIEŃSTWA KLINICZNEGO ZATORU PŁUCNEGO
Częstość występowania głównych objawów podmiotowych i przedmiotowych jest zmienna według różnych opracowań. Najczęściej chorzy zgłaszają:duszność, zwykle nagłą lub narastającą (70-82%), bóle w klatce piersiowej (49-64%), w tym bóle o charakterze dławicowym (10%), napadowy kaszel (20-29%), zasłabnięcie lub omdlenie (14-28%), krwioplucie (7-21%). W badaniu przedmiotowym można zaobserwować niepokój (20%), przyspieszenie oddechu (60-64%), tachykardię (49-52%), zmiany osłuchowe nad płucami, zwykle zmienne w charakterze i lokalizacji (48%), gorączkę (44%), zmiennie wyrażone objawy zakrzepicy żył kończyn dolnych (33%). Różnie nasilone i zestawione objawy często wymagają różnicowania z ostrym zespołem wieńcowym, zapaleniem płuc, infekcją lub neuralgią. Dlatego ważną rolę odgrywa określenie prawdopodobieństwa klinicznego zatoru płucnego, oparte na analizie czynników ryzyka, dolegliwości zgłaszanych przez pacjentów, objawów przedmiotowych oraz wstępnych badań, które ukierunkowują dalsze postępowanie. Do najważniejszych czynników ryzyka wystąpienia ZP należą (3): uraz lub operacja stawu biodrowego i kolanowego, duże zabiegi chirurgiczne (zwłaszcza 3-7 doba po operacji), duże urazy (zwłaszcza powypadkowe), urazy rdzenia kręgowego. W tych sytuacjach współczynnik ryzyka ZP-OR wynosi>10. Do umiarkowanych czynników ryzyka, ze wskaźnikiem OR 2-9 należą: przebyte epizody żylnej choroby zakrzepowo-zatorowej, zabiegi diagnostyczne na stawie kolanowym (artroskopia), obecność wkłucia centralnego u pacjentów leżących, nowotwór oraz jego leczenie (głównie chemioterapia), trombofilie, niedowłady, niewydolność serca, ciąża i połóg, hormonalna terapia zastępcza, doustna antykoncepcja. Słabe czynniki ryzyka, z niskim wskaźnikiem OR<2, to: unieruchomienie powyżej 3 dni, długotrwała podróż, wiek>40 lat, otyłość, żylaki podudzi. Jednakże współistnienie pewnych stanów klinicznych z zaawansowanym wiekiem lub ciążą powoduje zwielokrotnienie ryzyka i większe zagrożenie wystąpieniem ZP. I tak obłożna choroba, jak zapalenie płuc u pacjenta po 70. roku życia, z istniejącą wcześniej niewydolnością serca, czy złamanie szyjki kości udowej u otyłej pacjentki z żylakami kończyn dolnych i zespołem pozakrzepowym lub powikłany połóg u kobiety z którąkolwiek postacią trombofilii znacznie potęgują ryzyko ZP i wymagają nie tylko dużej czujności klinicznej, ale przede wszystkim wdrożenia profilaktyki przeciwzakrzepowej.
W powszechnej ocenie znajdują się aktualnie dwie, nieco różniące się od siebie, skale punktowe, pozwalające szybko i łatwo ocenić wyjściowe prawdopodobieństwo kliniczne zatorowości płucnej – Skala Wellsa i Skala Genewska (4) (tab. 1, 2). Wydają się nie tylko pomocne, ale też niezbędne dla właściwego prowadzenia diagnostyki i interpretacji wyników badań dodatkowych. Osiągnięcie punktowego prawdopodobieństwa w Skali Wellsa powyżej 6 punktów stanowi o wysokim ryzyku zatorowości płucnej, podobnie jak wartości powyżej 11 punktów w Skali Genewskiej.
Tabela 1. Prawdopodobieństwo zatorowości płucnej na podstawie objawów klinicznych – Skala Genewska.
| SKALA GENEWSKA |
| Zmienna | Liczba punktów |
Wiek > 65 lat
Wywiad ŻChZZ
Operacja, złamanie < 1 miesiąc
Nowotwór
Ból kończyny jednostronny
Krwioplucie
HR 75-94/min
HR > 95/min
Ból podczas ucisku, obrzęk kończyny | 1
3
2
2
3
2
3
5
4 |
| Prawdopodobieństwo kliniczne | Suma |
Małe
Pośrednie
Duże | 0-3
4-10
ł 11 |
Tabela 2. Prawdopodobieństwo zatorowości płucnej na podstawie objawów klinicznych – Skala Wellsa.
| SKALA WELLSA |
| Zmienna | Liczba punktów |
Przebyta ZŻG lub ZP
Unieruchomienie lub operacja < 4 tyg.
Nowotwór złośliwy
Krwioplucie
HR>100/min
Objawy ZŻG
Inne rozpoznanie mniej prawdopodobne niż ZP | 1,5
1,5
1
1
1,5
3
3 |
| Prawdopodobieństwo kliniczne | Suma |
Małe
Pośrednie
Duże | 0-1
2-6
ł 7 |
Zgłaszane przez pacjentów z ZP zmiennie nasilone i o niskiej specyficzności objawy wymagają podjęcia działań diagnostycznych oraz wstępnego, sprawnego procesu różnicowania. Takie objawy jak: duszność, sinica, ból w klatce piersiowej, hipotonia, splątanie mogą być kliniczną manifestacją tamponady serca, ostrego zespołu wieńcowego (ze wzrostem troponiny I i zmianami niedokrwiennymi w EKG), rozwarstwienia aorty ze wstrząsem, czy ciężkiej postaci zapalenia płuc. Zwykle zaczynamy proces rozpoznawania od badań najprostszych i dostępnych, pod warunkiem, że stabilny stan chorego na to pozwala.
METODY DIAGNOSTYCZNE
Gazometria krwi tętniczej
Jako wstępne badanie wykonywana jest gazometria krwi tętniczej, która u 90% pacjentów ujawnia hipoksemię, hipokapnię i alkalozę oddechową. Należy jednak pamiętać, że połowa chorych w oddziałach internistycznych prezentuje hipoksemię (PaO2<70 mmHg), z objawami różnego stopnia niewydolności oddechowej z powodów innych niż ZP.
Badanie radiologiczne klatki piersiowej
Radiogram klatki piersiowej u chorych z ZP jest zwykle nieprawidłowy, ale wykazuje zmiany niespecyficzne, jak: zwiewne nacieki w płucach, płyn w opłucnej (zwykle prawej), uniesienie kopuły prawej przepony. Badanie radiologiczne klatki piersiowej może jednak uwidocznić cechy nadciśnienia płucnego: powiększenie prawego serca, poszerzenie tętnicy pośredniej, zatarcie talii serca lub zawał płuca. Wartość diagnostyczna tego badania leży również w możliwości ujawnienia innych przyczyn dolegliwości, jak: zapalenie płuc, zapalenie opłucnej, nowotwór płuc, złamania żeber, czy odma opłucnowa. Często jednak uzyskujemy prawidłowy obraz radiologiczny płuc i serca u chorych z ZP.
EKG
We wstępnej diagnostyce różnicowej wykonujemy również elektrokardiogram, który u 25% chorych jest prawidłowy. Najczęściej występujące nieprawidłowości w EKG chorych z ZP to zaburzenia repolaryzacji w postaci odwrócenia załamków T w odprowadzeniach prawokomorowych lub obniżenia odcinka ST (12-28%), specyficzna konfiguracja zapisu: SIQIIITIII (15%) lub o zmiennym nasileniu blok prawej odnogi pęczka Hisa (4-7%). Zmiany w EKG mogą wymagać szybkiego różnicowania z zawałem serca lub niedokrwieniem, zwłaszcza u pacjentów z nieprawidłowymi wartościami troponin sercowych. W tej sytuacji niezwykle pomocne – zarówno dla różnicowania, jak i rozpoznania – jest badanie echokardiograficzne, które u około 50% pacjentów obrazuje nieprawidłowości w prawym sercu i u niemal wszystkich ujawnia uszkodzenie komory prawej.
Echokardiografia
Echokardiogram pozwala różnicować inne patologie serca i naczyń i ma dużą wartość prognostyczną. Obrazowanie echokardiograficzne pozwala wykluczyć lub ujawnić tamponadę serca, rozwarstwienie aorty, ostry zawał serca lub przewlekłe, zaostrzone nadciśnienie płucne. U chorych z ZP dochodzi często do poszerzenia jamy prawej komory, prawego przedsionka i pnia płucnego (5). Można uwidocznić zaburzenia kurczliwości ścian prawej komory, obecność materiału zatorowego w prawym przedsionku, prawej komorze, pniu lub tętnicy płucnej. Badanie dopplerowskie pozwala ocenić stopień niedomykalności zastawki trójdzielnej, płucnej, profil wypływu płucnego, obliczyć ciśnienia w prawej komorze i pniu płucnym. Największą wartość rokowniczą ma stopień uszkodzenia i przeciążenia prawej komory, co znajduje wyraz w obrazie klinicznym i determinuje sposób leczenia chorego. Przeżycie 30-dniowe gwałtownie spada u osób z echokardiograficznymi cechami niewydolności prawej komory i hipotonią. Należy pamiętać, że prawidłowy obraz ECHO-2D nie wyklucza ZP.
USG żył głębokich kończyn dolnych
Zgodnie z koniecznością oceny prawdopodobieństwa klinicznego ZP, pomocna w procesie diagnostycznym jest ultrasonografia żył głębokich kończyn dolnych z próbą uciskową. Jest to skuteczne, powtarzalne i najlepsze badanie dla ujawnienia zakrzepicy żył głębokich kończyn dolnych oraz wykluczenia: przewlekłej niewydolności żylnej, zakrzepicy żył powierzchownych, zapalenia tkanki podskórnej, urazu, krwiaka czy pęknięcia torbieli podkolanowej.
Tomografia komputerowa klatki piersiowej
Angiotomografia komputerowa jest polecaną, nowoczesną i bardzo skuteczną opcją diagnostyczną zatorowości płucnej (6). Technika wielorzędowa (64-rzędowa), dwulampowa, z bramkowaniem EKG, pozwala na ocenę tętnic płucnych, naczyń systemowych i wieńcowych jednocześnie. Opóźniona faza badania pozwala na ocenę żył głębokich kończyn dolnych, co znakomicie uzupełnia rozpoznanie. Uwidocznienie skrzepliny w rozgałęzieniach tętnicy płucnej potwierdza rozpoznanie u chorego z dużym klinicznym prawdopodobieństwem zatoru. U chorych z niewysokim prawdopodobieństwem choroby ujemny wynik wielorzędowej angio-TK pozwala wykluczyć ZP bez dalszych badań. Nie należy jednak zapominać, że jedno badanie angio-TK to roczne narażenie na promieniowanie z różnych źródeł i że granice bezpieczeństwa środka kontrastowego wyznacza poziom kreatyniny 3,0 mg%.
W przypadku typowych objawów klinicznych ZP, charakterystycznego obrazu ECHO-2D i znalezienia skrzeplin w ultrasonograficznym teście uciskowym można odstąpić od wykonywania tomografii komputerowej klatki piersiowej.
Scyntygrafia wentylacyjno-perfuzyjna płuc
Scyntygrafia wentylacyjno-perfuzyjna płuc (7) jest badaniem o dobrze udokumentowanej wiarygodności, jednak wykonywana jest rzadziej z powodu niskiej dostępności oraz dużego odsetka niediagnostycznych wyników (chory z nieprawidłowym obrazem RTG klatki piersiowej będzie miał nieprawidłowy wynik scyntygrafii płuc). Prawidłowy obraz perfuzji płuc w scyntygrafii pozwala z dużą pewnością wykluczyć ZP.
Arteriografia
Arteriografia płucna, zwana „złotym standardem” dla diagnostyki zatoru płucnego, ujawnia drobne, obwodowe skrzepliny w łożysku płucnym w mniejszym odsetku przypadków niż angio-TK. Jest wiarygodnym, ale inwazyjnym badaniem diagnostycznym, wykonywanym przez nieliczne ośrodki, przydatnym w sytuacjach, gdy wyniki badań nieinwazyjnych nie są jednoznaczne.
Badania biochemiczne
Poza badaniami obrazowymi, które stosujemy w diagnostyce zatoru płucnego, niezwykle przydatne, także dla oceny ryzyka i rokowania, są oznaczenia biochemiczne biomarkerów sercowych oraz poziomu D-dimeru.
D-dimer (8) jest specyficznym produktem degradacji fibryny przez plazminę i jego prawidłowe stężenie w osoczu bezpiecznie wyklucza ZP u chorych z niskim i pośrednim prawdopodobieństwem klinicznym choroby. Warunkiem prawidłowego wykonania testu jest jednak użycie testów o dużej czułości. Nie jest uzasadnione wykonywanie oznaczeń D-dimeru u chorych z wysokim prawdopodobieństwem klinicznym ZP i dodatnimi wynikami badań obrazowych. Należy wziąć pod uwagę, że wiele sytuacji klinicznych, nie będących zatorowością płucną, jak: jakakolwiek zakrzepica żylna, ciężka infekcja (sepsa), nowotwór, choroby tkanki łącznej, niewydolność serca, niewydolność nerek, zawał ze wstrząsem, zespoły wykrzepiania wewnątrznaczyniowego, ciężkie uszkodzenia wątroby, ciężki uraz, zaawansowany wiek, ciąża, powoduje wzrost stężenia D-dimeru (tab. 3). Dlatego izolowane, nieprawidłowe wartości tego wskaźnika, bez innych objawów, nie upoważniają do dalszej diagnostyki zatoru płucnego.
Tabela 3. Sytuacje kliniczne ze wzrostem poziomu D-dimeru.
Zakrzepica żylna.
Ciężka infekcja (sepsa).
Nowotwór.
Choroby tkanki łącznej.
Niewydolność serca.
Niewydolność nerek.
Zawał serca ze wstrząsem.
Zespół wykrzepiania wewnątrznaczyniowego.
Ciężkie uszkodzenie wątroby.
Ciężki uraz.
Zaawansowany wiek.
Ciąża. |
Podwyższone wartości troponin (9) sercowych świadczą o uszkodzeniu miokardium prawej komory, wskazują na możliwość wystąpienia powikłań, zwiększają kilkakrotnie śmiertelność. Wielokrotnie oznaczane troponiny pozwalają określić zagrożenia i skuteczność leczenia chorego.
Uwalniana z uszkodzonych komórek mięśnia prawej komory mioglobina jest niezależnym czynnikiem predykcyjnym zgonu.
Peptyd natriuretyczny typu B (BNP) lub N-końcowy fragment peptydu (NT pro BNP) (10, 11) narastają przy przeciążeniu i rozciąganiu komór i stanowią cenny wskaźnik rokowniczy dla chorych z zatorem płucnym, podobnie jak najbardziej czuły wskaźnik uszkodzenia i prognozowania – białka wiążące kwasy tłuszczowe (12).
Nowe wytyczne European Society of Cardiology (ESC) 2008 dotyczące rozpoznawania i leczenia ostrej ZP uznają podwyższone wartości biomarkerów za czynniki predykcyjne wysokiej śmiertelności, stanu przeciążenia prawej komory i podkreślają ich wartość rokowniczą. Ocena stanu klinicznego chorego (wstrząs, hipotensja), uwidocznienie cech dysfunkcji prawej komory (ECHO 2-D), biomarkery uszkodzenia prawej komory, stały się podstawą do powstania nowej klasyfikacji ciężkości ZP i oceny krótkoterminowego ryzyka zgonu. W klasyfikacji tej wyróżnia się:
� ZP wysokiego ryzyka (ryzyko zgonu>15%) – występują objawy wstrząsu lub hipotensja.
� ZP niewysokiego ryzyka:
– pośrednie ryzyko (3-15%) – dysfunkcja prawej komory, podwyższony poziom biomarkerów,
– niskie ryzyko (<1%) – brak cech dysfunkcji komory, markerów, stan chorego dobry (ryc. 1).
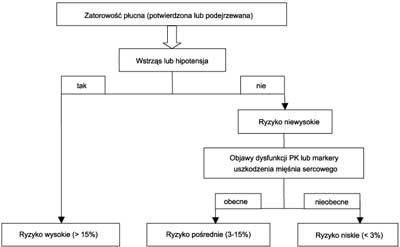
Ryc. 1. Klasyfikacja ciężkości zatorowości płucnej na podstawie ryzyka wczesnego zgonu.
Ponadto dla celów klinicznych w wytycznych wprowadzono pojęcie „ZP potwierdzonej” – z tak dużym prawdopodobieństwem zatoru, że istnieje konieczność leczenia oraz „ZP wykluczonej”, gdy prawdopodobieństwo zatoru jest małe i – mimo klinicznego podejrzenia – nie wymaga leczenia.
Nowa klasyfikacja ESC jest przydatna w wypadku istotnego podejrzenia ZP, ponieważ ułatwia wybór odpowiedniej strategii diagnostycznej i początkowego leczenia.
Dotychczasowe nazewnictwo: „zator masywny” (13), „submasywny” i „niemasywny” wydaje się być nieprecyzyjne i mylące, ponieważ nawet „zator-jeździec” w rozwidleniu pnia płucnego może nie wypełniać naczyń i „przepuszczać” krew, a drobny zator u chorego z wcześniejszym kalectwem płucnym może być śmiertelny.
U chorych z ZP, z podejrzeniem wysokiego ryzyka zgonu, w niestabilnym stanie, po potwierdzeniu upośledzonej funkcji prawej komory badaniem echokardiograficznym, należy rozpocząć leczenie. Dopiero po ustabilizowaniu stanu chorego trzeba potwierdzić rozpoznanie przy pomocy angio-TK.
Podejrzenie ZP niewysokiego ryzyka wymaga oznaczenia D-dimeru. Po uzyskaniu podwyższonych wartości badania – wykonania TK i wówczas wdrożenia leczenia (14).
LECZENIE OSTREJ ZATOROWOŚCI PŁUCNEJ
W leczeniu zatorowości płucnej stosuje się trombolizę, embolektomię, heparyny niefrakcjonowane i drobnocząsteczkowe, doustne antykoagulanty, inhibitory czynnika Xa i trombiny. Rodzaj zastosowanego leczenia zależy od stanu klinicznego pacjenta, współistniejących obciążeń oraz fazy choroby (15).
Leczenie trombolityczne
Leczenie trombolityczne u chorego z ZP wysokiego ryzyka i w ciężkim, niestabilnym stanie, z hipotensją lub we wstrząsie, można rozpocząć po potwierdzeniu rozpoznania obiektywnym testem (angio-TK, scyntygrafia, arteriografia) lub zobrazowaniu skrzeplin w badaniu echokardiograficznym. Jednocześnie należy leczyć zaburzenia hemodynamiczne i oddechowe. Podejmując decyzję o fibrynolizie należy uwzględnić większe ryzyko powikłań krwotocznych niż przy leczeniu heparynami, szczególnie krwawienie do ośrodkowego układu nerwowego występujące u 1,9% chorych, prowadzące często do zgonu lub trwałego kalectwa. Tromboliza ma duże znaczenie w pierwszej fazie leczenia u niestabilnych hemodynamicznie chorych, ponieważ istotnie obniża średnie ciśnienie w tętnicy płucnej, powoduje wzrost wskaźnika sercowego, ale po kilku dniach terapii oceniane wartości są podobne do uzyskiwanych pod wpływem leczenia heparyną. Zaobserwowano także tendencję do mniejszej częstości nawrotów ZP i tendencję do niższej śmiertelności u chorych po trombolizie, ze zwiększoną jednak skłonnością do ciężkich powikłań krwotocznych. Decydując zatem o leczeniu fibrynolitycznym należy pamiętać o przeciwwskazaniach do takiego postępowania, do których według ESC należy przebyty kiedykolwiek udar krwotoczny mózgu lub udar mózgu o nieznanej przyczynie, udar niedokrwienny mózgu w ciągu ostatnich 6 miesięcy, uszkodzenie lub nowotwór centralnego układu nerwowego, niedawno przebyty duży uraz, zabieg operacyjny, uraz głowy (ostatnie 3 tygodnie), krwawienie z przewodu pokarmowego w ciągu ostatniego miesiąca, aktywne krwawienie, rozwarstwienie aorty. Inne sytuacje, potencjalnie groźne, które należą do przeciwwskazań względnych trombolizy, to: przemijający epizod niedokrwienia mózgu w ciągu ostatnich 6 miesięcy, stosowanie doustnych antykoagulantów, ciąża, pierwszy tydzień połogu, nakłucie naczynia niepoddającego się uciskowi, traumatyczna resuscytacja, oporne, wysokie nadciśnienie tętnicze (skurczowe>180 mmHg), zaawansowana choroba wątroby, infekcyjne zapalenie wsierdzia, czynny wrzód trawienny. Decyzja o leczeniu fibrynolitycznym w tych bardzo trudnych sytuacjach klinicznych powinna być podejmowana indywidualnie, z wnikliwą oceną zysków i strat. Schematy dawkowania leków fibrynolitycznych przedstawia tabela 4.
Tabela 4. Schematy dawkowania leków trombolitycznych w zatorowości płucnej.
| Lek | Dawkowanie |
| Alteplaza | 100 mg w ciągu 2 h (bolus 10 mg i.v., następnie wlew pozostałych 90 mg)
lub
0,6 mg/kg w ciągu 15 min w dawce co najmniej 50 mg. |
| Streptokinaza | 1,5 mln j. w czasie 2 h
lub
250 tys. j. - bolus w czasie 15 min, a następnie wlew 100 tys j./h przez 12-24 h. |
| Urokinaza | 4400 j/kg m.c. w ciągu 30 min, a następnie 4400 j/kg m.c./h przez 12-24 h
lub
3 mln j. i.v. w czasie 2 h. |
Embolektomia
Alternatywnym sposobem leczenia ZP wysokiego ryzyka zgonu jest chirurgiczna embolektomia tętnicy płucnej u pacjentów, u których tromboliza jest bezwzględnie przeciwwskazana lub okazała się nieskuteczna (16). W sprzyjających warunkach (bliskość ośrodka kardiochirurgicznego), dzięki zastosowaniu krążenia pozaustrojowego, można uzyskać natychmiastowe obarczenie przeciążonej prawej komory, doszczętnie usunąć świeże skrzepliny oraz wykonać endarterektomię płucną skrzeplin przewlekłych, częściowo zorganizowanych. Szybsza i odważniejsza kwalifikacja chorych do zabiegu embolektomii pozwala na zmniejszenie śmiertelności, ocenianej do niedawna na 30%, do 8-10%. W obserwacjach stwierdzono także przewagę leczenia chirurgicznego nad ponowną trombolizą, zwłaszcza u chorych z obecnymi skrzeplinami w prawym sercu. Dodatkową możliwością leczenia inwazyjnego ostrej zatorowości płucnej jest usunięcie skrzeplin przez fragmentację i odsysanie z użyciem cewnika, metodą przezskórną (17). Ta metoda leczenia może być stosowana wówczas, gdy istnieją przeciwwskazania do embolektomii chirurgicznej. Zastosowanie embolektomii wymaga implantacji filtru do żyły głównej dolnej. Po zastosowaniu trombolizy lub embolektomii należy kontynuować leczenie przeciwzakrzepowe heparyną, a następnie doustnym antykoagulantem.
Heparyny
U chorych z rozpoznaniem ZP lub jej podejrzeniem (podejrzenie ZP dużego lub pośredniego prawdopodobieństwa, przed uzyskaniem wyników badań diagnostycznych), należy rozpocząć leczenie przeciwkrzepliwe przy pomocy heparyny niefrakcjonowanej (HNF), heparyny drobnocząsteczkowej (HDCz) (18) lub fondaparynuksu (19).
Heparyny niefrakcjonowane. U pacjentów obciążonych wysokim ryzykiem krwawienia lub ciężkim upośledzeniem czynności nerek, których niestabilny stan kliniczny wymaga szybkiego efektu leczniczego, lepszą alternatywą wydaje się HNF. Podobnie u pacjentów z rozpoznaną ZP wysokiego ryzyka, HNF jest preferowana we wstępnym leczeniu, z powodu braku klinicznych badań z HDCz i fondaparynuksem w tej grupie pacjentów.
Dawkowanie HNF rozpoczynać należy od podania dożylnie dawki nasycającej 80 j./kg m.c., a następnie wlewu dożylnego 18 j./kg m.c./h (nie mniej niż 1250 j./h), dostosowując dawkę (prędkość wlewu) do wyniku oznaczenia czasu częściowej aktywowanej tromboplastyny (APTT) po 4-6 godzinach wlewu, a następnie oznaczać APTT po 3 godzinach od każdej zmiany dawki. Nie zaleca się podskórnej drogi podawania HNF, dla której biodostępność preparatu wynosi zaledwie 30% i wykazuje zmienność osobniczą (białka osoczowe konkurują z AT III o połączenie z heparyną). Prowadząc leczenie HNF należy dążyć do wydłużenia APTT 1,5-2,5-krotnie w stosunku do średnich wartości kontrolnych. Schemat zmiany dawki heparyny w zależności od wyniku APTT przedstawiono w tabeli 5.
Tabela 5. Algorytm dostosowania dawki UFH na podstawie wartości APTT.
| APTT | Zmiana dawki w j./kg m.c./h | Dodatkowy bolus | Kolejne oznaczenie APTT |
| <35 | +4 | 80 | 6 h |
| 35-45 | +2 | 40 | 6 h |
| 45-70 | 0 | 0 | 6 lub 12 h |
| 71-90 | -2 | 0 | 6 h |
| >90 | -3 | Zatrzymanie wlewu na 1 h | 6 h |
Zastosowanie odpowiednio wysokich dawek heparyny oraz osiągnięcie terapeutycznego APTT w pierwszej dobie leczenia skutecznie zapobiega nawrotom zatoru płucnego. Jeśli we wstępnym oznaczeniu APTT stwierdzamy jego wyjściowe wydłużenie, może to oznaczać możliwość występowania zespołu antyfosfolipidowego, związanego z antykoagulantem tocznia, co utrudnia kontrolę dawki na podstawie APTT i wymaga oceny aktywności anty Xa lub oznaczenia stężenia heparyny w surowicy.
Leczenie doustnym lekiem przeciwzakrzepowym można rozpocząć już w ciągu pierwszych 24 godzin terapii HNF, oba leki kontynuuje się aż do uzyskania przez minimum dwie doby terapeutycznego wydłużenia INR (>2,0). Stosowanie obu leków „na zakładkę” powinno trwać co najmniej 5 dób.
Główne powikłania leczenia heparyną to:
– Krwawienia (2-3%) (20): od niewielkich wylewów krwawych w miejscu podania, do poważnych, zagrażających życiu krwawień (najczęściej z przewodu pokarmowego). W sytuacji krwawienia po podaniu HNF jej działanie przeciwkrzepliwe można odwrócić podając siarczan protaminy.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Musiał J et al.: Venous tromboembolism risk and prophylaxis in the acute hospital care setting – results of the ENDORSE study in Poland. Polskie Archiwum Medycyny Wewnętrznej 2008; 118: 555-562.
2. Torbicki A et al.: Guidelines on the Diagnosis and Menagement of Acute Pulmonary Embolism (ESC). Euro Heart J, 2008; 29: 2276-2315.
3. Anderson FA Jr, Spencer FA: Risk Factros for Venous Thromboembolism. Circulatin 2003; 107 (23 supl. 1): 19-26
4. Le Gal G et al.: Prediction of Pulmonary Embolism in the Emergency Department: the Revised Geneva Score. Ann Intern Med 2006; 144: 165-71.
5. Casazza F et al.: Regional Right Ventricular Disfinction In Acute Pulmonary Emboliom and Right Ventricular Infarction. Eur J Echocardiogr 2005; 6: 11-14
6. Stein PD et al.: Multidetector Computed Tomography for Acute Pulmonary Embolism. N Engl J Med 2006; 354: 2317-2327.
7. Sostman HD et al.: Acute Pulmonary Embolism Sensivity and Specificity of Ventolation-Perfusion Scintigraph in PIOPED II Study. Radiology 2008; 246: 941-946.
8. Kearon C et al.: An Evaluation of D-Dimer in the Diagnosis of Pulmonary Embolism: Randomised Trial. Ann Intern Med 2006; 144: 81-821.
9. Pruszczyk P et al.: Cardiac Troponin T Monitoring Identifies High Pisk Group of Normotensive Patients with Acute Pulmonary Embolism. Chest 2003; 123: 1947-1952.
10. Tulewski I et al.: Combined Utility of Brainnatriuretic Peptide and Cardiac Troponin T May Improve Rapid Triage and Risk Stratification in Normotensive Patients with Pulmonary Embolism. Int J Cardiol 2007; 116: 161-166.
11. Kostinbree M et al.: Persistent NT-pro BNP Elevation In Acute Pulmonary Embolism Predicts Early Death. Clin Chim Act 2007; 382: 124-128.
12. Puls M et al.: Heart-type Fatty Acid-Binding Proteine Permits Early Risk Stratification of Pulmonary Embolism. Eur Heart J 2007; 28: 224-229.
13. Kucher N, Rossie E, de Rosa M: Massive Pulmonary Embolism. Circulation 2006; 113: 577-582.
14. van Belle A et al.: Christopher Study Investigators. Effectiveness of Managing Suspected Pulmonary Embolism Using an Algorythm Combining Clinica Probability, D-Dimer Testing and Computed Tomography. JAMA 2006; 2: 172-9.
15. Dobrowolski P, Kosiński P, Filipiak KJ: Leki przeciwkrzepliwe w chorobach serca i naczyń – stan obecny i perspektywy. Choroby Serca i Naczyń 2007; tom IV; nr 3: 130-136.
16. Leacche M et al.: Modern Surgical Treatment of Massive Pulmonary Embolism: Results in 47 Consecutive Patients after Rapid Diagnosis and Aggressive Surgical Approach. J Thorac Cardiovasc Surg 2005; 129: 1018-1023.
17. Kurcher N et al.: Percutaneous Catheter Thrombectomy Device for Acute Pulmonary Embolism: in vitro and in vivo testing. Radiology 2005; 236: 852-858.
18. Baglin T et al.: Guidelines on the Use and Monitoring of Heparine. Brit J Haematol 2006; 133: 19-34.
19. Hirsh J. Fondaparinux. Be Deekcker Inc., Hamilton 2007; 1-58.
20. Levine MN et al.: Haemorrhagic Complications of Anticoagulant Treatment. Chest 2004; 126 (3 supl.): 2875-3105.
21. Keeling D, Davidson S, Watson H: The Management of Heparin Induced Thrombocytopenia. Brit J Hematol 2006; 133: 259-269.
22. Pettila V et al.: Postpartum Bone Mineral Density in Women Treated for Thromboprophylaxis with Unfractionated Heparin or LMW Heparin. Thromb Haemost 2002; 87 (2): 182-186.
23. Witz JI, Hirsh J, Samama MM: New Anticoagulant Drugs: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest 2004; 126: 265-286.
24. Geerds WH, Pineo GF, Heit JA: Prevention of Venous Thromboembolism: the Seventh ACCP Conference on Antithrombotic and Thrombolytic Therapy. Chest 2004; 126: 338-400.
25. Torbicki A: Komentarz do rozpoznania i leczenia ostrej zatorowości płucnej według wytycznych ESC (2008); Medycyna Praktyczna 2009; 1 (215): 35-51.

