© Borgis - Postępy Nauk Medycznych 2/2010, s. 119-127
Bogumił Leszczyński, Waldemar Rylski, *Stanisław Pomianowski, Jan Orłowski
„Kolano pływające”, czyli jednostronne złamania uda i podudzia
„Floating knee”, ipsilateral fractures of femur and tibia
Klinika Chirurgii Urazowej Narządu Ruchu i Ortopedii Centrum Medycznego Kształcenia Podyplomowego, Samodzielny Publiczny Szpital Kliniczny im. prof. A. Grucy w Otwocku
Kierownik Kliniki: prof. dr hab. med. Stanisław Pomianowski
Streszczenie
Jednostronne złamania kości udowej i piszczelowej są coraz częstszym i trudnym problemem leczniczym, wynikającym z postępu cywilizacji i dostępności coraz szybszych środków transportu. Obejmują one złamania trzonów, nasad lub przynasad bliższych kości podudzia i trzonu, nasady lub prznasady dalszej kości udowej. W literaturze ochrzczone one zostały terminem „kolana pływającego”. Złamania końców dalszych kości podudzia z towarzyszącymi złamaniami końca bliższego kości udowej, ze względu na odmienne rokowanie jak i sposób leczenia zostały wyłączone z tego terminu. Złamania te są skutkiem urazów wysokoenergetycznych i bardzo często towarzyszą im uszkodzenia innych układów i narządów. Najczęściej są to złamania otwarte z towarzyszącymi urazami naczyń i nerwów. Pacjenci po takich urazach wymagają precyzyjnej diagnostyki oraz działania zespołu wielospecjalistycznego, obejmującego współpracę lekarzy wielu specjalności chirurgicznych, intensywnej opieki internistycznej oraz zespołu rehabilitacyjnego. Pacjent z urazem tego typu wymaga jak najszybszego zaopatrzenia chirurgicznego i rozpoczęcia wczesnej rehabilitacji, co pozwala na osiągnięcie dobrego wyniku klinicznego. Dodatkowo z uwagi na ciężkość urazu, każdy pacjent musi być traktowany indywidualnie, z poprawnym planowaniem przedoperacyjnym. W pracy opisujemy sposoby zespolenia złamań jednostronnych kończyny dolnej. Proponowane przez nas sposoby leczenia dają naszym zdaniem szansę na zachowanie funkcjonalnej kończyny dolnej. Jednocześnie pokazujemy różnorodność i ciężkość obrażeń współtowarzyszących. Z uwagi na charakter złamań oraz urazów tkanek miękkich powikłania są bardzo częste i najczęściej obejmują: zespół ciasnoty przedziałów powięziowych, uratę ruchu w kolanie i kończą się artrodezą lub amputacją, a najlepiej rokującymi złamaniami w przypadku „kolana pływającego” są złamania trzonów lub przynasad.
Summary
Ipsilateral fractures of femur and tibia become more frequent and difficult clinical problem. It is a result of civilization progress and as an access to faster motor vehicles. They include combinations of shaft, diaphyseal, metaphyseal, and intra-articular fractures of tibia and femur. These combinations of fractures are called "floating knee”, but exclude combination of proximal femur fracture with distal tibia fracture, as it is connected with different prognosis and therapeutic approach. Floating knee is a result of high-energy trauma, have many comorbidities and is associated with polytrauma. Many of these fractures are open, with associated vascular or nerve injuries. Patient should be treated in level I trauma centers as they require precise diagnostic tools and cooperation of different specialties (medical, surgical, critical care and physical therapy). Surgical stabilization of fractures and early mobilization of the patient produce the best clinical outcomes. Additionally, considering severity of the injury, treatment planning for each fracture in the extremity should be considered individually to achieve the optimal result. In our article we describe ways of fixing ipsilateral fractures of femur and tibia. Proposed methods, in our opinion give the chance for preserving the function of limb. We also discuss severity of comorbid traumas. Complications such as compartment syndrome, loss of knee motion are not infrequent and may lead to arthrodesis or amputation. Better results and fewer complications are observed when both fractures are diaphyseal or within shaft of the bone.

Wstęp
Rozwój cywilizacji niesie ze sobą zwiększenie liczby obrażeń układu narządu ruchu, które kiedyś były rzadkością. Najczęstszą przyczyną jednostronnych złamań uda i podudzia są wypadki komunikacyjne, a wraz z postępem w budowie pojazdów urazy te są coraz częstsze i coraz bardziej ciężkie (1, 2, 3). „Kolano pływające” są to złamania powyżej i poniżej stawu kolanowego, znoszące czynność tego stawu. Termin „kolano pływające” („floating knee”) wprowadzili w 1975 roku Blake i MacBryde (4, 5), stwierdzając:
• jest to wynik urazu wysokoenergetycznego;
• współistnieją urazy wielomiejscowe i wielonarządowe;
• stan zagrożenia życia;
• najczęstszą przyczyną są wypadki komunikacyjne i potrącenia przez samochód.
Tego typu złamania sklasyfikować próbowali Fraser i Blake (1, 4, 5, 6). Blake wyszczególnił dwa typy (z podtypami) złamań:
– Typ I – złamanie trzonów.
– Typ II – złamania stawowe:
• II A – złamanie obejmujące staw kolanowy,
• II B – złamanie obejmujące staw biodrowy i skokowy.
Wydaje się, że jest to zbyt szeroki podział; zaopatrywanie złamań stawu skokowego i biodrowego to w zasadzie dwa oddzielne problemy (ryc. 1).
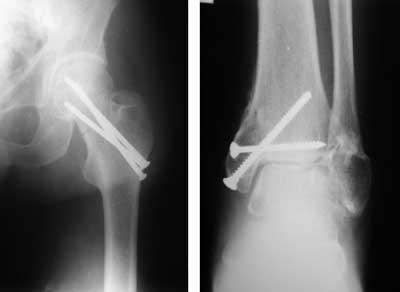
Ryc. 1. Złamanie typu IIB – stan po zespoleniu odłamów.
Fraser zaproponował podział bardziej oddający problem zaopatrzenia złamań jednostronnych uda i podudzia (6). Podział ten jest też złożony z dwóch typów złamań, jednakże wykluczono z niego złamania stawu skokowego i biodrowego, a sprecyzowano złamania okolicy stawu kolanowego:
– Typ I – Złamanie trzonu kości udowej i trzonu kości piszczelowej,
– Typ II A – Złamanie trzonu kości udowej i bliższej nasady kości piszczelowej,
– Typ II B – Złamanie dalszej nasady kości udowej i trzonu kości piszczelowej,
– Typ II C – Złamanie dalszej nasady kości udowej i bliższej nasady kości piszczelowej (ryc. 2).
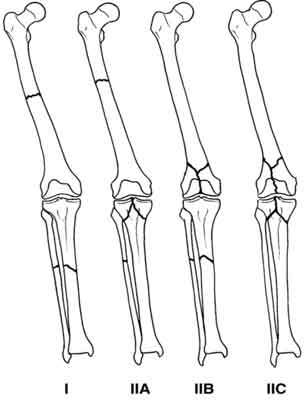
Ryc. 2. Podział Frasera.
Materiał
W latach 2001-2008 w Klinice Chirurgii Urazowej Narządu Ruchu i Ortopedii w Otwocku leczyliśmy 52 pacjentów ze złamaniami kości udowej i kości podudzia (złamania ipsilateralne) wg podziału Blake'a. Według zawężonego podziału Frasera terminem „kolana pływającego” określiliśmy 37 złamań u 36 chorych, jedna chora doznała złamań jednostronnych uda i podudzia w obu kończynach dolnych. 15 pacjentów trafiło do nas bezpośrednio po wypadku, 21 przekazanych zostało z innych ośrodków, najczęściej po kilkudniowych pobytach na Oddziałach Intensywnej Opieki Medycznej (OIOM) lub chirurgicznych, ze względu na obrażenia współistniejące. 2 osoby zostały zoperowane poza naszym ośrodkiem i przekazane do dalszego leczenia w naszej Klinice. W grupie pacjentów ze złamaniami jednostronnymi uda i podudzia leczyliśmy 8 kobiet i 28 mężczyzn (tab. 1).
Tabela 1. Dane statystyczne pacjentów.
| | Wiek od-do | Średnia wieku |
| Kobiety | 8 | 28-69 lat | 48,5 lat |
| Mężczyźni | 28 | 22-69 lat | 45,9 lat |
Wśród przyczyn tego typu złamań wyraźnie dominują wypadki komunikacyjne – 34 chorych (ryc. 3).
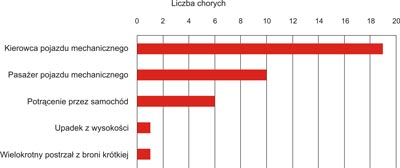
Ryc. 3. Przyczyny jednostronnych złamań uda i podudzia.
Złamaniom typu „kolano pływające”, biorąc pod uwagę ogromne siły konieczne do ich powstania, towarzyszą liczne i ciężkie obrażenia innych układów i narządów (ryc. 4). Jedynie w 2 przypadkach pacjenci doznali „tylko” złamań w obrębie jednej kończyny, natomiast u jednego z tych chorych, po zaopatrzeniu operacyjnym, wystąpił epizod mikrozatorowości płucnej z dusznością. Po kilkudniowym pobycie na OIOM chory powrócił do dobrego stanu zdrowia bez żadnych powikłań.
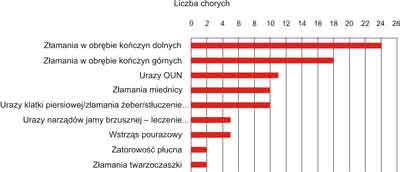
Ryc. 4. Obrażenia współistniejące.
Jak widać na poniższej rycinie 4 pacjenci doznają urazów wielu okolic układu narządu ruchu oraz obrażeń innych układów i narządów. Do prawidłowego ich leczenia wymagany jest wielospecjalistyczny zespół chirurgów oraz staranne monitorowanie stanu zdrowia chorego. O ciężkości obrażeń niech świadczy to, iż aż 29 z 36 chorych wymagało leczenia w oddziałach intensywnej opieki medycznej. Jedynie 11 chorych z 15 przywiezionych bezpośrednio po wypadku do naszego ośrodka zostało zoperowanych w 1. dobie. 25 z 36 pacjentów mogło być operowanych w trybie odroczonym, dopiero po ustabilizowaniu stanu ogólnego lub po uprzednim leczeniu chirurgicznym. W tej grupie chorych operacja odbyła się średnio w 5. dobie od urazu.
W naszym materiale mieliśmy do czynienia ze złamaniami zarówno zamkniętymi, jak i otwartymi w obrębie tej samej kończyny (tab. 2).
Tabela 2. Rodzaje złamań otwarte/zamknięte.
| Udo | Podudzie |
| Otwarte | 14 | 12 |
| Zamknięte | 23 | 25 |
Według klasyfikacji Frasera podział złamań przedstawiał się następująco (ryc. 5):
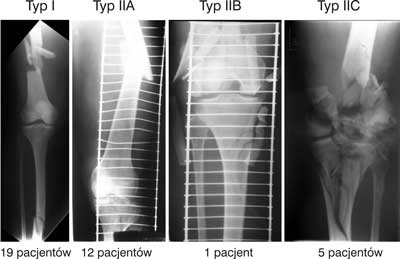
Ryc. 5. Rodzaje złamań jednostronnych uda i podudzia wg podziału Frasera.
Leczenie
Do leczenia złamań typu „kolana pływającego” używaliśmy w zasadzie wszystkich dostępnych metod operacyjnych (tab. 3), jednego chorego leczyliśmy zachowawczo. W tym przypadku zespoliliśmy śródszpikowo złamanie podudzia, a złamanie kości udowej leczone było z dobrym skutkiem na wyciągu bezpośrednim szkieletowym i na szynie Grucy. Pacjent ten spędził w naszej Klinice aż 95 dni, ale wynik radiologiczny i czynnościowy był znakomity. W jednym przypadku leczenie polegało na amputacji na poziomie złamania na udzie. Chory trafił do nas w 5. dobie od wypadku. Doznał także urazu czaszkowo-mózgowego i w momencie przekazania do naszego ośrodka stwierdzono zasinienie i ochłodzenie kończyny dolnej, brak tętna na obwodzie, w badaniu Doppler nie stwierdzono przepływu na tętnicy udowej. W trakcie operacji stwierdzono rozległe rozerwanie tętnicy udowej, a dość dobry i wyrównany stan pacjenta przed operacją wynikał z rozległego stłuczenia i obrzęku mięśni uda, uniemożliwiającego wynaczynienie dużej ilości krwi.
Tabela 3. Zastosowanie metod operacyjnych w leczeniu jednostronnych złamań uda i podudzia.
| Udo | Podudzie |
| Gwóźdź śródszpikowy | 26 | 11 |
| ZSPOL | - | 3 |
| Stabilizator zewnętrzny | 5 | 13 |
| Śruby kaniulowane | - | 5 |
| Metody AO | 1 | 3 |
| Metody LCP - LISS | 3 | 1 |
| Zachowawcze | 1 | - |
| Amputacja | 1 | - |
Jak wynika z powyższej tabeli, 71 złamań leczyliśmy operacyjnie, używając głównie gwoździ śródszpikowych (tab. 4) i stabilizatorów zewnętrznych.
Tabela 4. Rodzaje zespoleń śródszpikowych używanych w leczeniu złamań typu „kolana pływającego”.
| Gwóźdź udowy | 21 |
| Gwóźdź Gamma | 3 |
| Gwóźdź odkolanowy | 3 |
| Gwóźdź piszczelowy | 10 |
| Razem | 37 |
W ostatnim czasie, mając do dyspozycji nowoczesne zespolenia małoinwazyjne, z chęcią używamy profilowanych płyt blokowanych zakładanych techniką małoinwazyjną (LCP – LISS). Zespolenia te po nastawieniu i wstępnym ustabilizowaniu złamań (nasadowych, śródstawowych) umożliwiają fiksację w trzonach kości z niewielkich cięć skórnych, a blokowanie śrub w płycie daje dobrą stabilizację złamania i umożliwia podjęcie szybkiej rehabilitacji.
Pobyt pacjentów w naszej Klinice oscylował w granicach 13-88 dni, wyłączając z tego wyżej wymienionego pacjenta leczonego zachowawczo i był podobny do obserwowanego w literaturze (7, 8). Czas hospitalizacji wynikał ze stanu ogólnego pacjenta oraz obrażeń współistniejących, których leczenie niejednokrotnie było wieloetapowe. Najdłużej pod naszą obserwacją byli pacjenci leczeni przy użyciu kilku technik operacyjnych i technik mikrochirurgicznych. Przykładem może być 2 pacjentów, którzy doznali otwartych złamań podudzia z uszkodzeniem tkanek miękkich. Chorzy ci wstępnie leczeni byli przy użyciu stabilizacji zewnętrznej przy pierwotnym zaopatrzeniu urazów tkanek miękkich i skóry. W kolejnych etapach wykonywano konwersję zespolenia z zewnętrznego na śródszpikowe, które daje niezaprzeczalnie lepszą stabilizację i pozwala na dalsze leczenie obrażeń tkanek miękkich (1, 7). U jednego chorego konieczne było jeszcze przesunięcie płata skórno-powięziowego z bocznej na przednią powierzchnię podudzia z pokryciem miejsca biorczego wolnym przeszczepem skóry pośredniej grubości (wpspg). Należy tu także wspomnieć o ryzyku powstania zespołu ciasnoty przedziałów powięziowych (zcpp) (8). Siły działające na kończynę, powodujące tak ogromne obrażenia mogą w przypadku urazów bezpośrednich powodować obrzęk tkanek miękkich w zamkniętych przedziałach. Takich chorych należy bacznie obserwować pod kątem zaburzeń ukrwienia i czucia i szybko reagować w przypadku wystąpienia niepokojących objawów. Zespolenie śródszpikowe i małoinwazyjne metody zespolenia dają komfort w obserwacji i dostępie do całej skóry kończyny oraz umożliwiają dalsze leczenie ewentualnych obrażeń tkanek miękkich (1, 7, 9). Na szczęście wśród naszych pacjentów ani razu nie doszło do powstania i rozwinięcia objawów zcpp.
Szybkie, skuteczne i stabilne zaopatrzenie złamań jest konieczne, aby podjąć szybkie usprawnianie chorego (10, 11, 12). W Klinice Chirurgii Urazowej Narządu Ruchu i Ortopedii CMKP w Otwocku przy bardzo dużym udziale naszych rehabilitantów stosujemy wczesną rehabilitację przyłóżkową, najczęściej ćwiczenia czynno-bierne, izotoniczne i izometryczne. Uruchamiamy chorych początkowo przy pomocy szyn Grucy oraz szyn CPM – ciągłego ruchu biernego. Następnie, w zależności od stanu ogólnego pacjentów, pionizujemy ich, zezwalając na chodzenie bez lub z częściowym obciążaniem operowanej kończyny.
Wyniki
Ocena wyników leczenia chorych ze złamaniami jednostronnymi uda i podudzia oparta jest w naszej Klinice o dwa kryteria. Oceniamy postęp radiologiczny w zroście złamań oraz zakres ruchu w stawie kolanowym. W grupie 37 leczonych u nas chorych wyniki przedstawiają się następująco (ryc. 6):
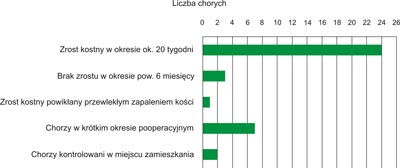
Ryc. 6. Ocena zrostu kostnego.
W 2 przypadkach doszło do powstania zrostu opóźnionego uda i w jednym podudzia. Wykonano zabiegi reosteosyntezy wraz z oczyszczeniem szczelin złamań i podaniem czynników wzrostu. Oczekujemy obecnie na wyniki. W jednym przypadku złamania otwartego podudzia uzyskaliśmy zrost kostny, ale doszło do powstania przewlekłego zapalenia kości, otworzyła się przetoka z niewielkim wyciekiem ropnym. Chory jest obecnie leczony w Oddziale Zapaleń Kości Kliniki Ortopedii w Otwocku. 2 chorych kontrolowanych jest w miejscu zamieszkania, a 7 jest w krótkim okresie pooperacyjnym.
Wyniki czynnościowe chorych ocenialiśmy na podstawie badania klinicznego zakresu ruchu w stawie kolanowym. Zakres ruchu czynnego w prawidłowym stawie kolanowym zamyka się w przedziale 0-130°. Zaobserwowaliśmy, że u wszystkich chorych uzyskaliśmy pełny lub prawie pełny (20° deficytu wyprostu u 6 chorych) wyprost w stawie kolanowym. Większość pacjentów uzyskała czynnościowo dobry wynik zgięcia powyżej 90° i kilku wynik bardzo dobry ze zgięciem stawu kolanowego do 110-130° (ryc. 7).
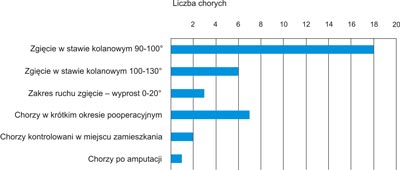
Ryc. 7. Wyniki czynnościowe leczenia złamań ipsilateralnych uda i podudzia.
Większość skal oceny funkcji stawu kolanowego, takich jak skala Lysholma czy skala HSS, przywiązuje dużą wagę do subiektywnych odczuć pacjenta i komfortu poruszania się. W skalach tych ocenia się takie parametry jak: utykanie, występowanie bólu w zależności od przebytego dystansu, uczucie przeskakiwania w kolanie, uczucie niestabilności kolana. Biorąc pod uwagę mnogość obrażeń współistniejących i ich następstw (np. złamania w obrębie stawu skokowego lub stopy), skale te nie będą obiektywnie oceniały stanu stawu kolanowego, a w zasadzie całej kończyny dolnej. W związku z tym nasza ocena wyników leczenia oparta jest o zrost kostny i zakres ruchu w stawie kolanowym.
Przypadki kliniczne
Pacjent nr 1. M. A, l. 48, hist. chor. 5129/08, uczestnik wypadku komunikacyjnego jako kierowca samochodu, przekazany z innego ośrodka po 3 dniach. Obrażenia jakich doznał to:
• złamanie nasady dalszej kości udowej prawej,
• złamanie nasady bliższej kości piszczelowej prawej,
• zamanie nasady dalszej kości piszczelowej prawej,
• złamanie żeber.
Leczony operacyjnie po przygotowaniu internistycznym:
• zespolenie kości udowej płytą LCP – LISS,
• zespolenie bliżej nasady kości piszczelowej płytą LCP – LISS,
• zespolenie dalszej nasady kości piszczelowej stabilizatorem zewnętrznym (ryc. 8).
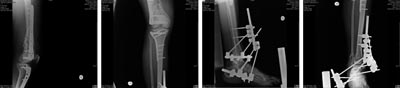
Ryc. 8. Pacjent M. A, l. 48, hist. chor. 5129/08, RTG po zespoleniu złamań płytami LISS oraz stabilizatorem zewnętrznym.
Chory w trakcie leczenia, ruch w stawie kolanowym 0-110°. Stabilizator zewnętrzny usunięty, ruch w stawie skokowym zgięcie grzbietowe/podeszwowe: 30/20°.
Pacjentka nr 2. B. J., l. 51, hist. chor. 1193/05, pasażerka pojazdu który uderzył w drzewo, doznała obrażeń, takich jak (ryc. 9):
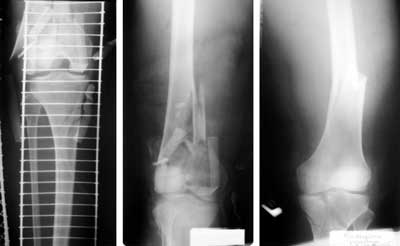
Ryc. 9. Pacjentka B. J., l. 51, hist. chor. 1193/05. Złamania typu IIC (wg Frasera) po stronie lewej i IIA po stronie prawej.
• złamanie otwarte nasady dalszej kości udowej lewej,
• złamanie nasady bliższej kości piszczelowej lewej,
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Lundy DW, Johnson KD: „Floating Knee” Injuries: Ipsilateral Fractures of the Femur and Tibia. J Am Acad Orthop Surg 2001; 9: 238-245.
2. Elmrini A, Elibrahimi A, Agoumi O et al.: Ipsilateral fractures of tibia and femur or floating knee. Int Orthop 2006; 30: 325-8. Bohn WW, Durbin RA, Ipsilateral fractures of the femur and tibia in children and adolescents, JBJS 1991; 73: 429-439.
3. Jeong GK, Pettrone S, Liporace F et al.: „Floating total knee”: ipsilateral periprosthetic fractures of the distal femur and proximal tibia after total knee arthroplasty. J Arthroplasty 2006; 21: 138-40.
4. Blake R, McBryde A Jr: The floating knee: Ipsilateral fractures of the tibia and femur. South Med J 1975; 68: 13-6.
5. Bansal VP, Singhal V, Mam MK: The floating knee. 40 cases of ipsilateral fractures of the femur and the tibia. Int Orthop 1984; 8: 1453.
6. Fraser RD, Hunter GA, Waddell JP: Ipsilateral fracture of the femur and tibia. J Bone Joint Surg Br 1978; 60: 510-5.
7. Theodoratos G, Papanikolaou A, Apergis E et al.: Simultaneous ipsilateral diaphyseal fractures of the femur and tibia: treatment and complications. Injury 2001; 32: 3 13-5.
8. Rethnam U, Yesupalan RS, Nair R: Impact of associated injuries in the floating knee: a retrospective study. BMC Musculoskelet Disord 2009; 10: 7.
9. Yue JJ, Churchill RS, Cooperman DR et al.: The floating knee in the pediatric patient. Nonoperative versus operative stabilization. Clin Orthop Relat Res 2000; 376: 124-36.
10. Rethnam U, Yesupalan RS, Nair R: The floating knee: epidemiology, prognostic indicators & outcome following surgical management. J Trauma Manag Outcomes 2007; 1: 2.
11. Ng AB, Soong VK, Maguire MP et al.: Concomitant ipsilateral floating hip and floating knee injuries: a unique injury and review of the literature. Int J Clin Pract 2007; 61: 1585-7.
12. Joshi AK, Singh S, Trikha V: Management of floating knee. Int Orthop 2007; 31: 271.









