¬© Borgis - Postńôpy Nauk Medycznych 12/2010, s. 910-916
*Sebastian Stec
Typowe i nietypowe objawy zaburzeŇĄ rytmu serca
Typical and atypical symptoms of cardiac arrhythmias
Klinika Kardiologii Centrum Medycznego KsztaŇācenia Podyplomowego, Szpital Grochowski, Warszawa
Kierownik Kliniki: prof. dr hab. med. Andrzej Budaj
Streszczenie
Objawy arytmii stanowińÖ najistotniejszy element wpŇāywajńÖcy na jakoŇõńá Ňľycia chorych z arytmińÖ oraz koszty jej leczenia. Objawy zaburzeŇĄ rytmu serca stanowińÖ podstawńô dla wyboru strategii leczenia farmakologicznego lub niefarmakologicznego w wielu rodzajach arytmii. Opr√≥cz prewencji nagŇāego zgonu sercowego, powikŇāaŇĄ zakrzepowo-zatorowych, niewydolnoŇõci serca, koszt√≥w leczenia i hospitalizacji, redukcja ucińÖŇľliwych objaw√≥w arytmii i poprawa jakoŇõci Ňľycia chorych stanowińÖ najistotniejszy cel dla nowoczesnych strategii leczenia antyarytmicznego. DuŇľa r√≥ŇľnorodnoŇõńá rodzaj√≥w i zmiennoŇõńá arytmii powoduje, Ňľe wywiad lekarski i diagnostyka objaw√≥w arytmii staje sińô duŇľym wyzwaniem. JednoczeŇõnie nowoczesne techniki obrazowania, rejestracji EKG i leczenia arytmii poprawiajńÖ moŇľliwoŇõci skutecznej diagnostyki, profilaktyki powikŇāaŇĄ i leczenia arytmii. PoniŇľszy artykuŇā zawiera kr√≥tkie podsumowanie wsp√≥Ňāczesnych wytycznych dla oceny objaw√≥w arytmii oraz zastosowania r√≥Ňľnorodnych technik obrazowych w ocenie wystńôpowania i efekt√≥w leczenia nietypowych objaw√≥w zaburzeŇĄ rytmu serca. Przedstawione przykŇāady stanowińÖ zarys interdyscyplinarnej diagnostyki prowadzonej w ostatnich latach przez Pracownińô Elektrofizjologii Klinicznej Kliniki Kardiologii Centrum Medycznego KsztaŇācenia Podyplomowego w Warszawie i wsp√≥ŇāpracujńÖce z nińÖ oŇõrodki.
Summary
Arrhythmic symptoms are the most important predictors of quality of life and cost-effectiveness of its treatment. Moreover, symptoms are the key point of non-invasive and invasive antiarrhythmic treatment for the management of various types of arrhythmias. Primary goals of antiarrhythmic therapy are prevention of sudden cardiac death, thrombotic complications, development of heart failure, hospitalizations and reduction of the cost of care. However, in the majority of patients the reduction of disabling symptoms and improvement of quality of life remains the major goal of antiarrhythmic treatment.
The variety of types of arrhythmias and their diversity are challenging for physicians and diagnostic workout. On the other hand, modern visualisation modalities, monitoring systems and treatment facilities have markedly improved the possibilities of effective diagnosis, prevention of complications and successful treatment. The current short review summarizes the current guidelines and practical experience on the diagnosis and the treatment of typical and atypical symptoms associated with cardiac arrhythmias. Moreover, the paper documents interdisciplinary diagnostic approaches that have been recently provided in the recent years by Clinical Electrophysiology Section of the Department of Cardiology from Postgraduate Medical School in Warsaw with a cooperation with several academic and local centers.

Ocena objawów arytmii
Pierwsze opisy zjawisk i objaw√≥w zwińÖzanych z zaburzeniami rytmu serca pochodzńÖ ze staroŇľytnej Grecji (1). Wsp√≥ŇāczeŇõnie ocena objaw√≥w zaburzeŇĄ rytmu serca i arytmii jest jednym z podstawowych element√≥w przydatnych w okreŇõleniu ryzyka powikŇāaŇĄ arytmii i wskazaŇĄ do leczenia (2-7). Wszystkie wsp√≥Ňāczesne wytyczne dotyczńÖce diagnostyki i leczenia zaburzeŇĄ rytmu serca podkreŇõlajńÖ koniecznoŇõńá oceny objaw√≥w arytmii serca i wpŇāyw arytmii na jakoŇõńá Ňľycia chorych (2-7). Nie opracowano jednak szczeg√≥Ňāowego standardowego kwestionariusza oceny objaw√≥w arytmii przydatnego dla oceny klinicznej wszystkich rodzaj√≥w arytmii. W roku 2010, w wytycznych Europejskiego Towarzystwa Rytmu Serca (European Heart Rhythm Association – EHRA) dotyczńÖcych migotania przedsionk√≥w (AF) wprowadzono prostńÖ, 4-stopniowńÖ skalńô objaw√≥w klinicznych arytmii. Jest ona wzorowana na stosowanych w chorobie wieŇĄcowej i niewydolnoŇõci serca 4-stopniowych skalach Kanadyjskiego Towarzystwa Kardiologicznego (CCS) i Nowojorskiego Towarzystwa Kardiologicznego (NYHA) (7).
Skala EHRA ocenia objawy zwińÖzane z AF, kt√≥re ustńôpujńÖ lub podlegajńÖ modyfikacji po przywr√≥ceniu rytmu zatokowego lub kontroli rytmu kom√≥r. Skala EHRA wyr√≥Ňľnia 4 klasy, od chorych bezobjawowych (EHRA I – bez objaw√≥w), poprzez Ňāagodne objawy (EHRA II – bez ograniczenia aktywnoŇõci Ňľyciowej), istotne objawy (EHRA III – objawy istotnie wpŇāywajńÖ na aktywnoŇõńá ŇľyciowńÖ), aŇľ po objawy bardzo ucińÖŇľliwe (EHRA IV – uniemoŇľliwiajńÖce normalnńÖ dziennńÖ aktywnoŇõńá) (7).
W innych pracach okreŇõlajńÖcych objawy i ich natńôŇľenie posŇāugiwano sińô kwestionariuszami jakoŇõci Ňľycia SF-36, skalńÖ VAS (Visual Analog Scale) lub prostńÖ klasyfikacjńÖ cińôŇľkoŇõci objaw√≥w (8-11).
Typowe objawy arytmii
Typowe objawy arytmii zostaŇāy szczeg√≥Ňāowo scharakteryzowane w wytycznych z roku 2006 i innych standardach odnoszńÖcych sińô do leczenia arytmii (2-7).
Og√≥lnie chorych z zaburzeniami rytmu serca moŇľna podzielińá na chorych bezobjawowych i objawowych.
Wyr√≥Ňľnia sińô 5 podstawowych i 5 potencjalnie zwińÖzanych z arytmińÖ typowych objaw√≥w zaburzeŇĄ rytmu serca. Podstawowymi objawami arytmii sńÖ koŇāatania serca, objawy przedomdleniowe, omdlenia, nagŇāe zatrzymanie krńÖŇľenia i nagŇāy zgon sercowy. Objawy potencjalnie zwińÖzane z arytmińÖ to: b√≥l/dyskomfort w klatce piersiowej, nagŇāe upadki bez utraty przytomnoŇõci, zmńôczenie, dusznoŇõńá i objawy niewydolnoŇõci serca. NajgroŇļniejszym objawem arytmii pozostaje nagŇāe zatrzymanie krńÖŇľenia. Brak odpowiedniej akcji resuscytacyjnej, terapii lub prewencyjnej stymulacji, kardiowersji lub defibrylacji (z zewnńôtrznego lub wszczepionego ICD) u takich chorych prowadzi do zgonu. W tabeli 1 przedstawiono podstawowe definicje podstawowych i potencjalnie zwińÖzanych z arytmińÖ typowych objaw√≥w arytmii (3, 4).
Tabela 1. Objawy zaburzeŇĄ rytmu serca wymienione w wytycznych.
| Objaw arytmii | Definicja i opis |
| KoŇāatanie serca | Odczuwanie w klatce piersiowej, gardle lub szyi szybkiego bicia i cińôŇľaru, nieprzyjemne odczuwanie pracy serca, odczuwanie wypadnińôtego pobudzenia lub przerwy wyr√≥wnawczej. |
| Stany przedomdleniowe | NagŇāe zawroty gŇāowy, z "mroczkami lub Ňõciemnieniem przed oczami" i poczuciem osuwania sińô. |
| Omdlenie | NagŇāa, spontanicznie przemijajńÖca utrata przytomnoŇõci z utratńÖ napińôcia mińôŇõni utrzymujńÖcych r√≥wnowagńô (omdlenie moŇľe wystńÖpińá r√≥wnieŇľ w pozycji leŇľńÖcej) bez deficytu neurologicznego. |
| NagŇāe zatrzymanie krńÖŇľenia | NagŇāe zatrzymanie czynnoŇõci hemodynamicznej serca z nastńôpowńÖ utratńÖ przytomnoŇõci, oddechu i objaw√≥w krńÖŇľenia, potencjalnie odwracalne przy zastosowaniu resuscytacji. |
| NagŇāy zgon sercowy | Ňömierńá chorego, z powodu nagŇāego zatrzymania krńÖŇľenia, zwykle z powodu arytmii, w stabilnym przebiegu chor√≥b przewlekŇāych, w cińÖgu 60 minut od poczńÖtku objaw√≥w. |
| NagŇāe upadki | NagŇāe utraty napińôcia mińôŇõni podtrzymujńÖcych r√≥wnowagńô bez stwierdzanej przez chorego utraty przytomnoŇõci. |
| DŇāawica zwińÖzana z arytmińÖ | Wystńôpowanie b√≥lu, dŇāawienia, cińôŇľaru lub innego dyskomforu w klatce piersiowej, ramionach lub b√≥lu Ňľuchwy sugerujńÖcych niedokrwienie mińôŇõnia sercowego. |
| DusznoŇõńá | Nieprzyjemne, subiektywne odczuwanie kr√≥tkiego lub niepeŇānego oddychania przez chorego w spoczynku (dusznoŇõńá spoczynkowa) lub w wysiŇāku (dusznoŇõńá wysiŇākowa). |
| Zmńôczenie | Silne opisywane przez chorego osŇāabienie lub brak moŇľliwoŇõci wykonania zwykŇāych czynnoŇõci Ňľyciowych. |
| NiewydolnoŇõńá serca zwińÖzana z arytmińÖ | Objawy niewydolnoŇõci serca spowodowane arytmińÖ to objawy ostrej (wstrzńÖs, obrzńôk pŇāuc, zesp√≥Ňā maŇāego rzutu) lub przewlekŇāej niewydolnoŇõci serca (objawy kliniczne: dusznoŇõńá, ograniczenie tolerancji wysiŇāku, ortopnoe, tachypnoe, zast√≥j, rozstrzeŇĄ jam serca, etc.) wynikajńÖce z napadowej, przetrwaŇāej lub permanentnie nawracajńÖcej arytmii. |
Objawy arytmii mogńÖ byńá zwińÖzane z zaburzeniami hemodynamicznymi i hipoperfuzjńÖ obwodowńÖ. Ostre, bńôdńÖce zagroŇľeniem zdrowia i Ňľycia zaburzenia hemodynamiczne dotyczńÖ zawrot√≥w gŇāowy, stan√≥w przedomdleniowych, omdleŇĄ, ostrej niewydolnoŇõci serca zwińÖzanej z arytmińÖ lub nagŇāego zatrzymania krńÖŇľenia. Arytmia moŇľe r√≥wnieŇľ powodowańá inne zaburzenia hemodynamiczne w sercu i krńÖŇľeniu obwodowym prowadzńÖce do objaw√≥w hipoperfuzji obwodowej i zespoŇāu maŇāego rzutu. Dodatkowym elementem wpŇāywajńÖcym na r√≥ŇľnorodnoŇõńá objaw√≥w arytmii stanowińÖ odruchy neurohormonalne prowadzńÖce do skojarzenia arytmii z r√≥Ňľnorodnymi czynnikami wyzwalajńÖcymi arytmińô (np. stres, zaburzenia hormonalne, przeŇāykanie), przerywajńÖcymi arytmińô (kaszel, pr√≥ba Valsalvy) lub wyzwalaniem przez arytmińô nietypowych odruch√≥w (odruch kaszlowy i zaburzenia poŇāykania o typie dysfagii).
Warto r√≥wnieŇľ podkreŇõlińá, Ňľe leczenie antyarytmiczne moŇľe byńá zwińÖzane z powstawaniem nietypowych i nowych objaw√≥w u chorego. RolńÖ lekarza jest r√≥wnieŇľ monitorowanie dziaŇāaŇĄ niepoŇľńÖdanych leczenia farmakologicznego (reakcje alergiczne, zmńôczenie, impotencja, hipotensja, nietolerancja wysiŇāku, zmiany sk√≥rne, zaburzenia rytmu wypr√≥ŇľnieŇĄ, zaburzenia nerwowe i psychiczne, efekty proarytmiczne i inne efekty uboczne) i inwazyjnego (zakrzepica, zwńôŇľenie ŇľyŇā pŇāucnych, przetoki jatrogenne, etc.) (3-7).
Przy przetrwaŇāym lub cińÖgle nawracajńÖcym napadzie szybkiej arytmii moŇľe dochodzińá do szybkiego rozwoju cech niewydolnoŇõci serca lub uwolnienia wskaŇļnik√≥w niedokrwienia mińôŇõnia serca. MoŇľe wtedy dojŇõńá do powstania zawaŇāu serca typu II z uwolnieniem troponiny nawet przy prawidŇāowych tńôtnicach wieŇĄcowych (mechanizm wt√≥rny do niedotlenienia i przecińÖŇľenia mińôŇõnia lewej komory). U chorych ze wszystkimi rodzajami czńôstoskurcz√≥w i bardzo licznymi skurczami dodatkowymi komorowymi moŇľe dojŇõńá do rozwoju kardiomiopatii rozstrzeniowej o etiologii arytmicznej. Skuteczne leczenie arytmii moŇľe w wińôkszoŇõci przypadk√≥w doprowadzińá do remisji kardiomiopatii (3-7). Dodatkowymi objawami, kt√≥re nie byŇāy weryfikowane w duŇľych badaniach klinicznych jest wpŇāyw arytmii na parametry depresyjne i lńôkowe.
Warto podkreŇõlińá, Ňľe w wielu arytmiach jednym z podstawowych czynnik√≥w ryzyka pozostaje wywiad rodzinny nagŇāego zgonu sercowego, chor√≥b serca, arytmii i omdleŇĄ. W niekt√≥rych arytmiach dopiero wsp√≥ŇāczeŇõnie moŇľna potwierdzińá rodzinne wystńôpowanie arytmii. Wywiad rodzinny powinien stanowińá integralnńÖ czńôŇõńá wywiadu arytmicznego chorego.
Wywiad rodzinny arytmii ma istotne znaczenie w zespoŇāach Brugad√≥w, zespole kr√≥tkiego i dŇāugiego QT, arytmogennych kardiomiopatiach prawej komory i innych kardiomiopatiach rodzinnych. Potwierdzono r√≥wnieŇľ znaczenie wywiadu rodzinnego dla zespoŇāu WPW i migotania przedsionk√≥w (2-7).
W ostatnich latach szczeg√≥Ňāowy wywiad rodzinny potwierdziŇā wystńôpowanie podwyŇľszonej czńôstoŇõci rodzinnego czńôstoskurczu wńôzŇāowego w regionie poŇāudniowo-wschodniej Polski. Zdiagnozowano najliczniejszńÖ na Ňõwiecie trzypokoleniowńÖ rodzinńô, z szeŇõcioma krewnymi w pierwszym stopniu pokrewieŇĄstwa z napadowym czńôstoskurczem wńôzŇāowym. Pińôńá os√≥b z tej rodziny poddano zabiegowi ablacji arytmii (12).
Techniki EKG oceniajńÖce skojarzenie objaw√≥w i arytmii
Na podkreŇõlenie zasŇāuguje koniecznoŇõci weryfikacji objaw√≥w arytmii z zapisem EKG. JeŇõli arytmia i objawy wystńôpujńÖ w czasie konsultacji lekarskiej, moŇľna przeprowadzińá szczeg√≥Ňāowe badanie podmiotowe i przedmiotowe, okreŇõlajńÖc objawy arytmii, fale tńôtna Ňľylnego i tńôtniczego oraz zjawiska osŇāuchowe w skojarzeniu z monitorowaniem EKG. Analizie poddawane sńÖ EKG z epizodu arytmii i w czasie rytmu zatokowego. Przy sporadycznie wystńôpujńÖcych objawach, a takŇľe w celu peŇānego okreŇõlenia rodzaju i natńôŇľenia zaburzeŇĄ rytmu i przewodzenia stosowana jest podstawowa technika diagnostyki zaburzeŇĄ rytmu serca jakńÖ jest analiza badania metodńÖ Holtera uzupeŇāniona o „dzienniczek objaw√≥w”. Do innych standardowych lub rozwijajńÖcych sińô w ostatnich latach technik stosowanych do diagnostyki objaw√≥w i rodzaju arytmii naleŇľńÖ: test wysiŇākowy, przedŇāuŇľone rejestracje metodńÖ Holtera, telefoniczna lub internetowa transmisja zapis√≥w EKG, rejestrator arytmii (wszczepialny lub przenoŇõny) lub analiza zapis√≥w z kardiologicznych urzńÖdzeŇĄ wszczepialnych (rozrusznik√≥w serca i implantowanych kardiowerter√≥w-defibrylator√≥w) (2-7).
Potwierdzeniem arytmicznej przyczyny omdlenia (lub jego wykluczeniem) jest dokumentacja EKG w czasie epizodu omdlenia. IstniejńÖ potencjalne wskaŇļniki spoczynkowego zapisu EKG i wywiadu predysponujńÖce do podwyŇľszonego ryzyka omdlenia arytmicznego. StanowińÖ one podstawńô dla zakwalifikowania omdlenia jako arytmicznego lub sugerowania arytmicznej etiologii omdlenia (tab. 2) (5, 13). Dodatkowo wywiad chorobowy powinien byńá uzupeŇāniony o analizńô innych potencjalnych przyczyn i chor√≥b towarzyszńÖcych, kt√≥re mogńÖ wywoŇāywańá lub nasilańá arytmińô.
Tabela 2. WskaŇļniki i objawy omdlenia arytmicznego.
| Typowe wskaŇļniki EKG omdlenia arytmicznego | - bradykardia zatokowa poniŇľej 40/min u przytomnego chorego,
- nawracajńÖce pauzy lub asystolia > 3 sekund,
- blok przedsionkowo-komorowy II stopnia typu Mobitz II,
- blok caŇākowity przedsionkowo-komorowy,
- naprzemienny blok lewej i prawej odnogi pńôczka Hisa,
- czńôstoskurcz komorowy lub szybki czńôstoskurcz nadkomorowy,
- polimorficzne czńôstoskurcze komorowe u chorego z dŇāugim lub kr√≥tkim odstńôpem QT,
- dysfunkcja rozrusznika lub ICD z pauzami. |
| WskaŇļniki kliniczne sugerujńÖce omdlenie arytmiczne | - choroba organiczna serca,
- rodzinny wywiad niewyjaŇõnionej nagŇāej Ňõmierci lub genetycznie uwarunkowanych chor√≥b arytmicznych
- omdlenie podczas wysiŇāku lub pozycji leŇľńÖcej
- nagŇāy napad koŇāatania serca z nastńôpowym omdleniem. |
| WskaŇļniki EKG sugerujńÖce omdlenie arytmiczne (nieprawidŇāowe spoczynkowe EKG) | - blok dwuwińÖzkowy,
- szerokoŇõńá zespoŇāu QRS > 120 msek,
- nlok przedsionkowo-komorowy II stopnia typu Mobitz I,
- bezobjawowa bradykardia zatokowa < 50/min lub pauzy > 3 sekund bez lek√≥w wpŇāywajńÖcych na chromotropizm,
- nieutrwalone czńôstoskurcze komorowe,
- zesp√≥Ňā preekscytacji,
- typowe cechy zespoŇā√≥w genetycznie uwarunkowanych z zaburzeniem funkcji kanaŇā√≥w jonowych (zesp√≥Ňā dŇāugiego i kr√≥tkiego QT, zesp√≥Ňā Brugad√≥w, zesp√≥Ňā wczesnej repolaryzacji),
- cechy arytmogennej kardiomiopatii prawej komory,
- patologiczne zaŇāamki Q. |
Dla rozpoznania zespoŇāu WPW konieczne jest wystńôpowanie cech preekscytacji w EKG (skr√≥cenie odstńôpu PQ, fala delta, poszerzenie zespoŇāu QRS i zaburzenia repolaryzacji) i wystńôpowanie wywiadu koŇāataŇĄ serca, stan√≥w przedomdleniowych lub omdleŇĄ. Dla ustalenia wskazaŇĄ do leczenia nie jest niezbńôdne udokumentowanie napadowego czńôstoskurczu w EKG. Z drugiej strony dla rozpoznania i oceny wskazaŇĄ do leczenia innych arytmii niezbńôdne jest udokumentowanie arytmii w EKG. IstniejńÖ teŇľ sytuacje, w kt√≥rych u jednego chorego wystńôpujńÖ dwie r√≥Ňľne arytmie o odmiennej symptomatologii (14). PrzykŇāad wykorzystania r√≥Ňľnych technik diagnostyki elektrokardiograficznej u chorej z dwoma arytmiami przedstawiono na rycinie 1.
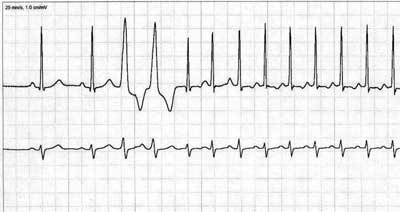
Ryc. 1. Zapis z przenoŇõnego rejestratora zdarzeŇĄ dokumentujńÖcy wystńôpowanie u chorej dw√≥ch rodzaj√≥w arytmii z objawami codziennych koŇāataŇĄ serca o typie wypadania rytmu, pulsowania do szyi i osŇāabienia oraz wystńôpujńÖcych sporadycznie napadowych szybkich miarowych koŇāataŇĄ serca z objawami przedomdleniowymi. U chorej stwierdzano w 24-godzinnym badaniu metodńÖ Holtera liczne, objawowe pojedyncze i wystńôpujńÖce w parach skurcze dodatkowe komorowe (3 i 4 zesp√≥Ňā QRS). Jednak dopiero zapis z 2-tygodniowej rejestracji z przenoŇõnego rejestratora zdarzeŇĄ potwierdziŇā wystńôpowanie odmiennej symptomatologii drugiej arytmii – wystńôpujńÖcych sporadycznie napadowych czńôstoskurcz√≥w z wńÖskimi QRS (zespoŇāy QRS od pińÖtego do koŇĄca zapisu). Chora zostaŇāa poddana ablacji zespoŇāu podw√≥jnej tachykardii: ogniskowej arytmii komorowej w drodze odpŇāywu prawej komory i ablacji utajonej drogi dodatkowej przegrodowej z czńôstoskurczem ortodromowym. Dwa pierwsze zespoŇāy QRS stanowińÖ zapis rytmu zatokowego.
Niekiedy u chorych z typowymi objawami napadowej arytmii jedynym badaniem pozwalajńÖcym na okreŇõlenie rodzaju arytmii jest przeprowadzenie przezprzeŇāykowego lub inwazyjnego badania elektrofizjologicznego, w czasie kt√≥rych wyzwala sińô arytmińô, ocenia objawy kliniczne i ryzyko powikŇāaŇĄ (3-7, 14, 15).
W sytuacji chorych z implantowanym kardiowerterem-defibrylatorem rozpoznanie adekwatnej interwencji wymaga potwierdzenia w analizie pamińôci urzńÖdzenia zapisu EKG wewnńÖtrzsercowego poprzedzajńÖcego wyŇāadowanie lub stymulacjńô antyarytmicznńÖ. Stwierdzenie trzech adekwatnych interwencji urzńÖdzenia w cińÖgu doby uzasadnia rozpoznanie „burzy elektrycznej”. U chorych z zespoŇāem chorej zatoki wszczepienie rozrusznika z funkcjńÖ przyŇõpieszania rytmu serca podczas wysiŇāku wymaga odpowiedniego zaprogramowania z ocenńÖ klinicznej poprawy wydolnoŇõci fizycznej i tolerancji ustawieŇĄ rozrusznika.
Przedstawione wybrane zagadnienia dotyczńÖce oceny objaw√≥w, wskazaŇĄ i efektywnoŇõci leczenia antyarytmicznego potwierdzajńÖ bardzo istotne znaczenie oceny symptomatologii chorych z zaburzeniami rytmu serca zar√≥wno w czasie diagnostyki oraz doboru i optymalizacji leczenia antyarytmicznego.
Wybrane, nietypowe objawy idiopatycznej arytmii komorowej – kaszel arytmiczny, dysfagia arytmiczna, chromanie przestankowe, bŇāyski w oczach
Wytyczne wskazujńÖ na potrzebńô weryfikacji objaw√≥w arytmii przez lekarza i pacjenta podczas wywiadu, badania fizykalnego oraz podczas monitorowania EKG (2-7). StaŇāo sińô to podstawńÖ dla wprowadzenia przez autora i wsp√≥ŇāpracujńÖcych z nim lekarzy interdyscyplinarnej diagnostyki nietypowych objaw√≥w klinicznych w populacji chorych z licznymi skurczami dodatkowymi komorowymi (PVC) bez organicznej choroby serca (idiopatyczne PVC) (16-24). ObejmowaŇāa ona szczeg√≥ŇāowńÖ diagnostykńô r√≥ŇľnicujńÖcńÖ i skojarzenie monitorowania EKG z innymi technikami diagnostycznymi (wideobarytografińô, manometrińÖ przeŇāykowńÖ, polisomnografińÖ, rejestratory wielofunkcyjne, ergospirometrińô, USG naczyniowe, reografińô impedancyjnńÖ). PozwoliŇāo to na obiektywne rozpoznanie skojarzenia arytmii komorowej z nietypowymi objawami klinicznymi oraz zastosowania tych technik do charakterystyki zaburzeŇĄ i ich kontroli po leczeniu.
PowyŇľej zamieŇõciliŇõmy fragment artykuŇāu, do kt√≥rego moŇľesz uzyskańá peŇāny dostńôp.
Mam kod dostńôpu
- Aby uzyskańá pŇāatny dostńôp do peŇānej treŇõci powyŇľszego artykuŇāu albo wszystkich artykuŇā√≥w (w zaleŇľnoŇõci od wybranej opcji), naleŇľy wprowadzińá kod.
- WprowadzajńÖc kod, akceptujńÖ PaŇĄstwo treŇõńá Regulaminu oraz potwierdzajńÖ zapoznanie sińô z nim.
- Aby kupińá kod proszńô skorzystańá z jednej z poniŇľszych opcji.
Opcja #1
24 zŇā
Wybieram
- dostńôp do tego artykuŇāu
- dostńôp na 7 dni
uzyskany kod musi byńá wprowadzony na stronie artykuŇāu, do kt√≥rego zostaŇā wykupiony
Opcja #2
59 zŇā
Wybieram
- dostńôp do tego i pozostaŇāych ponad 7000 artykuŇā√≥w
- dostńôp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zŇā
Wybieram
- dostńôp do tego i pozostaŇāych ponad 7000 artykuŇā√≥w
- dostńôp na 90 dni
- oszczńôdzasz 28 zŇā
PiŇõmiennictwo
1. Acierno LJ: The History of Cardiology, 1994; The Parthenon Publishing Group. 9. V.: 348.
2. Zipes DP, Camm AJ, Borggrefe M et al.: ACC/AHA/ESC 2006 guidelines for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: a report of the American College of Cardiology/American Heart Association Task Force and the European Society of Cardiology Committee for Practice Guidelines (Writing Committee to Develop Guidelines for Management of Patients With Ventricular Arrhythmias and the Prevention of Sudden Cardiac Death). Circulation 2006; 114: e385-e484.
3. Buxton AE, Calkins H, Callans CJ et al.: ACC/AHA/HRS 2006 key data elements and definitions for electrophysiology studies and procedures: a report of the American College of Cardiology/American Heart Association Task Force on Clinical Data Standards (ACC/AHA/HRS Writing Committee to Develop Data Standards on Electrophysiology). J Am Coll Cardiol 2006; 48: 2360-96.
4. Aliot EM, Stevenson WG, Almendral-Garrote JM et al.: EHRA/HRS Expert Consensus on Catheter Ablation of Ventricular Arrhythmias: developed in a partnership with the European Heart Rhythm Association (EHRA), a Registered Branch of the European Society of Cardiology (ESC), and the Heart Rhythm Society (HRS); in collaboration with the American College of Cardiology (ACC) and the American Heart Association (AHA). Heart Rhythm 2009; 6: 886-933.
5. Moya A, Sutton R, Ammirati F et al.: Guidelines for the diagnosis and management of syncope (version 2009): The Task Force for the Diagnosis and Management of Syncope of the European Society of Cardiology (ESC). Eur Heart J 2009 Aug 27. [Epub ahead of print].
6. Blomström-Lundqvist C, Scheinman MM, Aliot EM et al.: ACC/AHA/ESC guidelines for the management of patients with supraventricular arrhythmias--executive summary: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines and the European Society of Cardiology Committee for Practice Guidelines (Writing Committee to Develop Guidelines for the Management of Patients With Supraventricular Arrhythmias). Circulation 2003; 108: 1871-909.
7. Camm AJ, Kirchhof P, Lip GY et al.: Guidelines for the management of atrial fibrillation: the Task Force for the Management of Atrial Fibrillation of the European Society of Cardiology (ESC). Eur Heart J 2010; 19: 2369-429.
8. Meissner A, Stifoudi I, Weism√ľller P et al.: Sustained high quality of life in a 5-year long term follow-up after successful ablation for supra-ventricular tachycardia. results from a large retrospective patient cohort. Int J Med Sci 2009; 6: 28-36.
9. Lelakowski J, Kuniewicz M, Rydlewska A et al.: Quality of life after RF ablation of reentrant supraventricular tachycardias and ventricular ectopic beats in own observation. Pol Merkur Lekarski 2010; 28: 438-43.
10. Stec SM, Grabczak EM, Bielicki P et al.: Diagnosis and management of premature ventricular complexes-associated chronic cough. Chest 2009; 135: 1535-41.
11. MacińÖg A, Pytkowski M, Kowalska M et al.: Rola badania jakoŇõci Ňľycia u pacjent√≥w z komorowymi zaburzeniami rytmu bez organicznej choroby serca poddawanych zabiegom ablacji przeznaczyniowej. Folia Cardiol 2004; 11: 521-527.
12. Stec S, Zienciuk A, Dudek K et al.: Familial form of atrioventricular nodal reentry tachycardia. EUROPACE 2009; Suplement I: abstract 260.
13. Kulakowski P, Lelonek M, Krynski T et al.: Prospective evaluation of diagnostic work-up in syncope patients: results of the PL-US registry. Europace 2010; 12: 230-9.
14. Stec S, Sikorska A, KryŇĄski T et al.: Double tachycardia. One heart with two arrhythmias. Difficulties in diagnosis and treatment with radiofrequency ablation-case report Pol Merkur Lekarski 2008; 24: 422-5.
15. Wolk R, Stec S, Kulakowski P: Extrasystolic beats affect transmural electrical dispersion during programmed electrical stimulation. Eur J Clin Invest 2001; 31: 293-301.
16. Stec S, Dabrowska M, Zaborska B et al.: Premature ventricular complex-induced chronic cough and cough syncope. Eur Respir J 2007; 30: 391-4
17. Stec S, Szmit S, Grabczak EM et al.: DusznoŇõńá wysiŇākowa i przewlekŇāy kaszel zaleŇľne od idiopatycznych pojedynczych skurcz√≥w komorowych. Kardiologia po Dyplomie 2008; 8.
18. Stec S, Kulakowski P, Tarnowski W et al.: Radiofrequency ablation for premature ventricular complexes-induced dysphagia. Heart Rhythm 20074: S11.
19. Stec S, Tarnowski W, Binda A et al.: Videofluoroscopic modified barium swallow study for premature ventricular complexes-associated dysphagia. Circ Arrhythmia Electrophysiol 1:e1, 2008.
20. Stec S, Tarnowski W, Kalin Ket al.: High-resolution esophageal manometry with ECG monitoring for management of premature ventricular complexes-associated dysphagia. Dysphagia 2010; 25: 66-9.
21. Stec S, Zaborska B, PiluŇõ A et al.: Intermittent claudication caused by frequent premature ventricular complexes: resolution after radiofrequency ablation. Angiology 2009; 60: 378-81.
22. Zaborska B, Stec S, FlasiŇĄska K et al.: Echocardiography and tissue Doppler imaging in assessment of haemodynamics in patients with idiopathic, premature ventricular complexes. Pol Merkur Lekarski 2006; 20: 302-4.
23. Stec S, Walczak F, KuŇāakowski P et al.: Ventricular bigeminy originating from right ventricular outflow tract - treated with RF ablation. Kardiol Pol 2003; 58: 505-10.
24. Cybulski G, Stec S, Zaborska B et al.: Application of ambulatory impedance cardiography for analysis of ventricular extrasystole beats. IFMBE Proceedings 2009; 25: 712-714.
25. Szmit S, Stec S, SzymaŇĄski P et al.: Improvement of cardiopulmonary exercise capacity after radiofrequency ablation in patient with preexcitation during sinus rhythm: a new definition of symptomatic preexcitation? Heart Rhythm 2008; 5: 1323-6.
26. Stec S, Szmit S, Szymanski P et al.: Symptomatic preexcitation during sinus rhythm: new indication for radiofrequency ablation. Europace 2009; Suplement I: abstract 295.
27. Science-based Guidelines for Diagnostics and Therapy issued by the Scientific Medical Societies in Germany. Diagnostik und Therapie von erwachsenen Patienten mit akutem und chronischem Husten. http://www.uni-duesseldorf.de/AWMF/ll/ 020-003l.htm.

