© Borgis - Nowa Stomatologia 3/2010, s. 123-129
*Waldemar Ćwirzeń1, Magdalena Szepietowska1, Marianna Miazek-Wagner2
Mioterapia w leczeniu wad ortodontycznych – zasady stosowania
Myotherapy in orthodontic treatment defects orthodontic – the rules of applying
1Zakład Propedeutyki i Profilaktyki Stomatologicznej Warszawskiego Uniwersytetu Medycznego
Kierownik Zakładu: prof. dr hab. n. med. Leopold Wagner
2Ambulatorium MSZ
Kierownik Ambulatorium MSZ: lek. med. Marek Jędras
Summary
Myotherapy is the first stage of orthodontic treatment. It has aimed at prevention by enhancing factors having positive effect on the body (breast feeding, introducing solid food and chewing) as well as at elimination of malocclusion in early childhood. The effectiveness of prevention from malocclusions depends on good knowledge concerning each stage of growth. Prophylaxis includes already foetal and lasts till late childhood. Elimination of improper functions an extremely important part of prophylaxis. Their intensification takes place particularly in early childhood when dynamic growth occurs. Among these we can list: infantile swallowing, lack of proper chewing function, mouth breathing, sucking dummies, a thumb or lips. Functional disharmonies (improper speech, hypertrophy of adenoids, carries in primary dentition) together with improper dental contacts (deviation of mandibule during opening) fix the malocclusions during further development.
Appropriate exercises of stomatognatic muscles shorten second phase of orthodontic treatment, allow to diminish number of tooth extractions and positively influence the stability of treatment. Orthodontic prophylactic examination may be completed by using simple appliances (buccal screen, Kraus shield, Friel's disc, space maintainers, splint with inclined plane) and selective cutting of dental cusps. Severe malocclusions can be avoided after myotherapy in some part of patients. Myotherapy is indicated in cases of acquired functional malocclusions of class II, III, transversal and vertical disharmonies, while educating the patient how to breathe through the nose and during trainings eliminating infantile swallowing. The exercises make sense only when the positive outcome of functional test is obtained. All the exercises should be performed with the assistance of an adult, in front of the mirror, at the same time, 2-3 times a day, with gradual increase of repetitions. Orthodontic myotherapy improves the evolution and function of oral cavity.

Pierwsze wizyty małego dziecka w gabinecie stomatologicznym, które mają charakter adaptacyjny, mogą być doskonałą okazją do zaobserwowania istniejących nieprawidłowości ortodontycznych lub do zwrócenia uwagi rodzicom na zachowania predysponujące do powstania wad zgryzu. Wady nabyte powstają najczęściej w pierwszych okresach życia dziecka, a najlepsze efekty działań profilaktycznych uzyskuje się w wieku żłobkowym i przedszkolnym. W 6-7 roku życia kończą się możliwości zapobiegania, a około 10. wczesnego leczenia ortodontycznego. Istotne jest więc uświadomienie rodzicom, że nie każde dziecko musi być leczone specjalistycznymi aparatami ortodontycznymi, a ćwiczenia mięśniowe mogą być wystarczającym postępowaniem w przypadku wad nabytych. Ważne jest także wykazanie związku między wadami zgryzu, próchnicą i periodontopatiami (1, 2, 3, 4, 5).
Właściwy sposób odżywiania dziecka jest najważniejszym czynnikiem wpływającym na jego rozwój. W pierwszym roku życia optymalne jest karmienie piersią, gdyż pokarm matki jest najbardziej swoisty, pełnowartościowy, łatwo przyswajany, zawiera potrzebne do budowy tkanek białka, tłuszcze, węglowodany, sole mineralne i witaminy oraz zapewnia odporność immunologiczną. Na podstawie przeprowadzonych badań stwierdzono, że dzieci karmione piersią wykazują większą odporność na próchnicę zębów niż ich rówieśnicy odżywiani produktami sztucznymi (6, 7, 8).
W pierwszych miesiącach życia dziecko powinno zostać przyzwyczajone do dobowego rytmu karmienia i odpoczynku (zaleca się karmienie co 2-3 godziny). Sam akt ssania piersi odbywa się inaczej niż przy karmieniu smoczkiem. Występuje przewaga ruchów przednio-tylnych żuchwy i dochodzi do prawidłowego kształtowania bezzębnych wałów dziąsłowych. Odpowiednie ułożenie głowy dziecka ułatwia wygodne uchwycenie brodawki sutkowej. Utrzymywanie piersi, tak aby nie opierała się o twarz dziecka, uczy oddychania przez nos, zaś akt ssania wpływa stymulująco na wzrost żuchwy. Dbając o prawidłowy rozwój dziecka, należy pamiętać o elementarnych zabiegach higienicznych jamy ustnej, jak masaże wałów dziąsłowych palcem owiniętym gazikiem. Czynność ta powinna być wykonywana od pierwszych dni życia (6, 8, 9).
W przypadku karmienia sztucznego (butelką ze smoczkiem) pokarm powinien być zbliżony do naturalnego poprzez: dobór właściwych mieszanek mlecznych, stosowanie sprężystego smoczka anatomicznego, wymodelowanego w części ustnej i posiadającego kilka małych otworów. Tak jak przy karmieniu naturalnym należy przestrzegać czasu karmienia (15-20 minut), odpowiedniej ukośnej pozycji dziecka, a butelkę trzymać od dołu i nie dotykać twarzy niemowlęcia (6, 7, 9).
Po czwartym miesiącu życia wprowadzamy do diety niemowlęcia nowe produkty o konsystencji półpłynnej. Czynności te uczą nowego sposobu połykania. Niemowlęcy typ połykania powinien zaniknąć do około 36 miesiąca. W przypadku przetrwania niemowlęcego sposobu połykania powstają warunki sprzyjające występowaniu pionowych i poprzecznych wad ortodontycznych, takich jak zgryz otwarty czy krzyżowy. Produkty o konsystencji stałej zmuszają dziecko do nauki gryzienia i żucia (6, 7, 8).
We wczesnym dzieciństwie narząd żucia może być podatny na działanie szkodliwych czynników. Nieleczone odchylenia czynnościowo-morfologiczne z tego okresu sprzyjają pojawieniu się zaburzeń w późnym dzieciństwie (10, 11).
W profilaktyce prawidłowego rozwoju narządu żucia oraz w leczeniu początkowego stadium nabytych wad zgryzu stosuje się różne metody terapeutyczne, tj. ćwiczenia mięśniowe, opiłowywanie guzków zębów, proste aparaty ortodontyczne, np. płytki przedsionkowe, utrzymywacze przestrzeni lub ekstrakcje zębów mlecznych. Na ogół u dzieci we wczesnym okresie rozwojowym pojawiają się wady o małym stopniu nasilenia. Często wynikają one z zaburzonych czynności fizjologicznych, np. dysfunkcji, takich jak: nieprawidłowe układanie niemowlęcia w czasie snu, karmienia, wad postawy, nieprawidłowego toru oddychania, nieprawidłowej wymowy, zaburzonej funkcji połykania, nieprawidłowego (leniwego) żucia, dysfunkcji szczelności warg oraz zaburzeń czynności układu mięśniowego. Ponadto, często mogą występować nieświadomie wykonywane szkodliwe nawyki. Należą do nich: ssanie palca, smoczka, nagryzanie ołówków (czy innych przedmiotów), ssanie i nagryzanie wargi górnej, dolnej, wciskanie przedmiotów między zęby, ssanie, nagryzanie języka i policzków, nawykowe podpierania brody itp. Usuwając przyczynę, możemy doprowadzić do samowyleczenia (samoregulacji) przez naturalne siły ustrojowe (12, 13, 14, 15, 16, 17).
Diagnostyka ortodontyczna u małego dziecka ma na celu podjęcie decyzji czy wystarczą zabiegi profilaktyczne, czy też należy rozpocząć wczesne leczenie. Badaniem oceniamy następujące cechy: ukształtowanie twarzy, wzajemny układ łuków zębowych ze szczególnym uwzględnieniem przebiegu linii pośrodkowej łuku górnego i dolnego w stosunku do płaszczyzny symetrii głowy, sposób zwierania się zębów przednich, wzajemne relacje w bocznych odcinkach łuków, liczbę i rodzaj zębów wyrzniętych, każde przemieszczenie się żuchwy podczas ruchów bocznych oraz zwieranie i rozwierania szczęk, zmianę położenia dolnego łuku zębowego na drodze od położenia spoczynkowego do zwarcia, sposób oddychania, połykania i wymowy. Przeprowadzając, wywiad dowiadujemy się, czy wady narządu żucia występowały u rodziców lub dziadków dziecka. Jeżeli efektem zebranego wywiadu oraz badania pacjenta jest decyzja o podjęciu terapii mięśniowej należy zapoznać rodziców z warunkami jej prawidłowego przeprowadzenia (18, 19, 20, 21).
Mioterapia to zespół ćwiczeń dla mięśni mimicznych i narządu żucia, mający na celu leczenie lub zapobieganie możliwości wystąpienia wad zgryzu (22). Mioterapia reguluje siły odpowiednich grup mięśniowych. Równowaga napięcia i siły antagonistycznych mięśni jest warunkiem prawidłowego kształtu i właściwego położenia żuchwy w stosunku do szczęki. Oprócz zharmonizowania działania określonych grup mięśni może ona wpłynąć na wzmocnienie układu nerwowo-mięśniowego, a nawet na zwiększenie zakresu ruchów w stawach skroniowo-żuchwowych. Stwierdzono, że odpowiednie wykorzystanie sił pochodzących z mięśni może oddziaływać na właściwy wzrost układu stomatognatycznego. Odpowiednia zmiana czynności mięśni ma działanie lecznicze (21).
Ćwiczenia powinny być wykonywane rytmicznie, systematycznie i w tych samych porach dnia. Wyróżniamy ćwiczenia bierne (wykonywane przy pomocy innych osób lub przyrządów – masaż lub zwiększenie napięcia mięśni, właściwe ułożenie głowy w czasie snu, czuwania i karmienia) i czynne – samodzielne napinanie i rozluźnianie grup mięśniowych (izometryczne – ułożenie ust do gwizdania, prowadzone – z użyciem np. ręki, wolne – ćwiczenia Rogersa, cofanie i wysuwanie żuchwy oraz tzw. oporowe –wzmocnienie siły i wytrzymałości mięśni) (23, 24, 25).
Ćwiczenia mięśniowe zalecane są w leczeniu niektórych nabytych wad czynnościowych dotylnych, doprzednich, poprzecznych, pionowych, przy nauce oddychania przez nos, odzwyczajenia dziecka od niemowlęcego (infantylnego) sposobu połykania jako terapia poprzedzająca, wspomagająca lub podtrzymująca leczenie aparatami ortodontycznymi. Proponowane leczenie powinno być poprzedzone wykonaniem testów czynnościowych. Wynik dodatni umożliwia prowadzenie terapii. Ćwiczenia zaleca się wykonywać w wyznaczonych godzinach, 2-3 razy dziennie, początkowo po 4-5 zestawów, zwiększając do 10, następnie 20, w zależności od potrzeby. Wszystkie bloki terapeutyczne powinny być kontrolowane przez opiekunów, wykonywane przed lustrem oraz poddawane samokontroli i ocenie (23, 24, 25).
Ćwiczenia mięśniowe stosowane w zaburzeniach dotylnych
Tyłozgryz częściowy – wywieranie ucisku koniuszkiem języka na wewnętrzną powierzchnię siekaczy dolnych i wyrostek zębodołowy przy rozwartych łukach zębowych.
Tyłozgryz rzekomy – cofanie palcem wskazującym siekaczy górnych wraz z wyrostkiem zębodołowym (ryc. 1).
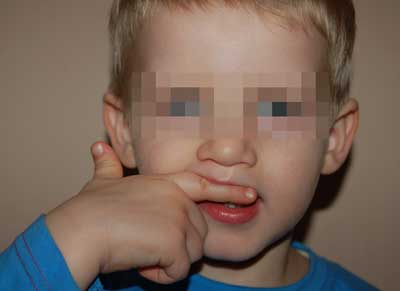
Ryc. 1. Cofanie palcem wskazującym siekaczy górnych.
Tyłozgryz z protruzją – wyprostowany pacjent odchyla głowę do tyłu i wysuwa żuchwę do kontaktu brzegów zębów siecznych dolnych z napiętą wargą górną (3-5 sek.) (ryc. 2).
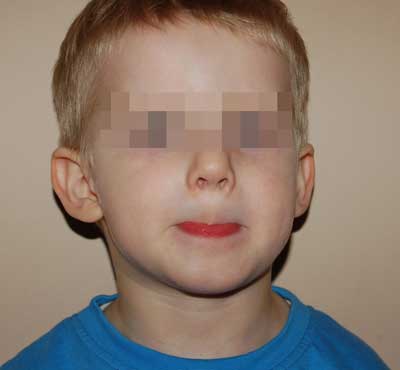
Ryc. 2. Napięcie wargi górnej.
Tyłozgryz całkowity:
Ćwiczenie Rogersa: pozycja na „baczność”, odchylenie głowy i rąk do tyłu z równoczesnym odwróceniem dłoni na zewnątrz, maksymalne wysunięcie żuchwy (faza przedłużona), powrót do pozycji spoczynkowej. Ćwiczenie to należy do trudniejszych i wymaga od dzieci dużej dojrzałości psychicznej i motorycznej. Zaleca się je w wieku szkolnym, 2-3 razy dziennie od 4 do 20 zestawów (ryc. 3).

Ryc. 3. Ćwiczenie wg Rogera.
Modyfikacje ćwiczeń mięśniowych dla młodszych dzieci: wciąganie i nagryzanie na wargę górną przy wychyleniu siekaczy górnych czy dmuchanie na wiatraczek trzymany ponad głową dziecka (ryc. 4).
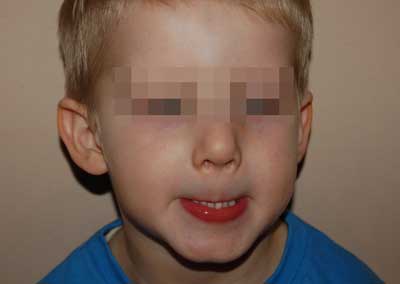
Ryc. 4. Wciąganie i nagryzanie na wargę górną.
Ćwiczenia mięśniowe stosowane w zaburzeniach doprzednich (cofanie żuchwy)
Przed przystąpieniem do leczenia należy pamiętać o konieczności opiłowania guzków zębów wadliwie klinujących.
Przodozgryz całkowity – cofanie żuchwy, którą prowadzi się do zgryzu prostego uciskając na bródkę dłonią lub palcami obu rąk. Łuki zębowe muszą być rozklinowane.
Przodozgryz częściowy – uciskanie palcem wskazującym siekaczy dolnych wraz z wyrostkiem zębodołowym ku tyłowi przy rozwartych łukach zębowych.
Przodozgryz rzekomy – nagryzanie na trzonek szczoteczki do zębów lub łopatki.
W przypadku przodozgryzu rzekomego ćwiczenia te można stosować, jeżeli ząb lub grupa zębów nie jest ustawiona zbyt daleko, ich korzenie są w znacznym stopniu uformowane, w łuku zębowym znajduje się dostateczna ilość miejsca, a zęby przeciwstawne nie są zbyt rozchwiane. Po wykonaniu zalecanych ćwiczeń należy zwrócić uwagę na utrzymanie żuchwy w prawidłowym ustawieniu. W pierwszym okresie leczenia obserwujemy przejściową szparę niedogryzową w odcinkach bocznych (23, 24, 25).
Jeśli przodozgryz dotyczy pojedynczych zębów przedniego odcinka łuku zębowego w okresie wyrastania siekaczy stałych, to wada ta może być również korygowana za pomocą ćwiczeń. Terapia może polegać na nagryzaniu drewnianej szpatułki (łopatki). Dziecko umieszcza łopatkę przy lekko rozwartej żuchwie, opierając ją na podniebiennej powierzchni nieprawidłowo wyrzynającego się zęba, przytrzymuje szpatułkę ręką i umiarkowanie nagryza. Zastosowanie powyższego ćwiczenia wymaga spełnienia następujących warunków: stały siekacz musi mieć uformowany korzeń, a w łuku powinna znaleźć się odpowiednia ilość miejsca. Inne ćwiczenia w przypadku wad poprzednich to: nagryzanie zębami górnymi na wargę dolną, dociskanie zębów górnych do dolnych po uzyskaniu nieznacznego nagryzu siekaczy, przywodzenie żuchwy do kontaktu siekaczy te^te^-te^te^ i ewentualnie układanie końca języka na tylnej części podniebienia, przywodzenie żuchwy do kontaktu z założoną procą bródkową, zastosowanie równi pochyłej czy żucie twardych pokarmów z założoną procą bródkową (23, 24, 25).
Ćwiczenia mięśniowe stosowane w zaburzeniach poprzecznych
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Filipińska-Skąpska R, Proc P, Wochna-Sobańska M: Termin i kolejność wyrzynania zębów mlecznych u dzieci łódzkich. Czas Stomat 2005; 3, LVIII: 182-187. 2. Łysiak-Seichter M, Kaczmarek A: Wpływ ankyloglosji na czynność mowy – przegląd piśmiennictwa. Czas Stomat 2005; 8, LVIII: 589-592. 3. Holland SA et al.: Eruption of the primary dentition in human infants: a prospective descriptive study. Pediatr Dent 2000; 22, 5: 415-421. 4. Śmiech-Słomkowska G, Skiba A: Wyrzynanie zębów stałych u dzieci przedwcześnie urodzonych. Czas Stoma 2001; 10, LIV: 685-687. 5. Biedziak B: Zmiany w morfologii twarzowej części czaszki u pacjentów z oligodoncją. Czas Stomat 2005; 10, LVIII: 752-759. 6. Krauss H et al.: Karmienie naturalne a zdrowie dziecka. Ped Współ 2009; 11, 4: 145-152. 7. Opydo-Szymczak J, Borysewicz-Lewicka M: Opieka stomatologiczna nad kobietą w ciąży w aspekcie profilaktyki próchnicy – na podstawie piśmiennictwa. Czas Stomat 2005; 3: 188-193. 8. Szajewska H: Żywienie niemowląt i dzieci. Medycyna Praktyczna Pediatria 2003; 05:123-128. 9. Hasika J, Gawęcki J: Żywienie człowieka zdrowego i chorego. PWN, Warszawa 2003. 10. Towarek A, Orczykowska M, Wierusz A: Metody uzyskiwania miejsca w łuku zębowym – przegląd piśmiennictwa, przypadki własne. Stomat Współ 2008; 2, III: 18-23. 11. Solow B, Sandham A: Cranio-cervical posture: a factor in the development and function of the dentofacial structures. Euro J of Orthod 2002; 24: 447-456. 12. Motoyosi M et al.: Biomechanical influence on the upper vertebras during mastication, an examination using the finite element method. Ortho Waves 2000; 59: 183-190. 13. Dera K, Bojda A: Co lekarz i pacjent wiedzieć powinni o aparacie stałym. As Stom 2006; 6, 19: 41-45. 14. Śmiech-Słomkowska G: Dynamika wyrzynania się zębów stałych a rozwój fizyczny dzieci sześcioletnich. Czas Stomat 1987; XL, 6: 411-415. 15. Skomro P: Aparat ortodontyczny elasto-aligner w leczeniu niektórych wad zgryzu. Opis przypadków. Nowa Stomat 2002; 3: 131-134. 16. Kurzawski M: Skuteczność aparatu Clarka w leczeniu tyłozgryzu całkowitego z protruzją górnych zębów siecznych. Czas Stomat 2005; 12, LVIII: 911-916. 17. Śmiech-Słomkowska G: Elementy wczesnego rozpoznawania nieprawidłowości zębowych w stomatologicznej praktyce ogólnej. e-Dentico 2004; 3: 36-39. 18. Śmiech-Słomkowska G, Rytlowa: Profilaktyka i wczesne leczenie ortodontyczne – wybrane zagadnienia. PZWL, Warszawa 1999. 19. Kowalska E: Naturalne ustawienie głowy jako czynnik koordynujący rozwój twarzy – krótki przegląd piśmiennictwa. e-Dentico 2007; 3, 15: 18-21. 20. Thomas M et al.: Aparaty czynnościowe. Wyd. Czelej, Lublin 2001. 21. Proffit William R, Fields Henry WJ: Ortodoncja współczesna. Wyd. Czelej, Lublin 2001. 22. Krzywicki J: Słownik terminologii stomatologicznej. PZWL Warszawa 1981. 23. Kondrat-Wodzicka H: Zapobieganie wadom zgryzu i ich leczenie w okresie uzębienia mlecznego [In:] Zarys ortopedii szczękowej/ortodoncji/Masztalerz A. (red.): Wyd. PZWL, Warszawa 1977. 24. Budkiewicz A, Bukowińska-Zawadka A: Rola i udział higienistki stomatologicznej w profilaktyce ortodontycznej. Hig Stomat 1998; 2, 3: 6-7. 25. Karłowska I: Zarys współczesnej ortodoncji. Wyd. PZWL, Warszawa 2009.





