© Borgis - Nowa Pediatria 2/2013, s. 59-63
*Łukasz Szarpak1, Anna Maria Patynowska2, Andrzej Kurowski1, 3, Dariusz Timler4
Znajomość zaawansowanych zabiegów resuscytacyjnych u dzieci wśród lekarzy i ratowników medycznych
The knowledge on pediatric advanced life support in basic health caredoctors and paramedics
1Instytut Ratownictwa Medycznego, Collegium Masoviense – Wyższa Szkoła Nauk o Zdrowiu, Żyrardów
Kierownik Instytutu: prof. dr hab. n. med. Zbigniew Kopański
2Studenckie Koło Naukowe Ratownictwa Medycznego, Collegium Masoviense – Wyższa Szkoła Nauk o Zdrowiu, Żyrardów
Opiekun Koła: mgr Łukasz Szarpak
3Instytut Kardiologii im. Prymasa Tysiąclecia Kardynała Stefana Wyszyńskiego, Warszawa
Kierownik Instytutu: prof. dr hab. n. med. Witold Rużyłło
4Zakład Medycyny Ratunkowej i Katastrof, Uniwersytet Medyczny, Łódź
Kierownik Zakładu: dr hab. n. med. Tomasz Gaszyński
Summary
Introduction. Children cardiopulmonary resuscitation-respiratory different from adult resuscitation. Which is published every five years the European Resuscitation Council standards for dealing with sudden cardiac arrest require medical personnel, including doctors and paramedics – continuous updating of knowledge.
Aim. The aim of this study was to assess the knowledge of primary care physicians and paramedics in advanced life support for children.
Material and methods. A group of 80 primary care physicians. The control group consisted of 100 paramedics. The study used a authoring questionnaire.
Results. Overall, across all subject groups primary care physicians accidents worse. Knowledge of the age limit between the child and adult in the group LPOZ was 37%, in the group. Group of primary care physicians compared with medical rescuers knew very little following issues: energy defibrillation (8 vs 98%), adrenaline (10 vs 99%), the dose of amiodarone (7.5 vs 95%) and a dose of fluids (10 vs 79%).
Conclusions. Primary care physicians in the material had in sufficient knowledge of advanced life support in children. It is advisable to popularize higher in the group of primary care doctors’ knowledge of the patient’s current pediatric resuscitation guidelines.

Wstęp
Resuscytacja krążeniowo-oddechowa stanowi stan wymagający ogromnej wiedzy, jak również pełnego opanowania podczas prowadzonych działań. Lekarze (w tym lekarze podstawowej opieki zdrowotnej) oraz ratownicy medyczni z uwagi na wykonywaną pracę „spotykają się” z osobami znajdującymi się w stanie bezpośredniego zagrożenia życia – w tym także osobami z zatrzymaniem krążenia. Stąd konieczność posiadania przez nich wiedzy z zakresu zaawansowanych zabiegów resuscytacyjnych prowadzonych zarówno wśród osób dorosłych, jak i dzieci (1-4).
Niestety w literaturze fachowej nie spotyka się doniesień zajmujących się problemem resuscytacji krążeniowo-oddechowej dzieci w praktyce podstawowej opieki zdrowotnej oraz ratowników medycznych. W związku z powyższym autorzy uznali za celowe przeprowadzenie badań pozwalających na ocenę poziomu wiedzy lekarzy podstawowej opieki zdrowotnej i ratowników medycznych z zakresu zaawansowanych zabiegów resuscytacyjnych u dzieci.
Cel pracy
Celem pracy była próba oceny znajomości zaawansowanych zabiegów resuscytacyjnych u dzieci wśród lekarzy podstawowej opieki zdrowotnej oraz ratowników medycznych.
Materiał i metody
Badania przeprowadzono wśród lekarzy podstawowej opieki zdrowotnej (LPOZ). Grupę kontrolną stanowili ratownicy medyczni pracujący w ramach systemu państwowego ratownictwa medycznego (RM). Badania przeprowadzono na terenie województw mazowieckiego, łódzkiego oraz zachodniopomorskiego.
Narzędziem badawczym był autorski kwestionariusz ankiety, oceniający wiedzę z zakresu zaawansowanych zabiegów resuscytacyjnych u dzieci. Test został opracowany w oparciu o wytyczne Europejskiej Rady Resuscytacji z 2010 roku. Pytania dotyczyły m.in. granicy wiekowej między dorosłym a dzieckiem, znajomości sekwencji postępowania podczas RKO u dziecka, defibrylacji oraz farmakoterapii w resuscytacji pacjenta pediatrycznego.
Analizę statystyczną materiału badawczego przeprowadzono przy wykorzystaniu pakietu statystycznego STATISTICA 8.0. W ocenie różnic pomiędzy grupami zastosowano test nieparametryczny. Różnice istotne statystycznie pomiędzy grupami wyliczono testem nieparametrycznym dla dwóch prób niezależnych – test Kołmogorowa-Smirnowa. Wyniki uznawano za istotne statystycznie przy p < 0,05.
Wyniki
Kwestionariuszem ankiety objęto 180 osób: 80 lekarzy POZ oraz 100 ratowników medycznych (RM). W przeprowadzonych badaniach dominowały kobiety, stanowiąc 52,(2)% wszystkich respondentów, przy czym w grupie LPOZ stanowiły 70%, w grupie RM – 38%. Najliczniejszą grupę stanowiły osoby w przedziale wiekowym 31-35 lat.
Ankietowanych poproszono o samoocenę w skali 1-5 (przy czym „1” – brak wiedzy, „5” – wiedza profesjonalna) wiedzy z zakresu zaawansowanych zabiegów resuscytacyjnych u dzieci. Średni poziom samooceny w całej grupie badawczej wynosił 3,95 ± 0,73 pkt i był pół punktu wyższy dla grupy LPOZ (Chi2 = 18,04419; p = 0,0000) (ryc. 1).
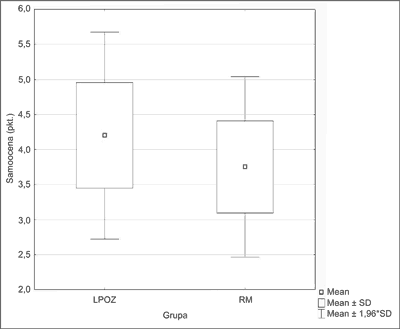
Ryc. 1. Samoocena respondentów w zakresie znajomości zaawansowanych zabiegów resuscytacyjnych u dzieci.
W pytaniu pierwszym poproszono respondentów o wskazanie w oparciu o wytyczne ERC 2010 granicy wiekowej pomiędzy dorosłym. W grupie LPOZ odsetek poprawnych odpowiedzi wynosił 37% i był znacznie niższy aniżeli w grupie RM (94%).
Pytanie 2: „Wskaż moment, w którym udasz się po pomoc podczas prowadzenia RKO dziecka (jesteś przygodnym świadkiem zdarzenia, nie wykonujesz w tym momencie czynności służbowych)”. Wiedzę, iż dopiero po 1 minucie prowadzenia resuscytacji krążeniowo-oddechowej należy udać się po pomoc w przypadku pacjenta pediatrycznego, posiadało 57,(2)% respondentów (LPOZ – 17,5%, RM – 89%). Różnice w udzielanych odpowiedziach w poszczególnych grupach wykazywały istotność statystyczną (p < 0,001).
Pytanie 3: Respondenci mieli za zadanie wskazać moment, w którym należy wykonać 5 oddechów ratowniczych u pacjenta pediatrycznego. Większy odsetek poprawnych odpowiedzi cechował grupę RM (97%) aniżeli grupę LPOZ (44%; p < 0,001).
Pytanie 4: Zgodnie z ogólnie przyjętą regułą obliczania przybliżonej masy ciała na podstawie wieku respondenci mieli wskazać masę ciała 5-letniego dziecka. 45,5% ogółu respondentów wskazało prawidłową masę ciała na podstawie wieku. Odsetek poprawnych odpowiedzi w grupie LPOZ wynosił 25%, zaś w grupie RM – 62% (p < 0,001).
Pytanie 5: W tym pytaniu poproszono respondentów o zdefiniowanie terminu „resuscytacja”. 88,8% grupy badawczej odpowiedziało poprawnie, iż resuscytacja jest to powrót spontanicznego krążenia, oddychania. W grupie LPOZ poprawnie odpowiedziało jedynie 75%, zaś w grupie RM wszystkie osoby wskazały prawidłowe znaczenie terminu „resuscytacja” (p < 0,005).
Pytanie 6: Dotyczyło ono wskazania prawidłowej dawki energii defibrylacji podczas resuscytacji krążeniowo- -oddechowej dziecka. 58,(3)% ankietowanych posiadało wiedzę, iż dawka tej energii powinna wynosić 4 J/kg, przy czym w grupie RM odpowiedzi poprawnych udzieliło podobnie jak w przypadku powyższego pytania 98%, zaś w grupie LPOZ jedynie 8% osób (p < 0,001).
Pytanie 7: Znajomość głębokości ucisku klatki piersiowej u dziecka w grupie LPOZ posiadało 20% osób, w grupie RM – 96% (p < 0,001).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Cu J, Phan P, O’Leary FM: Knowledge and attitude towards paediatric cardiopulmonary resuscitation among the carers of patients attending the Emergency Department of the Children’s Hospital at Westmead. Emerg Med Australas 2009; 21(5): 401-406. 2. Bertoglio VM, Azzolin K, de Souza EN, Rabelo ER: Training in cardiopulmonary resuscitation: impact on the theoretical knowledge of nurses. Rev Gaucha Enferm 2008; 29(3): 454-460. 3. Kyriakou F, Iacovidou N, Garofalakis I et al.: Residents’ resuscitation training and theoretical knowledge in a Greek General Hospital. Eur J Emerg Med 2010; 5: 56-60. 4. Szarpak Ł, Madziała M, Amsolik M, Timler D: Wiedza personelu ratownictwa medycznego z zakresu zaawansowanych zabiegów resuscytacyjnych u dzieci. Pediatria Polska 2012; 87(6): 564-568. 5. Ustawa z dnia 8 września 2006 r. o Państwowym Ratownictwie Medycznym. 6. Galinski M, Loubardi N, Duchossoy MC, Chauvin M: In-hospital cardiac arrest resuscitation: medical and paramedical theory skill assessment in an university hospital. Ann Fr Anesth Reanim 2003; 22(3): 179-182. 7. Grześkowiak M, Bartkowska-Śniatkowska A, Rosada-Kurasińska J, Puklińska K: A survey of basic resuscitation knowledge among medical personnel of a paediatric hospital. Anestezjol Intens Ter 2009; 41(3): 155-158. 8. Kleinman ME, Chameides L, Schexnayder SM et al.: Part 14: pediatric advanced life support: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation 2010; 122 (suppl. 3): 876-908. 9. Jevdjić J, Surbatović M, Stanković N et al.: Major changes in the European Resuscitation Council Guidelines for Cardiopulmonary Resuscitation 2010 in the field of adult basic and advanced life support. Vojnosanit Pregl 2012; 69(3): 265-269. 10. Link MS, Atkins DL, Passman RS et al.: Part 6: electrical therapies: automated external defibrillators, defibrillation, cardioversion, and pacing: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation 2010; 122 (suppl. 3): 706-719. 11. Sandroni C, Nolan J: ERC 2010 guidelines for adult and pediatric resuscitation: summary of major changes. Minerva Anestesiol 2011; 77(2): 220-226. 12. Rakić D, Polić S, Luetić L et al.: 100 000 lives can be saved per year in Europe – the new ERC guidelines on resuscitation 2010. Lijec Vjesn 2011; 133(5-6): 209-210. 13. Goddet NS, Lode N, Descatha A et al.: National evaluation of knowledge and practice of cardiopulmonary resuscitation of children and infants in the field. Ann Fr Anesth Reanim 2009; 28(11): 943-948. 14. Wenzel V, Russo SG, Arntz HR et al.: Comments on the 2010 guidelines on cardiopulmonary resuscitation of the European Resuscitation Council. Anaesthesist 2010; 59(12): 1105-1123. 15. Zhang YZ, Gao W: Interpretation of new guidelines for adult cardiopulmonary resuscitation. Zhonghua Nei Ke Za Zhi 2011; 50(8): 628-629. 16. Heitmiller ES, Nelson KL, Hunt EA et al.: A survey of anesthesiologists’ knowledge of American Heart Association Pediatric Advanced Life Support Resuscitation Guidelines. Resuscitation 2008; 79(3): 499-505.

