© Borgis - Postępy Nauk Medycznych 7/2013, s. 457-460
*Adrianna Skrajna, Aleksandra Zielińska, Małgorzata Kania, Krzysztof Cendrowski, Włodzimierz Sawicki
Ocena skuteczności badania cytologicznego w wykrywaniu stanów przednowotworowych i nowotworów szyjki macicy
Assessment of the efficiency of cervical cytology in detection of cervical premalignant conditions and cervical carcinoma
Katedra i Klinika Położnictwa, Chorób Kobiecych i Ginekologii Onkologicznej, II Wydział Lekarski, Warszawski Uniwersytet Medyczny
Kierownik Kliniki: prof. dr hab. med. Włodzimierz Sawicki
Streszczenie
Wstęp. Rak szyjki macicy jest jednym z najczęściej stwierdzanych nowotworów złośliwych u kobiet. Najczęstszą postacią tego nowotworu jest rak płaskonabłonkowy. Jego rozwój poprzedzony jest stanami przednowotworowymi, do których zalicza się śródnabłonkową neoplazję małego, średniego i dużego stopnia. Ich detekcja możliwa jest przy użyciu panelu diagnostycznego, którego pierwszym ogniwem jest badanie cytologiczne oceniane wg systemu Bethesda z modyfikacją z 2001 roku.
Cel pracy. Celem pracy była ocena skuteczności badania cytologicznego w wykrywaniu stanów przednowotworowych i nowotworowych szyjki macicy.
Materiał i metody. Badaniu poddano 91 pacjentek z nieprawidłowym wynikiem badania cytologicznego hospitalizowanych w 2011 roku w Oddziale Ginekologii Katedry i Kliniki Położnictwa, Chorób Kobiecych i Ginekologii Onkologicznej II Wydziału Lekarskiego Warszawskiego Uniwersytetu Medycznego. Wszystkim pacjentkom wykonano zabieg diagnostycznego wyłyżeczkowania kanału szyjki i jamy macicy oraz pobrania wycinków z tarczy części pochwowej szyjki macicy pod kontrolą kolposkopii.
Wyniki. Spośród badanych pacjentek u 42 (46,16%) uzyskano nieprawidłowy wynik badania histopatologicznego. CIN 1 stwierdzono u 57,14% kobiet, CIN 2 u 28,57%, CIN 3 u 4,76%, a raka szyjki macicy u 9,5% kobiet. Zgodność badania cytologicznego z otrzymanym wynikiem histologicznym u pacjentek z LSIL – 34,61% pacjentek, natomiast u kobiet z rozpoznaniem cytologicznym HSIL – 35,12% pacjentek.
Wnioski. 1. Uzyskana zgodność wyników cytologicznych i histologicznych jest niższa w porównaniu do opisywanej przez innych autorów. 2. Rozpoznania HSIL niepotwierdzone w badaniu histologicznym wymagają dalszej diagnostyki. 3. Celem poprawy skuteczności badania cytologicznego w detekcji stanów przednowotworowych oraz raka szyjki macicy we wczesnym stopniu klinicznego zaawansowania wskazane jest ujednolicenie ośrodków oceniających rozmazy cytologiczne.
Summary
Introduction. Uterine cervical cancer is one of the most common malignancies diagnosed in women. The most common form of the cervical cancer is the squamous cell carcinoma. Its development is often preceded by premalignant changes which include cervical intraepithelial neoplasia grade I, II or III also called, respectively, mild, moderate or severe dysplasia. Detection of these precancerous lesions is possible with the use of diagnostic tests, of which the first exam performed is a cervical cytological smear assessed and classified according to the Bethesda System, last modifed in 2001.
Aim. The aim of the study was to assess the efficiency of cervical cytology in detection of cervical premalignant conditions and cervical carcinoma.
Material and methods. We assessed 91 patients with an abnormal cervical cytology exam, who were hospitalised in the Gynaecology Department of the Chair and Department of Obstetrics, Gynecology and Oncology II Faculty of Medicine, Medical University of Warsaw. All women underwent a procedure of diagnostic fractional dilation and curettage and ectocervical biopsy under colposcopic control.
Results. Among all the examined patients, abnormalities in the histologic exam were revealed in 42 (46.16%) cases. CIN 1 was discovered in 57.14% of women, CIN 2 in 28.57%, CIN 3 in 4.76% and cervical cancer in 9.5% of women. Correlation between cytologic and histologic exam in patients who presented withan initial diagnosis of LSIL was 34.61%, in patients with a cytologic result of HSIL – 35.12%.
Conclusions. 1. Correlation between cytologic and histologic exams is lower than that described by other authors. 2. The diagnosis of HSIL not confirmed in the histologic specimen requires further diagnostic investigation. 3. To improve the efficiency of cervical cytology exam in detection of cervical premalignant lesions and cervical carcinoma in an early stage, a unification of the centers assesing the cervical cytology smears is recommended.

Wstęp
Rak szyjki macicy jest jednym z najczęściej stwierdzanych nowotworów złośliwych u kobiet. Pod względem statystyk dotyczących zachorowalności i umieralności na tę chorobę Polska zajmuje jedno z czołowych miejsc wśród krajów Unii Europejskiej. W 2007 roku w naszym kraju na raka szyjki macicy zachorowało 3431 kobiet, a zmarło 1907 (1). Współczynniki zachorowalności i umieralności w 2008 roku wynosiły odpowiednio 11,2 i 5,3 na 100 000 kobiet (2). Najczęstszą postacią nowotworu szyjki macicy jest rak płaskonabłonkowy, jednakże w ostatnich latach zwiększa się częstość występowania raka gruczołowego. Rozwój nowotworu z nabłonka wielowarstwowego płaskiego poprzedzony jest w większości przypadków stanami przednowotworowymi, którymi w szyjce macicy są śródnabłonkowe neoplazje (ang. cervical intaraepithelial neoplasia – CIN). W zależności od stopnia nasilenia zmian dzielimy je na małego (CIN 1), średniego (CIN 2) lub dużego stopnia (CIN 3). Dysplazja małego stopnia może być wykładnikiem infekcji wirusem brodawczaka ludzkiego i w obecnie stosowanych klasyfikacjach nie jest zaliczana do stanów przednowotworowych (3). Z wieloletnich obserwacji wynika, iż ryzyko progresji CIN 1 do CIN 3 w ciągu 12 miesięcy wynosi 1% (4). Do stanów przednowotworowych wywodzących się z nabłonka gruczołowego zalicza się śródnabłonkową gruczołową neoplazję, wśród której wyróżnia się zmiany o niskim i wysokim stopniu (5).
Wczesne postaci zaawansowania klinicznego raka szyjki macicy, a także stany przednowotworowe poprzedzające jego rozwój nie dają żadnych objawów klinicznych. Ich detekcja jest możliwa przy użyciu panelu diagnostycznego, którego pierwszym ogniwem jest badanie cytologiczne oceniane wg systemu Bethesda z modyfikacją z 2001 roku. Do nieprawidłowości wywodzących się z komórek nabłonka wielowarstwowego płaskiego wymagających dalszej diagnostyki zalicza się:
1. atypowe komórki nabłonkowe (ASC): trudne do jednoznacznej oceny ASCUS oraz zmiany, wśród których nie można wykluczyć dysplazji dużego stopnia – ASCH,
2. zmiany śródnabłonkowe małego stopnia mogące mieć związek z zakażeniem wirusem HPV – LSIL,
3. zmiany śródnabłonkowe dużego stopnia oraz rak przedinwazyjny – HSIL,
4. rak płaskonabłonkowy naciekający.
Natomiast atypowe zmiany wywodzące się z komórek gruczołowych podzielone zostały na:
1. nieprawidłowe komórki gruczołowe (AGC), wśród których wyróżnia się patologie trudne do jednoznacznej oceny – AGUS,
2. gruczolakoraka (prawdopodobnie pochodzenia szyjkowego, prawdopodobnie wywodzącego się z trzonu macicy oraz niezwiązanego z macicą).
W Polsce od 2005 roku Ministerstwo Zdrowia wraz z Narodowym Funduszem Zdrowia i Polskim Towarzystwem Ginekologicznym opracowało populacyjny program profilaktyki i wczesnego wykrywania raka szyjki macicy, który rozpoczęto realizować w 2006 roku. Dotyczy on pacjentek pomiędzy 25 a 59 r.ż. i przewiduje wykonywanie badań cytologicznych z częstotliwością jeden raz na 3 lata (6).
cel pracy
Celem pracy była ocena skuteczności badania cytologicznego w wykrywaniu stanów przednowotworowych i nowotworowych szyjki macicy.
Materiał i metody
Analizie poddano wyniki badań cytologicznych i histologicznych 91 pacjentek hospitalizowanych od 1 stycznia do 31 grudnia 2011 roku z powodu dysplazji cytologicznej w Katedrze i Klinice Położnictwa, Chorób Kobiecych i Ginekologii Onkologicznej II Wydziału Lekarskiego Warszawskiego Uniwersytetu Medycznego. Średni wiek diagnozowanych kobiet wynosił 42,2 lat (18-81 r.ż.). Nieródki stanowiły 24,17% (22 pacjentki), wieloródki 75,83% (po jednym porodzie – 31 pacjentek, po dwóch – 29, liczne wieloródki – 9 kobiet). W okresie menopauzy było 16 pacjentek (17,58%). Pozostałe kobiety miesiączkowały regularnie. Najczęstszym wskazaniem do dalszej diagnostyki było rozpoznanie dysplazji cytologicznej dużego stopnia – HSIL (37 pacjentek – 40,65%), następnie LSIL (26 kobiet – 28,57%), ASCUS (14 – 15,38%), ASCH (7 – 7,69%), AGUS i AGC (po 3 pacjentki) oraz u jednej pacjentki bezpośrednio w badaniu cytologicznym wystąpiło podejrzenie raka szyjki macicy (ryc. 1). Wszystkie pacjentki miały wykonany zabieg diagnostycznego wyłyżeczkowania kanału szyjki macicy oraz wyłyżeczkowanie i/lub biopsję z jamy macicy. Wycinki z tarczy części pochwowej szyjki macicy pobierano pod kontrolą kolposkopii. Badania te wykonywano przy pomocy kolposkopu optycznego PZO. Otrzymany materiał był następnie oceniany w Zakładzie Patomorfologii Mazowieckiego Szpitala Wojewódzkiego w Warszawie.
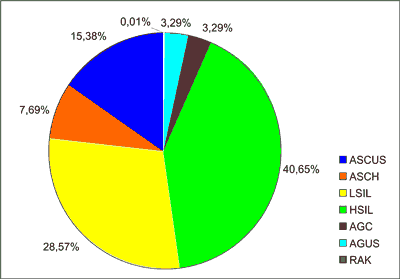
Ryc. 1. Rozpoznania cytologiczne w badanym materiale.
Wyniki
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Raport na podstawie danych Centrum Onkologii, Instytut im. M. Skłodowskiej-Curie, Warszawa, http.://epid.coi.waw.pl/krn/ [dostęp z dnia 20.07.2012 r.].
2. Wojciechowska U, Didkowska J, Zatoński W: Nowotwory złośliwe w Polsce w 2008 roku. Centrum Onkologii, Instytut im. M. Skłodowskiej-Curie, Warszawa 2010.
3. Andersson S, Rylander E, Larsson B et al.: The role of human papillomavirus in cervical adenocarcinoma carcinogenesis. Eur J Cancer 2001; 37: 246-250.
4. Spaczyński M, Nowak-Markwitz E, Basta A et al.: Polish Gynecology Society Guidelines for human papillomavirus (HPV) vaccine use to present cervical cancer. Ginekol Pol 2007; 78: 185-190.
5. McCluggage WG: Endocervical glandular lesions: controversial aspects and ancillary techniques. J Clin Pathol 2003; 56: 164.
6. Spaczyński M, Karowicz-Bilińska A, Rokita W et al.: Attendance rate in the Polish Cervical Cancer Screening Program in the years 2007-2009. Ginekol Pol 2010; 81(09): 655-663.
7. Ibrahim SN, Krigman HR, Coogan AC, Wax TD: Prospective correlation of cervicovaginal cytologic and histologic specimens. Am J Clin Pathol 1996 Sep; 106(3): 319-324.
8. Tritz DM, Weeks JA, Spires SE et al.: Etiologies for non-correlating cervical cytologies and biopsies. Am J Clin Pathol 1995 May; 103(5): 594-597.
9. Izadi-Mood N, Sarmadi S, Sanii S: Quality control in cervicovaginal cytology by cytohistological correlation. Cytopathology 2011 Sep 19. doi: 10.1111/j.1365-2303.2011.00926.x. [Epub ahead of print].
10. Joste NE, Crum CP, Cibas ES: Cytologic/histologic correlation for quality control in cervicovaginal cytology. Am J Clin Pathol 1995 Jan; 103(1): 32-34.
11. Khuakoonratt N, Tangjitgamol S, Manusirivithaya S et al.: Prevalence of high grade squamous intraepithelial lesion (HSIL) and invasive cervical cancer in patients with low grade squamous intraepithelial lesion (LSIL) at cervical pap smear. Asian Pac J Cancer Prev 2008 Apr-Jun; 9(2): 253-257.
12. Kulig B, Łukaszek S, Brucka A et al.: Comparative analysis of abnormal Pap smear and the results of histopathological examination of specimens from the cervix of the Programme in-depth Diagnosis Cervical Cancer conducted at the of Operational Gynecology Department ICZMP in Lodz. Ginekol Pol 2010; 81(11): 828-833.

