© Borgis - Nowa Stomatologia 1/2014, s. 46-52
*Marta Hryncewicz, Karolina Tropak
Ubytki niepróchnicowego pochodzenia – abfrakcja, abrazja, atrycja, erozja. Przegląd piśmiennictwa
Non-carious lesions – abfraction, abrasion, attrition, erosion. Review of literature
Zakład Stomatologii Zachowawczej i Dziecięcej, Uniwersytet Medyczny im. Piastów Śląslkich, Wrocław
Kierownik Zakładu: prof. dr hab. Urszula Kaczmarek
Opiekun pracy: lek. dent. Maciej Dobrzyński
Summary
The paper discusses the types of non-carious lesions- abfraction, abrasion, attrition, erosion. The paper also includes causes, location and complications becouse of lack of proper treatment. To describe actual knowlage of non-carious lesions on the basis of literature. Different patology are observed about one tooth. Diagnosis and treatment is more difficult, because of complicity of mechanical and chemical factors. Before restorative treatment, cause identification and elimination of etiological factor is required.

Wstęp
Najczęstszą chorobą zębów jest próchnica, ale również stosunkowo często stwierdza się ubytki niepróchnicowego pochodzenia. Występują one w każdym wieku, a ich etiologia jest złożona. Powstają wskutek działania czynników fizycznych, chemicznych, jak również narastającego stresu, który jest przyczyną parafunkcji zgryzowych, czyli bruksizmu. Ubytki niepróchnicowego pochodzenia pogarszają estetykę uzębienia i mogą prowadzić do rozwoju nadwrażliwości zęba, a nieleczone być przyczyną chorób miazgi i ich konsekwencji oraz złamań korony zęba (1).
Diagnostyka różnicowa ubytków niepróchnicowego pochodzenia ustalająca przyczynę ich powstawania wpływa istotnie na wybór właściwej metody leczenia.
Przegląd piśmiennictwa
Do zmian niepróchnicowego pochodzenia zalicza się:
– abfrakcję,
– abrazję,
– atrycję,
– erozję.
Abfrakcja powstaje na skutek zginania korony zęba pod wpływem obciążeń zgryzowych działających ekscentrycznie do długiej osi zęba. Połączenia między kryształami hydroksyapatytu ulegają rozerwaniu, co prowadzi w następstwie do ubytku szkliwa i leżącej pod nim zębiny w okolicy szyjki (2). W wyniku tego uwidaczniają się ubytki o ostrym kącie, gładkiej, twardej i błyszczącej powierzchni. Powstają prawie wyłącznie na powierzchniach przedsionkowych, osiągając zróżnicowaną głębokość w zębinie (3). Często występują w tylnych zębach, ale mogą również występować w którymmkolwiek innym zębie (ryc. 1-7).
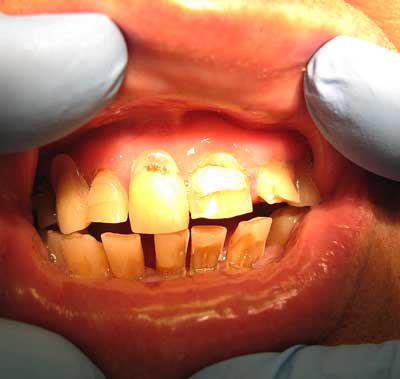
Ryc. 1. Pacjent W.K., lat 50, w zębach 31, 32, 41 ubytki abfrakcyjne.
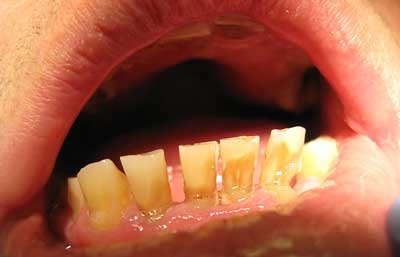
Ryc. 2. Pacjent P.P., lat 54, w zębach 44, 45 ubytki o typie atrycji.

Ryc. 3. Pacjent P.P., lat 54, w zębie 43 ubytek abrazyjny, w zębie 46 ubytek o typie erozji.
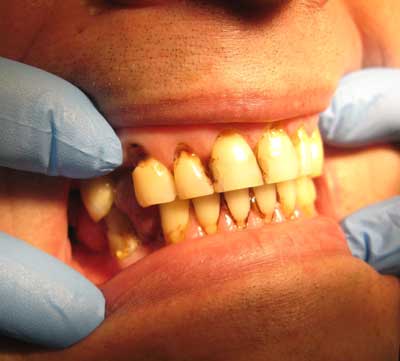
Ryc. 4. Pacjent W.K., lat 50, w zębach 31, 32, 41 ubytki abfrakcyjne.
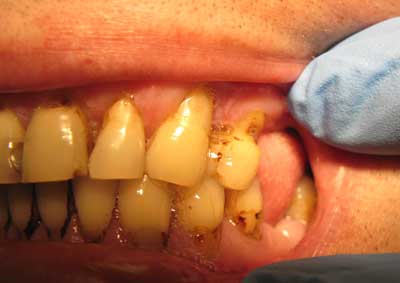
Ryc. 5. Pacjent T.D., lat 43, w zębach 12, 13, 21, 24 ubytki abfrakcyjne.

Ryc. 6. Pacjent T.D., lat 43, w zębie 13 ubytek abfrakcyjny.

Ryc. 7. Pacjent T.D., lat 43, w zębie 24 ubytek abfrakcyjny.
Do czynników predysponujących do powstania abfrakcji należą:
– braki zębowe nieuzupełnione protetycznie,
– wady zgryzu (głównie stłoczenia, rotacje, inklinacje zębów),
– konsekwencje periodontopatii – migracje i utrata zębów.
Wymienione wyżej grupy zaburzeń mogą powodować powstawanie naprężeń wewnętrznych w obrębie szyjki zęba. Siły boczne i skośne spotykane w nieprawidłowym zwarciu, brakach zębowych, zgryzie urazowym czy u pacjentów z bruksizmem sprzyjają ubytkom abfrakcyjnym (2). W prawidłowych warunkach siły żucia biegną równolegle do długiej osi zęba, wywołując przy tym tylko minimalne odkształcenia kryształów hydroksyapatytu. W warunkach nieprawidłowych, gdy pod wpływem stresu zębowego wzrasta napięcie mięśniowe i pojawiają się zaburzenia zgryzowe, powstają siły boczne, czego konsekwencją jest zgięcie zęba (ang. tooth flexure) (1).
Konsekwencją ubytków abfrakcyjnych są:
– nadwrażliwośc przyszyjkowa,
– pogorszenie estetyki,
– powikłania w postaci procesów zapalnych w miazdze,
– podatność na złamania korony (1).
Abrazja jest wynikiem ścierania zębów przez twarde przedmioty i/lub materiały ścierne. Biorąc pod uwagę etiologię, wyróżnia się :
– abrazję spowodowaną nieprawidłowym szczotkowaniem. Powstaje ona głównie w wyniku poziomej techniki szczotkowania w połączeniu z działaniem silnie abrazyjnych środków do higieny jamy ustnej oraz przy użycieu twardej szczoteczki. Ten rodzaj abrazji obejmuje najczęściej okolice przyszyjkowe powierzchni wargowych zębów siecznych i kłów. Dość często występuje także w okolicy przyszyjkowej powierzchni policzkowych zębów przedtrzonowych dolnych, najprawdopodobniej wskutek ich dojęzykowego pochylenia. Najrzadziej występuje w zębach trzonowych (4, 5). U osób praworęcznych lokalizuje się przeważnie po stronie lewej, a u leworęcznych – po stronie prawej:
– abrazję w miejscu oddziaływania klamry protetycznej na twarde tkanki zęba,
– abrazję związaną z wykonywanym zawodem, która występuje u muzyków grających na instrumentach dętych, krawców (odgryzanie nitek),
– abrazję u palaczy fajek i wówczas jest umiejscowiona na brzegach siecznych w siekaczach bocznych i kłach w szczęce i żuchwie,
– abrazję rytualną będąca wynikiem zwyczaju kulturowego wśród plemion afrykańskich, polegającą na nadawaniu zębom kształtu stożkowego za pomocą narzędzi kamiennych.
Płaszczyzny ubytku abrazyjnego ustawione są do siebie pod ostrym kątem, a powierzchnie ubytku są twarde, gładkie i lśniące. Jedna z płaszczyzn, bliżej brzegu siecznego, jest niemal prostopadła do długiej osi zęba, a płaszczyzna skierowana w stronę korzenia jest bardziej skośna (ryc. 8). Ubytki te mogą nasilać się z wiekiem wskutek recesji przyzębia (5). Utrata szkliwa i zębiny w obszarze szyjki może być spowodowana nadmierną siłą stosowaną podczas szczotkowania zębów zbyt twardą szczoteczką, a erozyjne działanie kwasów z pożywienia potęguje powstawanie ubytków.

Ryc. 8. Pacjent A.W., lat 52, w zębach 31, 41, 42, 43 ubytki abfrakcyjne.
Opinie są rozbieżne w kwestii dominującego działania pasty lub szczoteczki w powstawaniu abrazji. Z badań Joiner i wsp. (6) wynika, iż właściwości abrazyjne past mają niewielki wpływ na powstawanie ubytków niepróchnicowego pochodzenia. Powstające pod wpływem pasty starcie zębów o wartości kilku mikronów nie jest istotne klinicznie (6). Natomiast według Litonjua i wsp. pasta w większym stopniu jest odpowiedzialna za powstawanie abrazji niż szczoteczka pełniąca jedynie rolę przenośnika pasty na zęby (7).
Pasty do zębów charakteryzują wskaźniki ścieralności szkliwa i zębiny. RDA (Radioactive Dentin Abrasion) jest wskaźnikiem ścieralności zębiny. Najmniejszy wskaźnik posiadają pasty do zębów wrażliwych, natomiast wysoki mają pasty wybielające RDA = 100. Wg ISO wskaźnik RDA nie powinien przekraczać 250. Wśród składników ściernych najwyższym RDA charakteryzuje się tlenek glinu (8). REA (Radioactive Enamel Abrasion) określa wskaźnik ścieralności szkliwa. Dla past do codziennego użytku wskaźnik ten wynosi zwykle 2-3 i nie powinien przekraczać 5 (np. pasta Sensodyne ma REA 3,23) (8).
Atrycja to stopniowe starcie twardych tkanek zębów w wyniku ich wzajemnego kontaktu. Wyróżniamy postać fizjologiczną i patologiczną.
Postać fizjologiczna dotyczy zębów mlecznych oraz postępującej z wiekiem utraty twardych tkanek zębów w wyniku żucia. Atrycja fizjologiczna zlokalizowana jest w miejscach prawidłowego kontaktu zębów szczęki i żuchwy. W odcinku bocznym szczęki starciu ulegają guzki podniebienne zębów trzonowych i przedtrzonowych, natomiast w żuchwie guzki policzkowe tych zębów. W odcinku przednim starciu fizjologicznemu ulega powierzchnia podniebienna siekaczy, w żuchwie powierzchnia wargowa (7). Rocznie w zębach stałych tracimy w wyniku fizjologicznej atrycji blisko 20-30 ?m szkliwa. Zwykle nie wymaga interwencji stomatologicznej (9).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Prymas A, Napiontek-Kubanek H, Stopa J: Występowanie ubytków niepróchnicowego pochodzenia a zaburzenia czynnościowe w jamie ustnej. Dental Forum 2010; 1(38). 2. Kierklo A, Tribiłło R, Walendziuk A: Powstawanie abfrakcji w świetle analizy numerycznej stanu naprężeń okolicy szyjki zęba. Czas Stomat 2005; 9(58). 3. Łysiak-Seichter M: Wieloczynnikowa etiologia powstawania ubytków przyszyjkowych niepróchnicowego pochodzenia ze szczególnym uwzględnieniem abfrakcji. Czas Stomatol 2006; 12(59): 843-848. 4. Díaz ROE, Estrada EBE, Franco G et al.: Lesiones no cariosas: atrción, erosión, abrasión, abfracción, bruxismo. Oral Año 2011; 12(38): 742-744. 5. Barwińska-Płużyńska J, Kochańska B: Ocena występowania ubytków niepróchnicowego pochodzenia u osób w wieku 55-81 lat- badania wstępne. Czas Stomatol 2007; 6(60), 357-366. 6. Joiner A, Pickles MJ, Tanner CJ et al.: An in situ model to study the toothpaste abrasion of enamel. J Clin Periodontol 2004; 31: 434-438. 7. Litonjua LA, Andreana S, Bush PJ et al.: Wedged cervical lesions produced by toothbrushing. Am J Dent 2004; 17: 237-240. 8. TPS 3/2005 – dane udostępnione przez GlaxoSmithKline: Ścieralność past do zębów. 9. Rosak P, Kasperski J: Leczenie pacjenta z artycją zębów. Opis przypadku. Protet Stomatol 2006; 5: 374-376. 10. Tomasik M, Lipski M: Badanie częstości występowania i przyczyn powstawania niepróchnicowych ubytków przyszyjkowych powikłanych obnażeniem miazgi. Roczniki pomorskiej akademii medycznej w Szczecinie 2009; 55, 1: 70-78. 11. Lussi A: Dental erosion: from diagnosis to therapy. London 2006. 12. Kaczmarek U, Sołtan E: Występowanie erozji zębów pochodzenia egzogennego i endogennego. Czas Stomatol 2008; 10(61): 669-678. 13. Prymas A, Napiontek-Kubanek H: Występowanie ubytków niepróchnicowego pochodzenia wśród studentów stomatologii AM w Poznaniu. Dental Forum 2005; 2(33). 14. Kaczmarek U, Waśko-Czopnik D, Kowalczyk-Zając M, Paradowski L: Wpływ choroby refluksowej przełyku na wybrane składniki śliny i występowanie erozji zębowych. Gastroenterologia Polska 2004; t. 11: 109-114. 15. Eccles JD: Dental erosion of nonindustrial origin. A clinical survey and classification. J Prosthet Dent 1979; 42: 649-653. 16. Lussi A: Dental erosion clinical diagnosis and case history taking. Eur J Oral Sci 1996; 104: 191-198. 17. Kaczmarek U, Sołtan E: Ocena erozji zębów pochodzenia endogennego i egzogennego za pomocą wskaźnika BEWE. Dent Med Probl 2011; 1(48): 23-29. 18. Koeck B, Maślanka T (red. wyd. pol.): Zaburzenia czynnościowe narządu żucia. Urban&Partner, Wrocław 1997, wyd.1: 17-239.









