© Borgis - Nowa Stomatologia 3/2014, s. 142-146
Regina Antoniv1, *Weronika Lipska1, Barbara Kęsek1, Marcin Lipski2, Dagmara Gałecka-Wanatowicz1, Maria Chomyszyn-Gajewska1
Afty nawracające – przegląd piśmiennictwa
Recurrent aphthous ulceration – review of literature
1Katedra i Zakład Periodontologii i Klinicznej Patologii Jamy Ustnej, Uniwersytet Jagielloński, Collegium Medicum, Kraków
Kierownik Katedry: prof. dr hab. n. med. Maria Chomyszyn-Gajewska
2Katedra Anatomii, Uniwersytet Jagielloński, Collegium Medicum, Kraków
Kierownik Katedry: prof. dr hab. n. med. Jerzy Walocha
Summary
Recurrent Aphthous Stomatitis (RAS) is a non-infectious disease of the mucous membrane in the oral cavity characterized by painful ulcers which recur in cycles. Oral ulcers may vary according to their number and size depending on the clinical presentation and can be classified into three categories: small Mikulicz's aphthous ulcers, big Sutton's aphthous ulcers, and herpes-like aphthous ulcers. Some authors distinguish additional forms of RAS: those constituting Behcet Syndrome, and PFAPA Syndrome. The lesions to the mucous membrane appear in healthy patients as well as in patients suffering from systemic diseases.
Since the etiology of RAS remains unknown there are no effective methods of its prevention or treatment. Recent research shows, however, that disorders in immunological response are present in patients with RAS. Due to pain associated with the condition aphthous stomatitis constitutes a serious therapeutic problem, especially in patients prone to frequent recurrence of the disease. The treatment of patients depends on the severity and type of RAS and cannot be restricted only to its symptoms but also an underlying systemic disease has to be taken into consideration. According to data a universal approach to RAS does not exist, which results from its complex, multifarious etiopathogenesis.
The article presents state-of the-art findings concerning the definition, classification, etiology, epidemiology, and methods of diagnosis and treatment of Recurrent Aphthous Stomatitis.

Wstęp
Afty są to nadżerki lub owrzodzenia błony śluzowej, pojedyncze lub mnogie, kształtu okrągłego lub owalnego, pokryte włóknikowym nalotem, otoczone rąbkiem zapalnym. Najczęstszym umiejscowieniem jest nierogowaciejąca błona śluzowa warg i policzków, dolna powierzchnia języka, podniebienie miękkie i łuki podniebienne oraz dno jamy ustnej. Pojawienie się wykwitów o typie aft na błonie śluzowej poprzedza wystąpienie objawów prodromalnych odczuwanych przez pacjentów jako mrowienie i pieczenie. Objawy te występują od 24 do 48 godzin przed pojawieniem się wykwitu aftowego w postaci czerwonej plamy lub plamki, rzadziej grudki, pęcherzyka. Charakterystyczna jest cykliczność pojawiania się zmian na błonie śluzowej (1, 2).
Ze względu na towarzyszące dolegliwości bólowe afty stanowią duży problem terapeutyczny, zwłaszcza u pacjentów ze skłonnością do częstych nawrotów choroby. Zmiany mogą pojawiać się zarówno u osób z prawidłowymi wynikami badań (morfologia, poziomy żelaza, glukozy, witaminy B12), testów alergicznych, jak i u chorych, u których stwierdzono występowanie określonych chorób ogólnoustrojowych (niedokrwistość z niedoboru żelaza, zaburzenia układu nerwowego, choroby przewodu pokarmowego, celiakia, choroba Crohna, nietolerancja pokarmowa, zaburzenia hormonalne) (3).
Klasyfikacja aft
Wyróżnia się trzy postaci kliniczne aft:
1. Małe afty Mikulicza (Recurrent Aphthous Stomatitis, RAS minor, MIRAS) – wykwitem jest bardzo bolesna nadżerka wielkości do 10 mm, pojedyncza lub mnoga, ustępująca bez pozostawiania blizny po 7-14 dniach (ryc. 1).
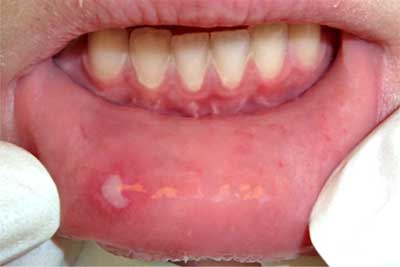
Ryc. 1. Afta na błonie śluzowej wargi dolnej (z materiałów własnych).
2. Duże afty Suttona (RAS major) – najcięższe, ale znacznie rzadsze (10% RAS) odmiany aftoz. Wykwitem jest bolesne owrzodzenie wielkości 10-20 mm (ryc. 2). Zmianom tego typu często towarzyszą objawy ogólne: osłabienie, stany podgorączkowe, trudności w mówieniu, połykaniu oraz limfadenopatia. Goją się z pozostawieniem blizn. W przypadku braku regresji owrzodzenia powyżej 14 dni od rozpoczęcia leczenia celowe jest pobranie wycinka – weryfikacja histopatologiczna zmiany (2).
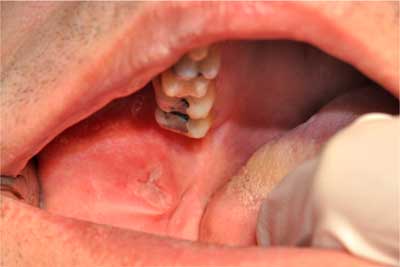
Ryc. 2. Afta Suttona na błonie śluzowej policzka (z materiałów własnych).
3. Afty opryszczkopodobne (HeRAS) – częstość występowania jest zbliżona do RAS major, ok. 10% wszystkich RAS. Zmiany są bardzo liczne (do ok. 100) i wyraźnie drobniejsze (do 1-2 mm). Cechą typową jest występowanie na błonie śluzowej pokrytej nabłonkiem z cechami rogowacenia (dziąsła i podniebienie twarde) (ryc. 3). Goją się do 21 dni bez pozostawiania blizn.
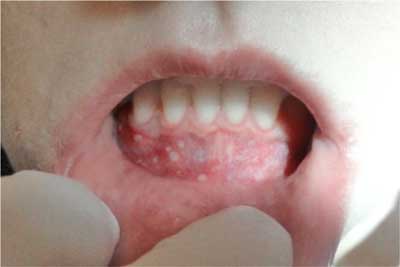
Ryc. 3. Afty opryszczkopodobne (z materiałów własnych).
Część autorów wyróżnia postacie aftoz, jako składowe zespołów klinicznych, tj.:
– zespół Behçeta (triada objawów: nawrotowe afty błony śluzowej jamy ustnej i narządów płciowych oraz zapalenie tęczówki),
– zespół PFAPA (Periodic Fever, Aphthous stomatitis, Pharyngitis, Adenitis) – stosunkowo nowa jednostka kliniczna, opisana po raz pierwszy w 1987 r. jako FAPA. W 1989 roku akronim zmieniono na PFAPA, podkreślając decydujące znaczenie okresowego występowania stanów gorączkowych. Choroba występuje głównie u dzieci do 5 r.ż., cechuje się łagodnym przebiegiem, bez powikłań. Afty w jej przebiegu są małe i niebolesne (4).
Epidemiologia
W piśmiennictwie można znaleźć znaczną rozbieżność w oszacowaniu występowania RAS. Wytłumaczyć to można odmienną zapadalnością populacyjną oraz zmiennym wachlarzem stosowanych kryteriów diagnostycznych. Badania wykonywane w Polsce podają częstość zachorowań w populacji ogólnej w przedziale od 11 do 30% (2). Dane ogólnoświatowe wydają się potwierdzać powyższe liczby i oscylują w zakresie od 7 do 32%. RAS można zaliczyć do jednej z najczęściej występujących chorób błony śluzowej jamy ustnej.
Etiologia
Mimo tak częstego występowania i licznych prac naukowych dotyczących zagadnienia, przyczyna powstania RAS pozostaje słabo wyjaśniona. Badacze są jednak zgodni, że wiele czynników wpływa na jego powstanie (5).
Badania przeprowadzone w ostatnich latach wskazują, że decydującą rolę w powstaniu RAS odgrywają zaburzenia w:
– nabytej komórkowej odpowiedzi immunologicznej – defekt limfocytów T (obniżenie odsetka limfocytów T pomocniczych i T supresorowych, podwyższenie odsetka limfocytów T cytotoksycznych). Badania Lewkowicz i wsp. dowodzą, że u osób z RAS stężenie podstawowe cytokin prozapalnych (IL-2, IL-12, TNF-alfa, IFN-gamma) jest podwyższone. Cytokiny te są odpowiedzialne za indukcję odpowiedzi prozapalnej typu komórkowego, wytwarzanie IgG i predysponują do reakcji autoimmunizacyjnych (do aktywacji i ekspansji limfocytów T cytotoksycznych i ich migracji do błony śluzowej jamy ustnej). Zwraca uwagę fakt, że poziom cytokin jest podwyższony zarówno w ostrym rzucie, jak i remisji RAS. Może to sugerować genetyczne predyspozycje powyższych zaburzeń (6),
– nabytej humoralnej odpowiedzi immunologicznej – wzrost liczby komórek B, komórek z receptorem dla interleukiny 2 (IL-2), komórek dziewiczych CD4+ i CD8+, jak również komórek pamięciowych niemających markerów CD4 i CD8,
– wrodzonej odpowiedzi immunologicznej – nadreaktywność neutrofili. Jak wynika z uzyskanych przez Lewkowicz i wsp. badań, neutrofile krwi obwodowej chorych z aftami znajdują się w stanie preaktywacji. Przemawiają za tym wyższe wartości wydzielania reaktywnych form tlenu (RFT) i obniżona zdolność antyoksydacyjna surowicy krwi (7).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Scully C, Porter S: Oral mucosal disease: Recurrent aphthous stomatitis. Brit Jour of Oral and Maxillofac Surg 2008;46(3): 198-206. 2. Górska R: Diagnostyka i leczenie chorób błony śluzowej jamy ustnej. Med Tour Press International, Warszawa 2011. 3. Gurańska N, Urbaniak B, Lewkowicz P, Tchórzewski H: Recurrent aphtous stomatitis – diagnosis and treatment. Czas Stomatol 2001; 54(2): 102-110. 4. Mrówka-Kata K, Kata D, Miśkiewicz-Orczyk K, Namysłowski P: Zespół PFAPA. Ann Acad Med Siles 2012; 66(1): 57-59. 5. Sosnowska-Klocek E, Feleszko W, Ziętek M: Etiologia aft przewlekłych nawracających w świetle dotychczasowych badań. Mag Stomatol 2004; 14(9): 107-110. 6. Lewkowicz N, Banasik M, Tchórzewski H et al.: Przewaga wytwarzania cytokin typu Th1 u chorych z aftami nawracającymi. Dent Med Probl 2004; 41(4): 655-660. 7. Lewkowicz N, Kurnatowska AJ, Lewkowicz P et al.: Rola neutrofili krwi obwodowej w patogenezie aft nawrotowych. Dent Med Probl 2002; 39(1): 69-77. 8. Lewkowicz N, Tchórzewski H, Kurnatowska AJ, Lewkowicz P: Obecność autoprzeciwciał przeciw desmosomom u chorych z aftami nawracającymi. Dent Med Probl 2004; 41(4): 661-669. 9. Miller MF, Garfunkel AA, Ram CA, Ship II: The inheritance of recurrent aphthous stomatitis. Observations on susceptibility. Oral Surg Oral Med Oral Pathol 1980; 49(5): 409-412. 10. Kerr AR, Ship JA: Management strategies for HIV-associated aphthous stomatitis. Am J Clin Dermatol 2003; 4(10): 669-680. 11. Victoria JM, Kalapothakis E, Silva Jde F, Gomez RS: Helicobacter pylori DNA in recurrent aphtous stomatitis. J Oral Pathol Med 2003; 32(4): 219-223. 12. McCartan BE, Sullivan A: The association of menstrual cycle, pregnancy with recurrent aphthous stomatitis – a review and critique. Obstet Gynecol 2002; 80: 455-458. 13. Nolan A, Lamey PJ, Milligan KA, Forsyth A: Recurrent aphthous ulceration and food sensitivity. J Oral Pathol Med 1991; 20: 473-475. 14. Olszewska M, Charazińska-Carewicz K, Bańka A, Górska R: Skuteczność kliniczna suplementacji witaminą B12 u pacjentów z nawrotową aftozą. Dermatologica 2006; 8: 51-53, 56-58. 15. Nolan A, McIntosh WB, Allam BF, Lamey PJ: Recurrent aphthous ulceration: vitamin B1, B2 and B6 status and response to replacement therapy. J Oral Pathol Med 1991; 20: 389-391. 16. Lalla RV, Choquette LE, Feinn RS et al.: Multivitamin therapy for recurrentaphthous stomatitis: a randomized, double-masked, placebo-controlled trial. J Am Dent Assoc 2012; 143(4): 370-376. 17. Ozturk P, Belge Kurutas E, Ataseven A: Copper/Zink and Copper/Selenium ratios and oxidative stress as biochemical markers in recurrent aphthous stomatitis. J Trace Elem Med Biol 2013; 27(4): 312-316. 18. Petkowicz B, Sidor K, Goździewska A, Berger M: Znaczenie stresu w etiopatogenezie chorób błony śluzowej jamy ustnej. Stomatologia Współczesna 2011; 18(3): 40-46. 19. Soto Araya M, Rojas Alcayaga G, Esguep A: Association between psychological disorders and the presence of oral lichen planus, burning mouth syndrome and recurrent aphthous stomatitis. Med Oral 2004; 9: 1-7. 20. Tuzun B, Wolf R, Tuzun Y, Serdaro?lu S: Recurrent aphthous stomatitis and smoking. Int J Dermatol 2000; 39: 358-360. 21. Jiang XW, Zhang Y, Song GD et al.: Clinical evaluation of allicin oral adhesive tablets in the treatment of recurrent aphthous ulceration. Oral Surg Oral Med Oral Pathol Oral Radiol 2012; 113(4): 500-504. 22. Jiang XW, Zhang Y, Zhu YL et al.: Effects of berberine gelatin on recurrent aphthous stomatitis.a randomized, placebo-controlled, double-blind trial in a Chinese cohort. Oral Surg Oral Med Oral Pathol Oral Radiol 2013; 115(2): 212-217. 23. Liu X, Guan X, Chen R et al.: Repurposing of yunnan baiyao as an alternative therapy for minor recurrent aphthous stomatitis. Evid Based Complement Alternat Med 2012: 2012: 284620. 24. Altaei DT: Topical lavender oil for the treatment of recurrent aphthous ulceration. Am J Dent 2012; 25(1): 39-43. 25. Jiang XW, Zhang Y, Zhang H et al.: Double-blind, randomized, controlled clinical trial of the effects of diosmectite and basic fibroblast growth factor paste on the treatment of minor recurrent aphthous stomatitis. Oral Surg Oral Med Oral Pathol Oral Radiol 2013; 116(5): 570-575. 26. Spivakovsky S, Keenan AV: No effect seen for multivitamin therapy on recurrent aphthous stomatitis patients. Evid Based Med 2013; 14(1): 26. 27. Prasad RS, Pai A: Assessment of immediate pain relief with laser treatment in recurrent aphthous stomatitis. Oral Surg Oral Med Oral Pathol Oral Radiol 2013; 116(2): 189-93.




