© Borgis - Postępy Nauk Medycznych 2/2015, s. 139-144
*Tomasz Roman1, Maciej Szajner1, Krzysztof Pyra1, Łukasz Światłowski1, Klaudia Karska1, Anna Sojka2, Tomasz Jargiełło1, Małgorzata Szczerbo-Trojanowska1
Wewnątrznaczyniowe leczenie przetok szyjno-jamistych
Endovascular treatment of carotid cavernous fistulas
1Zakład Radiologii Zabiegowej i Neuroradiologii, Uniwersytet Medyczny, Lublin
Kierownik Zakładu: prof. dr hab. Małgorzata Szczerbo-Trojanowska
2Klinika Neurologii, Samodzielny Publiczny Szpital Kliniczny nr 4, Lublin
Kierownik Kliniki: prof. dr hab. Konrad Rejdak
Streszczenie
Przetoki szyjno-jamiste są nieprawidłowymi połączeniami pomiędzy tętnicami szyjnymi i zatoką jamistą. Obecność tych połączeń skutkuje nadciśnieniem w obrębie żylnych naczyń drenujących.
Rozwój technik wewnątrznaczyniowych w ostatnich latach doprowadził do uznania embolizacji jako metody pierwszego rzutu w leczeniu przetok szyjno-jamistych. Materiałami stosowanymi w leczeniu przetok szyjno-jamistych są spirale odczepialne oraz płynne środki embolizacyjne, takie jak n-BCA czy Onyx. Stosowane obecnie techniki leczenia obejmują dostęp przeztętniczy do przetoki, gdzie dostęp do zatoki jamistej uzyskiwany jest przez ubytek w ścianie tętnicy szyjnej wewnętrznej, bądź dostęp przezżylny, polegający na cewnikowaniu zatoki jamistej przez zatokę skalistą dolną, żyłę twarzową lub żyłę oczodołową górną. Wybór odpowiedniej strategii zależy każdorazowo od warunków anatomicznych danej przetoki oraz doświadczenia operatora. Techniczna i kliniczna skuteczność embolizacji przetok szyjno-jamistych jest wysoka.
Celem pracy jest przedstawienie trzech przypadków przetok szyjno-jamistych o różnej etiologii, leczonych wewnątrznaczyniowo w Zakładzie Radiologii Zabiegowej i Neuroradiologii Uniwersytetu Medycznego w Lublinie oraz zestawienie otrzymanych wyników z dostępnymi danymi z piśmiennictwa.
Summary
Carotid caveronus fistulas are incorrect connections between carotid arteries and cavernous sinus. Presence of such fistulas results with elevated blood pressure in caveronus sinus and draining vessels. Development of endovascular methods in recent years resuted with embolization becoming primary treatment approach for carotid cavernous fistulas. Embolization materials used for endovascular treatment of the fistulas are detachable coils and liquid agents such n-BCA and Onyx. Currently used treatment techniques include intraarterial approach, in which the cavernous sinus I catetherized through a tear in internal carotid artery wall, or transvenous approach, which consists in reaching the fistula through inverior petrosal sinus, facial vein or superior ophthalmic vein.
Choosing the treatment strategy depends on individual anatomical features and doctor’s experience. Technical and clinical efficacy of carotid-cavernous fistula is high.
The objective of this article is to present three cases of these fistulas treated in Interven- tional Radiology and Neuroradiology Department, medical University of Lublin, along with brief literature analysis.

Wstęp
Przetoki szyjno-jamiste są nieprawidłowymi połączeniami pomiędzy tętnicami szyjnymi i zatoką jamistą. Obecność tych połączeń skutkuje nadciśnieniem w obrębie żylnych naczyń drenujących. Kliniczne znaczenie przetok jest bezpośrednim skutkiem wzrostu ciśnienia w zatoce jamistej, żyłach drenujących, a także odwróceniem w nich kierunku przepływu krwi. Nasilenie objawów związanych z występowaniem przetok szyjno-jamistych jest zależne od ich wielkości, umiejscowienia, szybkości przepływu krwi w ich obrębie oraz dróg drenażu żylnego (1). Klasycznymi objawami bezpośredniej, wysokoprzepływowej przetoki są nagle pojawiające się: wytrzeszcz gałki ocznej, słyszalne przez chorego szumy i przekrwienie spojówek. Objawy te występują jednocześnie jedynie u części chorych, mogą im także towarzyszyć: opadanie powieki (90%), obrzęk spojówek (90%) podwójne widzenie (50%), ból (25%), wzrost ciśnienia śródgałkowego, utrata wzroku (do 50%) (2).
Według klasyfikacji zaproponowanej przez Barrowa i wsp. wyróżnia się cztery typy przetok w zależności od obrazu angiograficznego. Przetoki typu A stanowią bezpośrednie połączenie pomiędzy tętnicą szyjną wewnętrzną i zatoką jamistą, zwykle o charakterze wysokoprzepływowym.
Przetoki pośrednie są przetokami opony twardej, zaopatrywanymi przez gałęzie oponowe tętnicy szyjnej wewnętrznej (typ B), tętnicy szyjnej zewnętrznej (typ C) bądź obydwu tętnic szyjnych (typ D). Najczęściej opisywanym typem przetok szyjno-jamistych typu pośredniego są przetoki o charakterze mieszanym (3).
Nieinwazyjna diagnostyka przetok szyjno-jamistych opiera się na tomografii komputerowej (TK), rezonansie magnetycznym (MR) i USG Doppler. W TK można zaobserwować wytrzeszcz gałki ocznej po stronie chorej, powiększenie mięśni zewnętrznych gałki ocznej, poszerzenie i nieregularny przebieg żyły ocznej górnej, powiększenie zatoki jamistej. Badanie to umożliwia także ocenę pod kątem urazu i obecności krwiaków wewnątrzczaszkowych. Badanie MR umożliwia dodatkowo ocenę obecności obrzęku w obrębie oczodołu i zanik sygnału związany z przepływem w zmienionej przetokowo zatoce jamistej. W przypadkach zastoju w obrębie żył korowych i wzrostu ciśnienia śródczaszkowego można obserwować obrzęk mózgu oraz cechy krwawienia (4).
Cyfrowa angiografia subtrakcyjna pozostaje złotym standardem w diagnostyce przetok szyjno-jamistych, a także ich klasyfikacji i planowaniu do interwencji wewnątrznaczyniowej. Badanie to dostarcza informacji co do: rozmiaru i umiejscowienia przetoki, różnicowania typu bezpośredniego i pośredniego, obecności tętniaka odcinka jamistego tętnicy szyjnej wewnętrznej, obecności i nasilenia zespołu podkradania obwodowo od przetoki, oceny wydolności krążenia mózgowego, oceny drenażu żylnego z przetoki, uszkodzenia naczyń (rozwarstwienia, pourazowe pseudotętniaki) (5).
Celem pracy jest przedstawienie trzech przypadków przetok szyjno-jamistych o różnej etiologii, leczonych wewnątrznaczyniowo w Zakładzie Radiologii Zabiegowej i Neuroradiologii Uniwersytetu Medycznego w Lublinie oraz zestawienie otrzymanych wyników z danymi z piśmiennictwa.
Zabiegi wewnątrznaczyniowe mające na celu zamknięcie przetok szyjno-jamistych przeprowadzono w znieczuleniu ogólnym i pod kontrolą obrazu rentgenowskiego (aparat angiograficznym Artis Zee Ceiling Biplane – Siemens Medical Solutions). Kwalifikację do zabiegu embolizcji przetoki szyjno-jamistej przeprowadzono każdorazowo na podstawie cyfrowej angiografii subtrakcyjnej. Decyzję o wyborze metody leczenia podejmowano zespołowo z udziałem specjalisty neurochirurga z doświadczeniem w leczeniu przetok szyjno-jamistych. Chorzy zostali poinformowani o wynikach kwalifikacyjnego badania angiograficznego, poznali możliwości leczenia i udzielili świadomej zgody na leczenie wewnątrznaczyniowe. Po zabiegach embolizacji przetok szyjno-jamistych zalecono wykonanie kontrolnego badania angiograficznego 6 miesięcy od zabiegu.
Przypadek 1
Kobieta lat 58 została przyjęta do oddziału neurologii z krwiakiem okularowym obustronnym i objawami jednostronnego porażenia nerwów czaszkowych III i VI po przebytym przed kilkunastu dniami urazie głowy. Po częściowej resorbcji krwiaka obserwowano wytrzeszcz i przekrwienie lewej gałki ocznej wraz z opadaniem powieki. Chora zgłaszała ubytki w polu widzenia po stronie lewej oraz zawroty głowy i prawostronne osłabienie siły kończyn. W wykonanym badaniu angio-TK stwierdzono przetokę szyjno-jamistą. U chorej wykonano następnie badanie angiograficzne z nakłucia prawej tętnicy udowej metodą Seldingera. W badaniu potwierdzono obecność przetoki szyjno-jamistej, zaopatrywanej jednostronnie przez tętnicę szyjną wewnętrzną, z odpływem do żył oczodołu, o charakterze wysokoprzepływowym, z widocznym osłabieniem zakontrastowania obszaru zaopatrywania tętnicy obwodowo od przetoki (ryc. 1A, B). Ze względu na nasilające się objawy neurologiczne zakwalifikowano chorą do leczenia wewnątrznaczyniowego w trybie pilnym. Cewnik 6 French MPC Envoy umieszczono w lewej tętnicy szyjnej wewnętrznej. Następnie przy pomocy mikroprowadnika Transend 14 umieszczono mikrocewnik Echelon 14 wewnątrz przetoki. Wprowadzono jedną spiralę odczepialną HydroSoft (Microvention). Kontrolna angiografia potwierdziła zmniejszenie przepływu środka cieniującego w obrębie przetoki (ryc. 2A, B). Do miejsca przetokowego podano mieszaninę histoacrylu i lipiodolu w stężeniu ok. 30%, uzyskując całkowite zamknięcie przetoki (ryc. 3A, B). Miejsce wkłucia do tętnicy biodrowej zewnętrznej prawej zaopatrzono przy pomocy urządzenia AngioSeal. Czas zabiegu – około 45 minut, łączna dawka promieniowania zarejestrowana w punkcie referencyjnym wyniosła 1823 mGy, co zostało odnotowane w dokumentacji medycznej. Nie obserwowano powikłań okołozabiegowych.
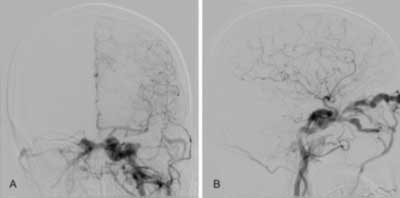
Ryc. 1. Angiograficzny obraz przetoki szyjno-jamisty, projekcje przednio-tylna (A) oraz boczna (B).

Ryc. 2. Kontrolne badanie angiograficzne w projekcji skośnej (A) i przednio-tylnej (B) po umieszczeniu spiral w obrębie przetoki szyjno-jamistej.
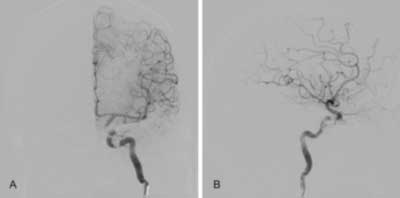
Ryc. 3. Kontrolna angiografia po embolizacji przetoki szyjno-jamistej potwierdza całkowite zamknięcie przetoki. Widoczny histoacryl w miejscu przetokowym, projekcje przednio-tylna (A) i boczna (B).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Connors JJ, Wojak JC: Interventional Neuroradiology: Strategies and Practical Techniques. WB Saunders Co., Philadelphia 1999: 215-226.
2. Ringer AJ, Salud L, Tomsick TA: Carotid cavernous fistulas: anatomy, classification, and treatment. Neurosurg Clin N Am 2005; 16: 279-295.
3. Ernst RJ, Tomsick TA: Classification and angiography of carotid cavernous fistulas. [In:] Tomsick TA (ed.): Carotid cavernous sinus fistula. Digital Education Publishing, Cincinnati 1997: 13-22.
4. Meyers PM, Halbach VV, Dowd CF et al.: Dural carotid cavernous fistula: definitive endovascular management and long-term follow-up. Am J Ophthalmol 2002; 134: 85-92.
5. Tjoumakaris SI, Jabbour PM, Rosenwasser RH: Neuroendovascular management of carotid cavernous fistulae. Neurosurg Clin N Am 2009; 20: 447-452.
6. Gemmete JJ, Ansari SA, Gandhi DM: Endovascular techniques for treatment of carotid-cavernous fistula. J Neuroophthalmol 2009; 29(1): 62-71.
7. Wanke I, Doerfler A, Stolke D, Forsting M: Carotid cavernous fistula due to a ruptured intracavernous aneurysm of the internal carotid artery: treatment with selective endovascular occlusion of the aneurysm. J Neurol Neurosurg Psychiatry 2001 Dec; 71(6): 784-787.
8. Korkmazer B, Kocak B, Tureci E et al.: Endovascular treatment of carotid cavernous sinus fistula: A systematic review. World J Radiol 2013 Apr 28; 5(4): 143-155.
9. Pang D, Kerber C, Biglan AW, Ahn HS: External carotid-cavernous fistula in infancy: case report and review of the literature. Neurosurgery 1981; 8(2): 212-218.
10. Koebbe CJ, Singhal D, Sheehan J et al.: Radiosurgery for dural arteriovenous fistulas. Surg Neurol 2005; 64: 392-398.
11. Link MJ, Coffey RJ, Nichols DA, Gorman DA: The role of radiosurgery and particulate embolization in the treatment of dural arteriovenous fistulas. J Neurosurg 1996; 84: 804-809.
12. Ozanne A, Pereira V, Krings T et al.: Arterial vascularization of the cranial nerves. Neuroimaging Clin N Am 2008; 18: 431-439.
13. Kirsch M, Henkes H, Liebig T et al.: Endovascular management of dural carotid-ca- vernous sinus fistulas in 141 patients. Neuroradiology 2006; 48: 486-490.
14. Elhammady MS, Wolfe SQ, Farhat H et al.: Onyx embolization of carotid-cavernous fistulas. J Neurosurg 2010; 112: 589-594.
15. Kirsch M, Henkes H, Liebig T et al.: Endovascular management of dural carotid-cavernous sinus fistulas in 141 patients. Neuroradiology 2006; 48: 486-490.
16. Morton RP, Tariq F, Levitt MR et al.: Radiographic and clinical outcomes in cavernous carotid fistula with special focus on alternative transvenous access techniques. J Clin Neurosci. 2015; 11.
17. Venkataramaiah S, Sriganesh K. Images in clinical medicine. Carotid cavernous fistula. N Engl J Med 2014; 371(19): 1832.
18. Ladner TR, Davis BJ, He L et al.: Transorbital superior ophthalmic vein sacrifice to preserve vision in ocular hypertension from aseptic cavernous sinus thrombosis. BMJ Case Rep 2014; 29.
19. Choi JY, Baek SH, Jung JM et al.: Teaching NeuroImages: Ocular bruit in carotid-cavernous sinus fistula. Neurology 2014; 83(7): e87-88.
20. Zanaty M, Chalouhi N, Tjoumakaris SI et al.: Endovascular treatment of carotid-cavernous fistulas. Neurosurg Clin N Am 2014; 25(3): 551-563.
21. Aralasmak A, Karaali K, Cevikol C et al.: Venous drainage patterns in carotid cavernous fistulas. ISRN Radiol 2014; 30: 760267.
22. Chiriac A, Iliescu BF, Dobrin N et al.: One-step endovascular treatment of bilateral traumatic carotid-cavernous fistulae with atypical clinical course. Turk Neurosurg 2014; 24(3): 422-426.
23. Ducruet AF, Albuquerque FC, Crowley RW, McDougall CG: The evolution of endovascular treatment of carotid cavernous fistulas: a single-center experience. World Neurosurg 2013; 80(5): 538-548.
24. Pashapour A, Mohammadian R, Salehpour F et al.: Long-Term Endovascular Treatment Outcome of 46 Patients with Cavernous Sinus Dural Arteriovenous Fistulas Presenting with Ophthalmic Symptoms. A Non-Controlled Trial with Clinical and Angiographic Follow-up. Neuroradiol J 2014; 27(4): 461-470.



