© Borgis - Nowa Pediatria 2/2015, s. 50-56
Anna Prowotorow-Iwaniukowicz, Jacek Skiendzielewski, Radosław Pietrzak, *Bożena Werner
Analiza wybranych parametrów klinicznych i echokardiograficznych u dzieci z dwupłatkową zastawką aortalną
The assessment of the clinical and echocardiographic parameters in children with bicuspid aortic valve
Klinika Kardiologii Wieku Dziecięcego i Pediatrii Ogólnej, Warszawski Uniwersytet Medyczny
Kierownik Kliniki: prof. dr hab. n. med. Bożena Werner
Summary
Introduction. Bicuspid aortic valve (BAV) is the most common congenital heart anomaly. It appears to be inherited disease associated with valve-related complications and the aortopathy.
Aim. The analysis of the family history, symptoms, physical fitness and echocardiographic data of the aortic valve and aortic root in children with BAV.
Material and methods. The study group consisted of 30 patients, 25 (83%) boys and 5 (17%) girls, aged 4-17 (mean 10.2 ± 4.4 years) with BAV. In all the anamnesis, physical examination, 12-leads electrocardiography, 24-hour Holter ECG monitoring, echocardiography were performed.
Results. 19 (63%) parents of patients were aware of an inherited character of BAV, but they usually had not performed echo in themselves nor siblings. The majority (80%) of patients had symptoms, but they were rare and did not influence the quality of life nor physical capacity. The heart murmur was the main reason for echocardiography in 22 (73%) patients. No abnormalities were found in ECG and Holter ECG. The dilation of ascending aorta was found in 23 (76%) children. 20 (66%) patients had mild aortic valve disease, including 11 children with combined stenosis and regurgitation.
Conclusions. The detailed family history and informing of hereditary transmission of BAV are crucial in revealing BAV. In children with BAV symptoms are unspecific and usually not associated with BAV. BAV does not influence physical activity. In patients with BAV the aortic function disturbances and dilation of ascending aorta are mild.

Wstęp
Dwupłatkowa zastawka aortalna (ang. bicuspid aortic valve – BAV) jest jedną z najczęściej występujących wad wrodzonych serca, stwierdzaną u 1-2% populacji, czterokrotnie częściej u chłopców. Jest przewlekle postępującą chorobą tkanki łącznej na poziomie molekularnym, doprowadzającą do dysfunkcji zastawki aortalnej, jak również do stopniowego poszerzania się aorty wstępującej, z tworzeniem tętniaków. Dowiedziono genetycznego tła choroby – za rodzinne występowanie choroby odpowiedzialne są mutacje genu NOTCH1. BAV nie powoduje niewydolności serca w okresie dzieciństwa. W pracy przeanalizowano obraz kliniczny BAV, z uwzględnieniem wywiadu rodzinnego oraz świadomości rodziców co do genetycznego tła choroby, a także wyniki nieinwazyjnych badań układu krążenia.
Cele pracy
1. Znaczenie wywiadu rodzinnego u pacjentów z BAV.
2. Ocena rodzaju i częstości występowania objawów podmiotowych u pacjentów z BAV.
3. Ocena aktywności fizycznej pacjentów z BAV.
4. Analiza morfologii aorty wstępującej i funkcji zastawki aortalnej u pacjentów z BAV.
Materiał i metody
Badaniem objęto 30 kolejnych pacjentów z BAV, hospitalizowanych w Klinice Kardiologii w okresie 01.01.2014-01.04.2015 roku. Kryteria włączenia stanowiły: rozpoznanie BAV w dwuwymiarowym badaniu echokardiograficznym oraz wiek między 4. a 18. rokiem życia. Za kryteria wyłączenia przyjęto współwystępowanie innych wad serca, istotne zaburzenia rytmu serca stwierdzane w 24-godzinnym monitorowaniu EKG metodą Holtera, wcześniejszą interwencję kardiochirurgiczną, choroby innych narządów i układów oraz zdiagnozowany zespół genetyczny.
Rozpoznanie wady ustalano na podstawie dwuwymiarowego badania echokardiograficznego. U wszystkich dzieci przeprowadzono szczegółowy wywiad, badanie przedmiotowe, 12-odprowadzeniowe badanie elektrokardiograficzne, 24-godzinny zapis EKG metodą Holtera oraz dwuwymiarowe badanie echokardiograficzne z badaniem przepływów konwencjonalną i znakowaną kolorem metodą dopplerowską.
W analizie badania podmiotowego uwzględniono przyczynę wykonania pierwszego w życiu badania echokardiograficznego, które wykazało wadę, ponadto wywiad rodzinny w kierunku BAV u krewnych I i II stopnia oraz występowanie nagłych zgonów sercowych w młodym wieku (przyjęto wiek < 40. roku życia). Oceniano świadomość rodziców dotyczącą możliwości dziedziczenia choroby oraz czy rodzina dziecka z BAV pozostaje pod opieką kardiologiczną. W kwestionariuszu wypełnianym przez pacjentów pytano o zgłaszane dolegliwości: zaburzenia widzenia, kołatania serca, bóle głowy, duszność wysiłkową, zasłabnięcia, omdlenia, nocne bóle w klatce piersiowej, kłucia w klatce piersiowej, a ich częstość odnotowywano w 4-stopniowej skali (0 – nigdy nie występowały, 1 – kilkakrotnie w życiu, 2 – kilka razy w roku, 3 – raz w miesiącu lub częściej). W analizie aktywności fizycznej oceniano uczestnictwo w zajęciach wychowania fizycznego, dodatkowe zajęcia sportowe, wyczynowe uprawianie sportu oraz liczbę godzin w tygodniu poświęcanych na ćwiczenia. W badaniu przedmiotowym uwzględniono ciśnienie tętnicze mierzone metodą Korotkova, charakter i głośność szmeru w 6-stopniowej skali Levine’a, obecność kociego mruku oraz stan uzębienia.
W EKG oceniano cechy przerostu jam serca i obecność rytmu zatokowego, a w 24-godzinnym EKG metodą Holtera zaburzenia rytmu serca.
W dwuwymiarowym badaniu echokardiograficznym w projekcji przymostkowej krótkiej (SAX) analizowano morfologię zastawki aortalnej według klasyfikacji Sieversa-Schmidtke (tab. 1, ryc. 1, 2), ponadto w projekcji przymostkowej długiej (LAX) wymiary: zastawki aortalnej (AV), opuszki aorty (AR), łącza zatokowo-tubularnego (STJ) oraz aorty wstępującej (AA) (ryc. 3). Wyniki wyrażono jako z-score, uwzględniając powierzchnię ciała, i odnoszono do norm. Wynik przekraczał górną granicę normy, gdy z-score > 2. Przy użyciu techniki dopplerowskiej i znakowanej kolorem oceniano przepływ przez zastawkę aortalną z oceną gradientów średniego (P mean) i maksymalnego (P max). Ocenę zwężenia i niedomykalności zastawki przeprowadzono zgodnie z zaleceniami (1).
Tabela 1. Ocena morfologii zastawki dwupłatkowej typów 0, 1 wg klasyfikacji Sieversa- Schmidtke (2).
| Morfologia dwupłatkowej zastawki aortalnej |
| TYP 0 – brak szwu łączącego płatki | TYP 1 – jeden szew łączący płatki |
LAT – boczny
 | AP – przednio-tylny
 | L-R
– zrost płatków prawego i lewego wieńcowego
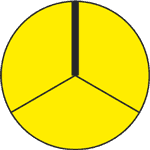 | R-N
– zrost płatków prawego i niewieńcowego
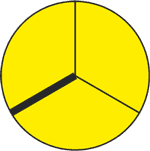 | N-L
– zrost płatków lewego i niewieńcowego
 |
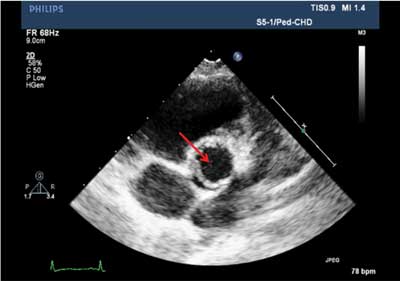
Ryc. 1. Ocena morfologii BAV w projekcji przymostkowej krótkiej. Pełne otwarcie płatków BAV („fish mouth”) (strzałka).
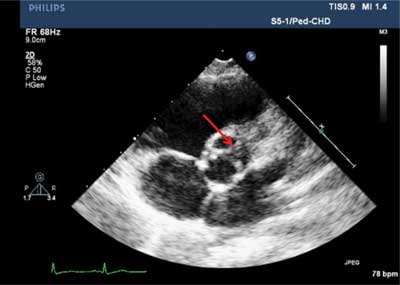
Ryc. 2. Ocena morfologii BAV w projekcji przymostkowej krótkiej. Zamknięta BAV z widocznym szwem łączącym prawy i lewy płatek wieńcowy, typ 1 (RL) (strzałka).
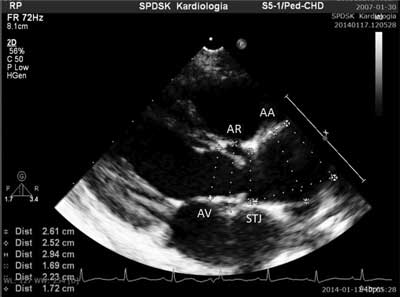
Ryc. 3. Ocena wymiarów zastawki aortalnej, opuszki aorty, łącza tubularno-aortalnego, aorty wstępującej w badaniu echokardiograficznym w projekcji przymostkowej długiej.
AV – zastawka aortalna, AR – opuszka aorty, STJ – łącze zatokowo-tubularne, AA – aorta wstępująca
Badaniem jednowymiarowym M-mode z projekcji przymostkowej krótkiej oceniono globalną kurczliwość lewej komory metodą Teinholtza (EF) oraz wymiar końcoworozkurczowy lewej komory (LVIDd).
Wyniki
W badaniu wzięło udział 25 (83%) chłopców i 5 (17%) dziewczynek, w wieku 4-17 lat (średnia 10,2 ± 4,4 roku). Większość dzieci, tj. 22 (73%), miała po raz pierwszy wykonane badanie echokardiograficzne i diagnozę BAV po wysłuchaniu szmeru nad sercem, u pozostałych 8 (27%) powodem konsultacji były: badanie przygodne (13%), dodatni wywiad rodzinny w kierunku BAV (11%) i badanie w celu kwalifikacji do uprawiania sportu (3%).
Opiekunowie 19 (63%) pacjentów deklarowali świadomość podłoża genetycznego BAV, jednak mniej niż 1/3 z nich miała wykonane nieinwazyjne badania kardiologiczne w kierunku BAV. Spośród 27 pacjentów posiadających rodzeństwo tylko 14 z nich (51%) miało wykonane badanie echokardiograficzne.
Analiza wywiadu rodzinnego w grupie badanej wykazała, że BAV występowała u 4 (13%) krewnych I stopnia i 3 (10% krewnych II stopnia. W najbliższej rodzinie 3 (10%) dzieci miały miejsce nagłe zgony sercowe, przy czym również u krewnych każdego z nich stwierdzano BAV.
W tabeli 2 przedstawiono objawy zgłaszane przez pacjentów z BAV oraz częstość ich występowania.
Tabela 2. Wyniki analizy badania podmiotowego w grupie badanej.
| Zgłaszane objawy | Liczba pacjentów | % | Nasilenie objawów u określonej liczby dzieci |
| Kilkakrotnie w życiu | Kilka razy w roku | Raz w miesiącu lub częściej |
| Kołatania serca | 13 | 43 | 9 | 3 | 1 |
| Kłucia w klatce piersiowej | 11 | 36 | 7 | 1 | 3 |
| Silne bóle głowy | 10 | 33 | 6 | 0 | 4 |
| Duszność wysiłkowa | 9 | 30 | 6 | 1 | 2 |
| Zasłabnięcie bez utraty przytomności | 5 | 16 | 4 | 0 | 1 |
| Zaburzenia widzenia | 4 | 13 | 3 | 1 | 0 |
| Bóle w klatce piersiowej w nocy | 4 | 13 | 2 | 0 | 2 |
| Utrata przytomności bez związku z wysiłkiem | 2 | 6 | 2 | 0 | 0 |
| Utrata przytomności po wysiłku | 2 | 6 | 1 | 1 | 0 |
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Nishimura RR, Otto CM, Bonow RO et al.: 2014 AHA/ACC Guideline for the Management of Patients With Valvular Heart Disease: Executive Summary. Circulation 2014; 129: 2440-2492. 2. Fedak PW, Verma S, David TE et al.: Clinical and pathological implication of a bicuspid aortic valve. Circulation 2002; 106: 900-904. 3. Friedma KG, Kane DA, Rathod RH: Management of Pediatric Chest Pain Using a Standardized Assessment and Management Plan. Pediatrics 2011; 128: 237-245. 4. Padang R, Bagnall RD, Richmond DR et al.: Rare non-synonymous variations in the transcriptional activation domains of GATA5 in bicuspid aortic valve. JMCC 2012; 53: 277-281. 5. Hiratzka LF, Bakris GL, Beckman JA et al.: 2010 ACCF/AHA/AATS/ACR/ASA/SCA/SCAI/SIR/STS/SVM. Guideness for the Diagnosis and Management of patient with Thoracic Aortic Disease. Circulation 2010; 21: e266-369. 6. Grupa Robocza Europejskiego Towarzystwa Kardiologicznego (ESC) do spraw zapobiegania, rozpoznawania i leczenia infekcyjnego zapalenia wsierdzia: Wytyczne dotyczące zapobiegania, rozpoznawania i leczenia infekcyjnego zapalenia wsierdzia (nowa wersja 2009). Kardiol Pol 2010; 68 (supl. 1): S1-S52. 7. Michelena HI, Desjardins VA, Avierinos JF et al.: Natural history of asymptomatic patients with normally functioning or minimally dysfunctional bicuspid aortic valve in the community. Circulation 2008; 117: 2776-2784. 8. Braverman AC, Guven H, Beardslee MA et al.: The bicuspid aortic valve. Curr Probl Cardiol 2005; 30: 470-522. 9. Cedars A, Braverman AC: The many faces of bicuspid aortic valve disease. Progress in Pediatric Cardiology 2012; 34: 91-96. 10. Sievers HH, Schmidtke C: A classification system for the bicuspid aortic valve from 304 surgical specimens. J Thorac Cardiovasc Surg 2007; 133: 1226-1233. 11. Michelena HI, Desjardins VA, Avierinos JF et al.: Natural history of asymptomatic patients with normally functioning or minimally dysfunctional bicuspid aotic valve in the community. Circulation 2006; 117:2776-2784. 12. Carro A, Teixido-Tura G, Evangelista A: Aortic Dilatation in Bicuspid Aortic Valve Disease. Rev Esp Cardiol 2012; 65: 977-981. 13. Biner S, Rafique AM, Ray I et al.: Aorthopathy is prevalent in relatives of bicuspid aortic valve patients. J Am Coll Cardiol 2009; 53: 2288-2295.








