Renata Pazera1, *Joanna Szczepańska2
Apeksyfikacja i stała odbudowa protetyczna jako sposób leczenia głębokiego złamania koronowo-korzeniowego u pacjenta w wieku rozwojowym – opis przypadku
Apexification and permanent prosthetic restoration as a method of treating deep crown-root fracture in paedodontic patient – case description
1Doktorantka w Zakładzie Stomatologii Wieku Rozwojowego, Uniwersytet Medyczny, Łódź
Kierownik Zakładu: prof. dr hab. n. med. prof. Joanna Szczepańska
2Zakład Stomatologii Wieku Rozwojowego, Uniwersytet Medyczny, Łódź
Kierownik Zakładu: prof. dr hab. n. med. prof. Joanna Szczepańska
Summary
Injuries of permanent teeth with unfinished apical development, resulting in the need to remove pulp from the canal, require specialist treatment. Upon eruption, permanent teeth need time to form roots. The process takes up to 3 years from the moment when the dental crown appears in the child’s mouth and is referred to as apexogenesis. At that time, a harmful factor, such as an injury, may lead to irreversible pulpitis or necrosis of the pulp, thus resulting in arrested apical growth. The treatment plan includes enabling the completion of apical development (among others using calcium hydroxide or MTA) – performing apexification and restoration of lost dental tissues. Difficulty in restoring missing dental tissues increases along with the extent of tooth damage, e.g. when it is necessary to do prosthetic work in the paedodontic patient.
The aim of the study was to present the model of treatment of undeveloped permanent teeth through apexification using MTA and prosthetic work including a post-and-core and full ceramic crown. The study presents the treatment of post-traumatic conditions of permanent central incisors of the maxilla and incisors of the mandible. The right maxillary incisor with a complicated crown-root fracture was subjected to apexification using MTA and prosthetically restored, i.e. a post-and-core and crown. The left maxillary incisor was restored with composite material. Mandibular teeth were left to be observed. The carried out treatment and follow-up visits prove the proposed treatment to be justified. It allowed to spare the patient discomfort connected with extraction, a removable prosthetic restoration or cantilever bridge. During follow-up visits the patient did not report pain and diagnostic tests did not indicate alarming signs.
The post-traumatic treatment of undeveloped teeth is problematic. Research reports confirm the superiority of apexification using MTA over calcium hydroxide. It is necessary to perform prosthetic work in the case of major dental tissue loss. An individual prosthetic restoration does not affect the child’s stomatognathic system – further observation is required.

Wstęp
W ostatnich latach wzrosła częstość występowania urazów wśród pacjentów w wieku rozwojowym i stają się one coraz częstszą przyczyną zgłaszania do gabinetów stomatologicznych. Analizując liczbę urazów zaopatrzonych w Zakładzie Stomatologii Wieku Rozwojowego Uniwersytetu Medycznego w Łodzi w latach 2000-2003, najczęstszą przyczyną zgłoszenia było złamanie korony zęba obejmujące znaczną część zębiny, ale bez obnażenia miazgi, oraz zwichnięcie zęba częściowe (przemieszczenie zęba): odpowiednio 55 i 13% w stosunku do wszystkich pacjentów dotkniętych urazem. Złamanie korzenia (z uszkodzeniem lub bez uszkodzenia korony) wynosiło 2,5%. Głównie dotyczyło ono siekaczy przyśrodkowych – 88% (1). Złamania koronowo-korzeniowe zębów stałych szacuje się na 0,5-5%. Wśród czynników mających związek z częstością występowania urazów można wymienić: płeć, wiek, oddychanie przez usta, protruzję siekaczy, niewydolne wargi oraz krótką wargę górną (2).
Postępowanie stomatologiczne w przypadku zębów ze złamaniem koronowo-korzeniowym zależy od różnorodnych czynników: głębokości złamania, przebiegu linii złamania, współpracy pacjenta, stopnia rozwoju korzenia, czasu, jaki upłynął od momentu zdarzenia do podjętego leczenia, dodatkowych powikłań (złamanie kości wyrostka zębodołowego). Jeżeli linia złamania obejmuje miazgę zębową, rokowanie jest niepewne. W takiej sytuacji klinicznej należy przeprowadzić leczenie endodontyczne i wykonać odbudowę protetyczną zastępującą wcześniej usunięty odłam koronowy. Zgodnie z zasadami praca protetyczna nie powinna przekraczać szerokości biologicznej, tj. sumy długości przyczepu nabłonkowego i przyczepu łącznotkankowego. W uzasadnionych przypadkach należy wydłużyć koronę kliniczną zęba poprzez ekstruzję ortodontyczną lub chirurgiczną. Koniecznym jest wówczas przeanalizowanie stabilizacji ostatecznej odbudowy protetycznej, której długość korzenia musi być co najmniej równa długości odbudowy protetycznej. Jeżeli ten warunek nie jest spełniony, a szerokość biologiczna została zaburzona, to wówczas przystępuje się do bardziej radykalnych działań, tj. ekstrakcji zęba oraz leczenia implanto-protetycznego lub tylko protetycznego. Zastosowanie implantów czy tradycyjnych mostów protetycznych nie jest możliwe w okresie wieku rozwojowego (3). Ekstrakcja zęba jest wskazana, gdy odłam obejmuje 1/3 długości korzenia lub gdy linia złamania przebiega wzdłuż długiej osi zęba. Aby zapobiec dużemu zanikowi kości po ekstrakcji, można celowo przeprowadzić dekoronację i pozostawić fragment korzeniowy do samoistnej resorpcji wymiennej (2). Leczenie endodontyczne zależy od stadium rozwoju korzenia zęba w chwili urazu. Tradycyjne leczenie endodotyczne stosuje się w przypadku zakończonego rozwoju korzenia. Niedojrzałe zęby stałe wymagają specjalistycznego leczenia – przeprowadzenia apeksyfikacjji z wykorzystaniem wodorotlenku wapnia lub MTA. Z uwagi na czas trwania takiego leczenia oraz konieczność szybkiej odbudowy zęba wykorzystuje się MTA.
Celem pracy było przedstawienie możliwego sposobu leczenia niedojrzałych zębów stałych u pacjentów w wieku rozwojowym z głębokim poddziąsłowym złamaniem koronowo-korzeniowym oraz konieczności wykonania stałej odbudowy protetycznej.
W pracy przedstawiono leczenie stanów pourazowych stałych centralnych zębów siecznych szczęki oraz zębów siecznych żuchwy. Prawy ząb sieczny szczęki z powikłanym złamaniem koronowo-korzeniowym poddano zabiegowi apeksyfikacji z wykorzystaniem MTA oraz odbudowano protetycznie, tj. wkład koronowo-korzeniowy i korona. Lewy ząb sieczny szczęki odbudowano materiałem kompozytowym. Zęby sieczne żuchwy pozostawione do obserwacji.
Opis przypadku
Pacjent JS, 9-letni chłopiec po wypadku komunikacyjnym z głębokim poddziąsłowym złamaniem koronowo-korzeniowym, zgłosił się do Zakładu Stomatologii Wieku Rozwojowego Uniwersytetu Medycznego w Łodzi celem specjalistycznego leczenia. Dziecko zostało potrącone na przejściu dla pieszych. Pierwszej pomocy udzielono w szpitalu. Polegała ona na zszyciu rany wargi dolnej oraz wykonaniu tomografii komputerowej. Zęby do dnia zgłoszenia się do placówki, tj. przez okres miesiąca, nie były zaopatrzone. W dniu zgłoszenia w badaniu wewnątrzustnym i po wykonaniu zdjęcia rtg stwierdzono złamanie koronowo-korzeniowe niedojrzałego zęba 11 z tkwiącym w dziąśle odłamem (ryc. 1). Dodatkowo ząb 21 był złamany w obrębie szkliwa i zębiny oraz stwierdzono ruchomość I? zębów: 32, 31, 41, 42. W wywiadzie pacjent podaje brak czucia bródki od około 7 dni. W ramach pierwszej pomocy ząb 21 zabezpieczono materiałem kompozytowym. Kolejno w znieczuleniu nasiękowym 2% Lignokainą z noradrenaliną usunięto złamany fragment zęba 11 oraz wyekstyrpowano miazgę. Jako opatrunek wewnątrzkanałowy zastosowano Biopulp, następnie zabezpieczono watką i materiałem szkło-jonomerowym dla lepszej szczelności. Zęby 32, 31, 41, 42 poddano obserwacji.
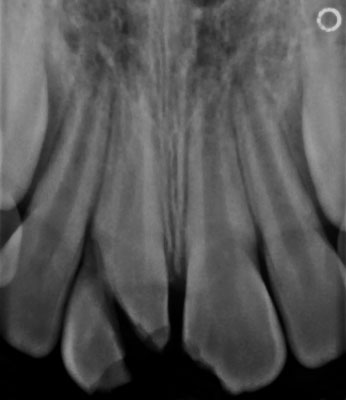
Ryc. 1. Zdjęcie radiologiczne po urazie.
Z uwagi na występowanie szerokiego otworu wierzchołkowego w zębie 11 wymagał on specjalistycznego leczenia endodontycznego. Standardowym postępowaniem jest apeksyfikacja z wykorzystaniem wodorotlenku wapnia. Jest to postępowanie mające na celu zakończenie procesu kształtowania korzenia poprzez utworzenie zmineralizowanej bariery zamykającej światło kanału poprzez wielokrotną wymianę opatrunku wewnątrzkanałowego. Ryzyko wrastania dziąsła oraz brak korony centralnego siekacza zdyskwalifikowały pod względem estetycznym długotrwałą metodę apeksyfikacji z wykorzystaniem wodorotlenku wapnia. Zdecydowano o zastosowaniu MTA. Procedurę rozpoczęto od przepłukiwania kanału korzeniowego 5,25% NaOCl oraz delikatnej instrumentacji kanału narzędziem o rozmiarze 50 na wstępną długość roboczą określoną na podstawie zdjęcia radiologicznego. Cały zabieg wykonywano po odizolowaniu pola zabiegowego za pomocą koferdamu. Założono ćwiek pomiarowy na wcześniej określoną długość. Na podstawie wykonanego zdjęcia oszacowano rzeczywistą długość roboczą wykorzystując metodę Ingle’a (ryc. 2). Do czasu kolejnej wizyty w kanale umieszczono Vitapex. Dla lepszej szczelności ubytek zabezpieczono materiałem szkło-jonomerowym. Następną wizytę rozpoczęto od usunięcia opatrunku. W tak przygotowany, osuszony kanał wprowadzono w okolicę wierzchołka warstwę 5 mm MTA (ryc. 3). Związanie materiału następuje w środowisku wilgotnym, dlatego umieszczono w kanale wilgotną watkę. Ponownie zabezpieczono ubytek szkło-jonomerem. Na ostatniej wizycie ostateczne wypełnienie kanału przeprowadzono metodą kondensacji bocznej gutaperki na zimno (ryc. 4). Po każdej wizycie wykonywano zdjęcia kontrolne wskazujące na poprawność wypełnienia.
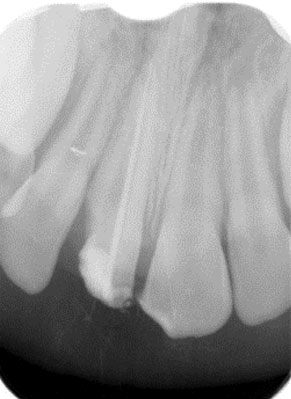
Ryc. 2. Zdjęcie radiologiczne z ćwiekiem.
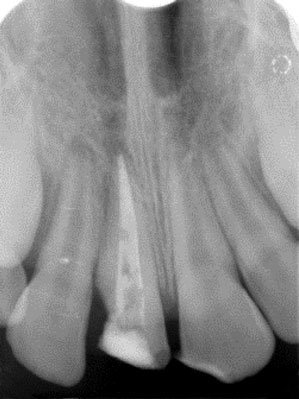
Ryc. 3. Zdjęcie radiologiczne po wypełnieniu MTA.
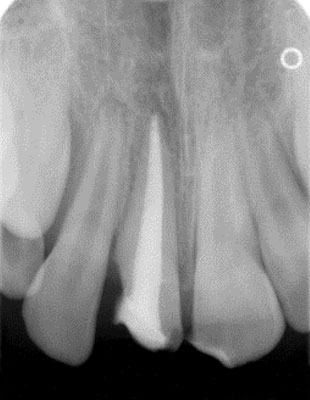
Ryc. 4. Zdjęcie radiologiczne po całkowitym wypełnieniu kanału.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Hilt A, Rybarczyk-Townsend E, Filipińska-Skąpska R et al.: Urazowe uszkodzenia zębów u pacjentów zgłaszających się do Zakładu Stomatologii Wieku Rozwojowego UM w Łodzi w latach 2000-2003. Nowa Stomatol 2006; 1: 15-18. 2. Güngör HC: Management of crown-related fractures in children: an update review. Dent Traumatol 2014; 30(2): 88-99. 3. Kaczmarek-Mielęcka U, Wojtacka L: Leczenie ortodontyczno-protetyczne złamań poddziąsłowych zębów jednokorzeniowych – opis przypadku. Pol Ann Med 2009; 16(1): 103-113. 4. Pazera R, Szczepańska J: Nowoczesna metoda leczenia martwicy miazgi w zębach z nieukształtowanym wierzchołkiem – rewaskularyzacja miazgi. Część I. Nowa Stomatol 2014; 2: 110-115. 5. Heffernan M: Pulp Fiction: Can we grow pulps? Aust Dent Pract 2012; 5(23): 50-54. 6. Wigler R, Kaufman AY, Lin S et al.: Revascularization: A Treatment for Permanent Teeth with Necrotic Pulp and Incomplete Root Development. J Endod 2013; 3(39): 319-326. 7. Silva RV, Silveira FF, Nunes E: Apexification in Non-Vital Teeth with Immature Roots: Report of Two Cases. Iran Endod J 2015; 10(1): 79-81. 8. Bodhwani MA, Shenoy VU, Sumanthini MV: Mineral Trioxide Aggregate Apexification in a Nonvital Immature Central Incisor Tooth using an Internal Matrix. JCDP 2014; 4(2): 113-117. 9. Albadri S, Chau YS, Jarad F: The use of mineral trioxide aggregate to achieve root end closure: three case reports. Dent Traumatol 2013; 29: 469-473. 10. Szczyrek P, Zadurska M: Rozwój układu stomatognatycznego oraz jego diagnostyka w aspekcie leczenia protetycznego pacjentów młodocianych. Protet Stomatol 2012; 62(5): 400-407. 11. Pawlaczyk K: Kontrolowana ekstruzja zębów w leczeniu interdyscyplinarnym. Dent Med Probl 2006; 43(4): 602-605. 12. Savi1 A, Turillazzi O, Pizzi S et al.: Therapeutic management for post-traumatic treatment of the anterior dental region: a case report with long-term follow up. Dent Traumatol 2013; 29: 234-237. 13. Dejak B: Porównanie wytrzymałości zębów odbudowanych za pomocą indywidualnych wkładów koronowo-korzeniowych metalowych i standardowych kompozytowych wzmacnianych włóknami szklanymi. Protet Stomatol 2010; 2: 112-123. 14. Zielińska R, Dejak B, Suchorzewski A: Porównanie właściwości zębów odbudowanych wkładami koronowo-korzeniowymi lanymi i standardowymi kompozytowymi wzmacnianymi włóknami szklanymi na podstawie piśmiennictwa. Protet Stomatol 2010; 1: 37-43. 15. Nakamura T, Ohyama T, Waki T et al.: Stress analysis of endodontically treated anterior teeth restored with different types of post material. Dent Mater J 2006; 25(1): 145-150. 16. Saraiva LO, Aguiar TR, Costa L et al.: Effect of different adhesion strategies on fiber post cementation: Push-out test and scanning electron microscopy analysis. Contemp Clin Dent 2013; 4(4): 443-447. 17. Majchrzak K, Mierzwińska-Nastalska E, Bączkowski B, Szczyrek P: Kliniczna ocena uzupełnień ceramicznych na podbudowie z tlenku cyrkonu. Protet Stomatol 2013; 6: 431-440.





