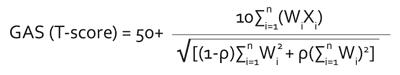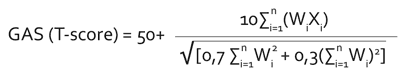© Borgis - Nowa Pediatria 4/2015, s. 150-155
*Jakub S. Gąsior1, 2, Mariusz Pawłowski1, 2, Piotr Jeleń3, Marcin Bonikowski2, Marek J. Dąbrowski1
Goal Attainment Scaling (GAS) – użyteczne narzędzie klasyfikacji celów oraz oceny postępów leczenia i rehabilitacji u dzieci z mózgowym porażeniem dziecięcym
Goal Attainment Scaling (GAS) – useful tool to classify goals and evaluate progress of treatment of rehabilitation process in children with cerebral palsy
1Klinika Kardiologii Oddziału Fizjoterapii, II Wydział Lekarski, Warszawski Uniwersytet Medyczny
Kierownik Kliniki: prof. dr hab. n. med. Marek J. Dąbrowski
2Oddział Neurologiczno-Rehabilitacyjny, Mazowieckie Centrum Neuropsychiatrii, Zagórze k. Warszawy
Kierownik Oddziału: dr n. med. Marcin Bonikowski
3Zakład Biofizyki i Fizjologii Człowieka, Warszawski Uniwersytet Medyczny
Kierownik Zakładu: prof. dr hab. n. med. Jacek Przybylski
Summary
Treatment and rehabilitation focused on goal achievement in all domains of the International Classification of Functioning, Disability and Health should become a gold standard in therapy of patients with cerebral palsy (CP). Reliable and clinically acceptable tools should be used both for describing individualized goals and for therapy assessment. The aim of this study was to present the practical use of Goal Attainment Scaling (GAS) for goal setting and to assess quantitatively the progress made in the field of treatment and rehabilitation in children with CP. Here are also presented and discussed practical examples of the use of the scale. Heterogeneity of the deficits in CP makes that objectively observed change may be judged as a therapy success by one patient/guardian or a complete lack of success by another one with a different initial conditions and other expectations. The presented scale takes this aspect into account as well as the relative importance of the therapy goal and the expected difficulty to achieve it. The construction and the advantages of the GAS scale are discussed. This study presents how to use the SMART algorithm to precise defining the therapy aims. The GAS scale is reliable and a relatively new tool to assess the progress of treatment and rehabilitation of children with CP, complementary to the other scales used previously. The scale helps in unification of therapy and improves communication among medical team members, which makes that it is increasingly used and recommended in the assessment of the therapy process.

Wstęp
Mózgowe porażenie dziecięce (MPD) jest to zespół trwałych zaburzeń rozwoju ruchu i postawy powodujących ograniczenia aktywności ruchowej, którym często towarzyszą inne dysfunkcje, m.in.: zaburzenia czucia, percepcji, komunikacji, padaczka oraz wtórne problemy mięśniowo-szkieletowe (1). Zgodnie z ogłoszoną przez WHO Międzynarodową Klasyfikacją Funkcjonowania, Niepełnosprawności i Zdrowia – ICF (International Classification of Functioning, Disability and Health) (2, 3), proces leczenia i rehabilitacji pacjentów z MPD powinien być rozważany na trzech poziomach: struktury ciała, aktywności oraz uczestnictwa w życiu codziennym pacjenta (2). Biorąc pod uwagę złożoność i mnogość problemów występujących u pacjentów z MPD oraz potrzebę planowania terapii na wszystkich poziomach ICF, ważne jest, aby członkowie interdyscyplinarnych zespołów zajmujących się leczeniem tych pacjentów posługiwali się ujednoliconym sposobem klasyfikacji obserwowanych objawów i ich nasilenia oraz wiarygodnymi narzędziami badawczymi do oceny efektów terapii (4, 5). Niemniej jednak, nie dla wszystkich zaburzeń i dysfunkcji w MPD istnieją wiarygodne skale czy sposoby klasyfikacji mogące pomóc w ocenie postępów leczenia (1). Przed podjęciem programu usprawniania w pierwszej kolejności powinny zostać określone zarówno krótko-, jak i długoterminowe cele terapii. Jedną z uniwersalnych skal, którą można wykorzystać do oceny postępów prowadzonej terapii różnorodnych zaburzeń występujących w MPD, biorąc pod uwagę także indywidualny cel danego pacjenta oraz wszystkie poziomy ICF, jest skala GAS (Goal Attainment Scaling) (6, 7). Za cel pracy przyjęto omówienie w specjalistycznym polskim piśmiennictwie z zakresu pediatrii ogólnej zagadnienia praktycznego wykorzystania skali GAS do ustalania celów oraz oceny postępów leczenia i rehabilitacji dzieci z MPD.
Skala GAS
Skala GAS została opracowana w 1968 roku przez Kiresuka i Shermana do oceny programów leczenia chorób psychicznych (8). Od tamtego czasu do chwili obecnej zwiększył się zdecydowanie zakres jej wykorzystania, szczególnie do oceny postępów leczenia i rehabilitacji pacjentów z zaburzeniami neurologicznymi (9-14). Dziś jest coraz częściej stosowanym narzędziem. Skala GAS służy do ilościowej oceny, w jakim stopniu został osiągnięty zamierzony cel procesu terapii (15). Przed rozpoczęciem wdrażania programu leczenia, interdyscyplinarny zespół terapeutyczny uzgadnia wraz z pacjentem i/lub jego opiekunem indywidualny cel terapii, biorąc pod uwagę zarówno to, że może nie zostać on osiągnięty, jak i to, że poprawa stanu pacjenta może być większa niż wstępnie zakładano (7, 15). W oryginalnej procedurze wykorzystania skali GAS cele terapii opisuje się a priori, używając pięciu stopni z zakresu od -2 do 2 (15). Wartości -1 odpowiada aktualny, wyjściowy stan pacjenta (jest to zalecane i pomocne w ustaleniu wyniku wyjściowego skali) (16). Gdy nie jest możliwe pogorszenie w zakresie stawianego celu, stan wyjściowy określany jest na -2. Wartości O odpowiada osiągnięcie oczekiwanego celu terapii. Wartość -2 opisuje poziom mniejszy niż zaplanowany, tzn. pogorszenie w stosunku do stanu wyjściowego. Wartościom +1 i +2 odpowiada większa i dużo większa poprawa stanu pacjenta w odniesieniu do zaplanowanego efektu terapii (15). Przy określaniu powyższych stopni należy zwrócić uwagę, aby dwóm sąsiadującym stopniom odpowiadała zawsze różnica istotna z klinicznego punktu widzenia. Ważne jest również, by różnice między sąsiadującymi stopniami można było traktować jako równe (17, 18). Zespół terapeutyczny ustalając cel terapii może nadać mu dwa atrybuty: stopień istotności i stopień trudności jego osiągnięcia. Klasyfikacja następuje przy uwzględnieniu opinii pacjenta i/lub jego rodzica/opiekuna (7, 15). Nadawanie celom stopnia istotności i trudności nie jest jednak konieczne. Niektórzy autorzy nie widzą wyraźnych korzyści wynikających z takiego postępowania (15). Jeżeli zespół terapeutyczny zdecyduje się na określenie poziomu atrybutów przyjętych celów, powinien klasyfikować je w zakresie od O (wcale) do 3 (bardzo). W przeciwnym wypadku należy przyjąć, że ich wartość wynosi 1 (15). Skala GAS pozwala na przedstawienie efektu terapii w sposób ilościowy przy wykorzystaniu następującej formuły matematycznej (7, 15):
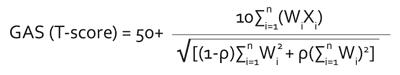
Symbol „Σ” oznacza sumowanie, tak więc dla przykładu:

Pozostałe oznaczenia we wzorze:
n – liczba celów,
Wi – waga i-tego celu obliczana jako iloczyn wartości istotności z wartością trudności tego celu; jeśli zespół nie określa poziomu istotności i trudności celu, to należy przyjąć wartość 1,
Xi – zaznaczony na skali wynik (dla i-tego celu) wyjściowy lub po zakończonym procesie terapii w kontekście przyjętych celów (od -2 do +2),
ρ – oczekiwany poziom korelacji celów (7, 15).
W celu ułatwienia korzystania ze skali, przyjmuje się, że wynik korelacji wynosi 0,3 (8). Biorąc to pod uwagę, równanie upraszcza się do następującego (7, 15):
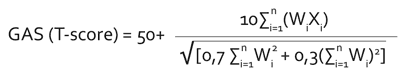
W przypadku jednego tylko celu terapii wynik w skali GAS nie zależy od wagi celu (a więc istotności i/lub trudności jego osiągnięcia), równanie wówczas upraszcza się do postaci:
GAS (T-score) = 50 + 10X
W celu ułatwienia korzystania z wyżej przedstawionego wzoru, na stronie internetowej King’s College London udostępniono bezpłatny arkusz kalkulacyjny przygotowany w programie Microsoft Excel, za pomocą którego można obliczyć w skali GAS początkowy i końcowy (po terapii) stan pacjenta oraz osiągnięty postęp (19).
Wyznaczanie celów terapii nie jest proste i może być czasochłonne (20). Może się zdarzyć, że ustalony już cel nie jest wystarczająco precyzyjny i w pełni jasny dla któregoś z członków zespołu terapeutycznego, samego pacjenta lub jego opiekunów (21). Pomocna w szybszym ustalaniu optymalnych, sprecyzowanych celów terapii oraz ujednoliceniu stosowania skali GAS jest metoda SMART (21). Polega ona na tym, że podczas wybierania i opisywania celu leczenia i rehabilitacji zespół terapeutyczny powinien odpowiedzieć, zgodnie z brzmieniem tego akronimu, na pytania, czy założony cel dla indywidualnego pacjenta jest: specyficzny (ang. Specific), mierzalny (ang. Measurable), osiągalny (ang. Achievable), realny (ang. Realistic) oraz określony w czasie (ang. Timely). Podczas ustalania celu przy wykorzystaniu metody SMART należy również rozważyć cztery aspekty: docelową aktywność fizyczną, potrzebę ewentualnego wsparcia (np. zaopatrzenia ortopedycznego), ilościową ocenę wykonania danej aktywności oraz czas potrzebny do osiągnięcia pożądanego stanu (21). Bovend’Eerdt i wsp. opisując możliwość wykorzystania metody SMART w ustalaniu celów rehabilitacji, podkreślili, że sukces w wyznaczaniu i osiąganiu celów zależy od ich precyzyjnego formułowania. Autorzy zaznaczyli, że metoda SMART oszczędza czas i upraszcza formułowanie celów (21).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Rosenbaum P, Paneth N, Leviton A et al.: A report: the definition and classification of cerebral palsy April 2006. Dev Med Child Neurol Suppl 2007; 109: 8-14. 2. Rosenbaum P, Stewart D: The World Health Organization International Classification of Functioning, Disability, and Health: A Model to Guide Clinical Thinking, Practice and Research in the Field of Cerebral Palsy. Semin Pediatr Neurol 2004; 11: 5-10. 3. Kiekens C, Peers K: Evidence-based rehabilitation transferred into clinic. J Rehabil Med 2008; 47 (suppl.): 15-16. 4. Taczała J, Wolińska O, Segit-Krajewska M: The Importance of Unified Medical Records in a Long-Term Multidisciplinary Rehabilitation of CP Children. Prz Med Uniw Rzesz Inst Leków 2013; 4: 525-535. 5. Dekker J, Dallmeijer AJ, Lankhorst GJ: Clinimetrics in rehabilitation medicine: current issues in developing and applying measurement instruments. J Rehabil Med 2005; 37: 193-201. 6. Steenbeek D, Ketelaar M, Galama K, Gorter JW: Goal attainment scaling in paediatric rehabilitation: a critical review of the literature. Dev Med Child Neurol 2007; 49: 550-556. 7. Steenbeek D, Ketelaar M, Galama K, Gorter JW: Goal Attainment Scaling in paediatric rehabilitation: a report on the clinical training of an interdisciplinary team. Child Care Health Dev 2008; 34: 521-529. 8. Kiresuk, TJ, Sherman RE: Goal attainment scaling: A general method for evaluating comprehensive community mental health programs. Community Mental Health Journal 1968; 4: 443-453. 9. Steenbeek D, Meester-Delver A, Becher JG, Lankhorst GJ: The effect of botulinum toxin type A treatment of the lower extremity on the level of functional abilities in children with cerebral palsy: evaluation with goal attainment scaling. Clin Rehabil 2005; 19: 274-282. 10. Hoare BJ, Imms C, Rawicki HB, Carey L: Modified constraint-induced movement therapy or bimanual occupational therapy following injection of Botulinum toxin-A to improve bimanual performance in young children with hemiplegic cerebral palsy: a randomised controlled trial methods paper. BMC Neurol 2010; 10: 58. 11. Desloovere K, Schörkhuber V, Fagard K et al.: Botulinum toxin type A treatment in children with cerebral palsy: evaluation of treatment success or failure by means of goal attainment scaling. Eur J Paediatr Neurol 2012; 16: 229-236. 12. Turner-Stokes L, Williams H, Johnson J: Goal attainment scaling: does it provide added value as a person-centred measure for evaluation of outcome in neurorehabilitation following acquired brain injury? J Rehabil Med 2009; 41: 528-535. 13. Turner-Stokes L, Baguley IJ, De Graaff S et al.: Goal attainment scaling in the evaluation of treatment of upper limb spasticity with botulinum toxin: a secondary analysis from a double-blind placebo-controlled randomized clinical trial. J Rehabil Med 2010; 42: 81-89. 14. Khan F, Pallant JF, Turner-Stokes L: Use of goal attainment scaling in inpatient rehabilitation for persons with multiple sclerosis. Arch Phys Med Rehabil 2008; 89: 652-659. 15. Turner-Stokes L: Goal attainment scaling (GAS) in rehabilitation: a practical guide. Clin Rehabil 2009; 23: 362-370. 16. Rockwood K, Joyce B, Stolee P: Use of goal attainment scaling in measuring clinically important change in cognitive rehabilitation patients. J Clin Epidemiol 1997; 50: 581-588. 17. King GA, McDougall J, Palisano J et al.: Goal attainment scaling: its use in evaluating pediatric therapy programs. Phys Occup Ther Pediatr 1999; 15: 31-52. 18. McDougall J, King G: Goal attainment scaling: Description, utility and applications in pediatric therapy services. 2nd ed. Thames Valley Children’s Centre, London, Ontario 2007. 19. http://www.kcl.ac.uk/lsm/research/divisions/cicelysaunders/resources/tools/gas.aspx. 20. Steenbeek D, Gorter JW, Ketelaar M et al.: Responsiveness of Goal Attainment Scaling in comparison to two standardized measures in outcome evaluation of children with cerebral palsy. Clin Rehabil 2011; 25: 1128-1139. 21. Bovend’Eerdt TJ, Botell RE, Wade DT: Writing SMART rehabilitation goals and achieving goal attainment scaling: a practical guide. Clin Rehabil 2009; 23: 352-361. 22. Reid SM, Carlin JB, Reddihough DS: Using the Gross Motor Function Classification System to describe patterns of motor severity in cerebral palsy. Dev Med Child Neurol 2011; 53: 1007-1012. 23. Eliasson AC, Krumlinde-Sundholm L, Rösblad B et al.: The Manual Ability Classification System (MACS) for children with cerebral palsy: scale development and evidence of validity and reliability. Dev Med Child Neurol 2006; 48: 549-554. 24. Sienkiewicz D, Kułak W, Buzalska A et al.: Skale funkcjonalne stosowane u dzieci z mózgowym porażeniem dziecięcym. Neurol Dziec 2009; 18: 73-78. 25. Gajewska E: Nowe definicje i skale funkcjonalne stosowane w mózgowym porażeniu dziecięcym. Neurol Dziec 2009; 18: 67-72. 26. Michalska A, Wendorff J: Funkcjonalne systemy klasyfikacyjne w mózgowym porażeniu dziecięcym – Communication Function Classification System. Neurol Dziec 2014; 23: 35-38. 27. Steenbeek D, Ketelaar M, Lindeman E et al.: Interrater reliability of goal attainment scaling in rehabilitation of children with cerebral palsy. Arch Phys Med Rehabil 2010; 91: 429-435. 28. Wesdock KA, Kott K, Sharps C: Pre- and postsurgical evaluation of hand function in hemiplegic cerebral palsy: exemplar cases. J Hand Ther 2008; 21: 386-397. 29. Löwing K, Bexelius A, Carlberg EB: Goal-directed functional therapy: a longitudinal study on gross motor function in children with cerebral palsy. Disabil Rehabil 2010; 32: 908-916.