© Borgis - Postępy Nauk Medycznych 1/2016, s. 16-21
*Piotr Radwan-Röhrenschef1, Katarzyna Lewandowska1, Wojciech Skorupa1, Roman Sosnowski2, Tomasz Demkow2, Jan Kuś1
Przerzuty raka jądra do płuc – opis trzech przypadków
Metastases of the testicular cancer to the lungs – a description of three cases
1I Klinika Chorób Płuc, Instytut Gruźlicy i Chorób Płuc, Warszawa
Kierownik Kliniki: prof. dr hab. med. Jan Kuś
2Klinika Nowotworów Układu Moczowego, Centrum Onkologii – Instytut im. Marii Skłodowskiej-Curie, Warszawa
Kierownik Kliniki: prof. dr hab. med. Tomasz Demkow
Streszczenie
Płuca są częstą lokalizacją przerzutów nowotworów złośliwych innych narządów, m.in. raka jądra, co objawia się zmianami w badaniu radiologicznym klatki piersiowej. Chorzy najczęściej są kierowani do oddziałów i poradni chorób płuc z wstępnym rozpoznaniem guza płuca. Pierwszym parametrem różnicującym może być wiek chorych, którzy zwykle są znacznie młodsi, niż chorzy na raka płuca. Niestety choroba jest rozpoznawana późno, często w znacznym stopniu zaawansowania. Przerzuty raka jądra mogą odbywać się drogą limfatyczną i krwiopochodną. W artykule przedstawiamy opisy trzech takich chorych. U opisywanych chorych obserwowano zarówno zmiany ogniskowe w miąższu płuc, jak i powiększenie węzłów chłonnych oraz wysięk opłucnowy. We wszystkich przypadkach przyczyną zgłoszenia się do lekarza były dolegliwości związane z układem oddechowym, pomimo świadomości nieprawidłowego wyglądu jąder u każdego pacjenta. Rozpoznanie postawiono w wysokim stopniu zaawansowania, co przełożyło się na brak skuteczności leczenia i niekorzystne zejście choroby. Prezentujemy te przypadki w celu uświadomienia lekarzom wszystkich specjalności problemu nowotworów jąder, które rozpoznane w odpowiednim czasie mogą być skutecznie leczone, co przekłada się na wieloletnie przeżycie chorych.
Summary
The lungs are very often a place of the first manifestation of the malignant neoplasms of other organs. Among them there is a testicular cancer. The patients are referred to the pulmonologist with the initial diagnosis of the lung tumor. Initially, the lung cancer may be suspected, because of the radiological presentation. The first feature that may help in differential diagnosis is the young age. Typically, patients with lung cancer are older. In this paper we present cases of three patients with metastases of the testicular cancer to the lungs. Metastases of testicular tumors may proceed via both lymphatic and blood vessels. In these patients tumors of the lung parenchyma, enlarged lymph nodes as well as pleural effusion were noted. All patients sought medical advice because of respiratory problems, althoug they had noticed the testicular enlargement before. The diagnosis was established late, that caused low effectiveness of treatment and bad outcome. We present these cases in order to make physicians aware of the problem of testicular neoplasms, as early diagnosis is crucial for the proper treatment and good prognosis.

Wstęp
Płuca są miejscem przerzutów różnych nowotworów złośliwych o pierwotnym umiejscowieniu pozapłucnym. Najczęściej dotyczy to raka jelita grubego, piersi, nerki, czerniaka oraz mięsaków kości i tkanek miękkich (1). Częste są również przerzuty w przebiegu nowotworów wywodzących się z komórek zarodkowych. Do takich zaliczamy raki jąder (2). W klasyfikacji WHO nowotwory jąder dzielimy na nowotwory o jednym typie utkania histologicznego (m.in. nasieniak, rak zarodkowy, potworniak) i na nowotwory o więcej niż jednym typie utkania histologicznego (m.in. rak zarodkowy i potworniak, nabłoniak kosmówkowy i jakikolwiek inny typ utkania, inne połączenia utkania) (3). Częstsze są przerzuty raków nienasieniakowych. Przerzuty z tego narządu do płuc mogą odbywać się drogą limfatyczną (nasieniaki) i krwiopochodną (nienasieniakowe raki jąder). Przerzuty raka jąder w badaniu radiologicznym mają najczęściej obraz pojedynczych lub mnogich, niezbyt licznych guzów lub guzków. Niestety choroba często jest rozpoznawana późno, w dużym stopniu zaawansowania.
Poniżej przedstawiamy trzy takie przypadki, które zostały skierowane do naszej kliniki z podejrzeniem guza płuca.
Opisy przypadków
Przypadek 1
29-letni mężczyzna został przyjęty do kliniki w ramach „ostrego dyżuru” z powodu duszności spoczynkowej i ogólnego osłabienia. Chory skarżył się na trwający od dwóch miesięcy kaszel z odkrztuszaniem białej wydzieliny oraz trwający od trzech tygodni przed hospitalizacją ból w lewej połowie klatki piersiowej. Chory wcześniej był leczony przez lekarza POZ z powodu podejrzenia zapalenia płuc ciprofloksacyną. Przy przyjęciu chory był w stanie dość ciężkim, z dusznością spoczynkową, blady. W badaniu przedmiotowym ciśnienie systemowe wynosiło 120/80 mmHg, była obecna tachykardia 130/min, saturacja wynosiła 89%. Osłuchowo były słyszalne obustronnie pojedyncze ciche świsty. W badaniu palpacyjnym były wyczuwalne węzły chłonne nadobojczykowe lewe, a w jamie brzusznej zmiany guzowate w jej prawej połowie. Lewe jądro znacznie powiększone, o wymiarach ok. 7 x 15 cm. W badaniach laboratoryjnych z odchyleń od normy zwracały uwagę: niedokrwistość – Hgb 10,1 g%, nadpłytkowość – 646 tys./mm3 oraz wysoka leukocytoza (20 tys./mm3) z przewagą granulocytów obojętnochłonnych.
W gazometrii obserwowano hipoksemię z hipokapnią (pO2 – 57 mmHg, pCO2 – 24,2 mmHg, pH – 7,45). W zdjęciu przeglądowym klatki piersiowej wykonanym ambulatoryjnie uwidoczniono obustronne poszerzenie cieni wnęk płucnych i liczne cienie okrągłe w obu płucach. Podejrzewając raka jądra, wykonano tomografię komputerową klatki piersiowej (opcja angio-CT) oraz jamy brzusznej i miednicy małej. W pierwszym badaniu opisano mnogie, niepoliczalne guzki i guzy w obu płucach o średnicy do 8 cm, miejscowo zlewające się z powiększonymi węzłami chłonnymi śródpiersia. Ponadto były widoczne powiększone węzły chłonne nadobojczykowe obustronnie, przytchawicze obustronnie, pod rozwidleniem tchawicy oraz okołoprzełykowe. W lewej głównej gałęzi tętnicy płucnej stwierdzono skrzeplinę (czop neo?). Natomiast w badaniu jamy brzusznej i miednicy małej uwidoczniono powiększoną wątrobę z licznymi zmianami ogniskowymi o morfologii przerzutów (największy do 10 cm średnicy), pakiety powiększonych do 7-8 cm węzłów chłonnych nadbrzusza i przestrzeni zaotrzewnowej otaczające aortę brzuszną oraz ciągnące się wzdłuż naczyń biodrowych wspólnych, wewnętrznych i zewnętrznych. Uwidoczniono również zakrzepicę w żyle głównej dolnej, płyn w jamie otrzewnej, drobne ognisko w trzonie kręgu L2 (podejrzenie przerzutu) oraz podejrzenie guza lewego jądra (ryc. 1-3).
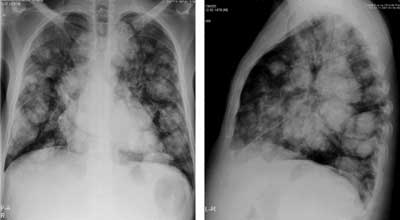
Ryc. 1. Zdjęcie przeglądowe klatki piersiowej (P-A i bok)
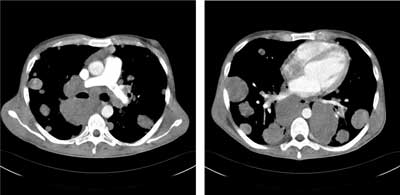
Ryc. 2. Tomografia komputerowa klatki piersiowej
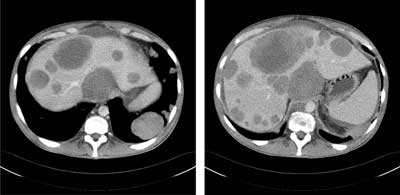
Ryc. 3. Tomografia komputerowa jamy brzusznej i miednicy małej
Wykonano biopsję cienkoigłową powiększonych nadobojczykowych węzłów chłonnych po stronie lewej. W badaniu cytologicznym stwierdzono masy martwicze oraz pojedyncze grupy komórek nowotworu złośliwego o znacznej atypii. Obraz histopatologiczny nie przemawiał za rozpoznaniem nasieniaka, nie pozwalał jednak wykluczyć rozrostu o typie „germ cell tumor” innego typu. Chory został przeniesiony do Kliniki Nowotworów Układu Moczowego Centrum Onkologii w Warszawie celem pogłębienia diagnostyki i leczenia. Na podstawie ponownej oceny preparatów cytologicznych wykonanych w Instytucie Gruźlicy i Chorób Płuc rozpoznano raka zarodkowego (carcinoma embryonale). Oznaczono też stężenia markerów nowotworowych, które były znacznie podwyższone: α-fetoproteiny (AFP – 348,8 IU/ml; N: 0-11 IU/ml) i gonadotropiny kosmówkowej (HCG – 1511 mIU/ml; N: 0-5 mIU/ml).
Ze względu na IV stopień zaawansowania choroby nowotworowej jako początkowe leczenie zastosowano chemioterapię (cisplatyna, etopozyd). Po trzech kursach uzyskano znaczną regresję zmian. Następnie wykonano lewostronną orchidektomię. W badaniu histopatologicznym uwidoczniono komórki potworniaka dojrzałego. W dalszym przebiegu choroby obserwowano progresję kliniczną i radiologiczną choroby pod postacią przerzutów do kręgosłupa i płuc. Zastosowano radioterapię na odcinek piersiowy i lędźwiowy kręgosłupa TH12-L5 i następczą chemioterapię (cisplatyna, ifosfamid). Przerzuty do płuc zostały zoperowane, najpierw wykonano lewostronną torakotomię i metastazektomię, a potem torakotomię prawostronną i usunięto guz ze śródpiersia górnego. W badaniu histopatologicznym zmian uwidoczniono komórki raka zarodkowego mieszanego przerzutowego (tumor germinalis mixtus methastaticus ad pulmonum). Dalsze losy chorego pozostają nieznane, chory nie zgłaszał się na kolejne wizyty kontrolne.
Przypadek 2
40-letni mężczyzna został przyjęty do kliniki w ramach „ostrego dyżuru” z powodu duszności oraz dużej ilości płynu w lewej jamie opłucnowej widocznego w zdjęciu przeglądowym klatki piersiowej. Tydzień przed przyjęciem do I Kliniki IGiCHP chory był hospitalizowany w szpitalu rejonowym w miejscu zamieszkania. Tam wykonano tomografię komputerową klatki piersiowej oraz punkcję płynu diagnostyczną i odbarczającą (wyniki badania laboratoryjnego płynu były niedostępne). W tomografii komputerowej klatki piersiowej uwidoczniono w polu środkowym i górnym płuca lewego nieregularne masy miękkotkankowe o wymiarach ok. 65 x 42 i 53 x 33 mm, liczne guzki w segmencie 4, 6 i 10 płuca prawego podejrzane o przerzuty z innego narządu, twór guzowaty o wymiarach 42 x 36 mm pomiędzy żyłą główną dolną a prawym nadnerczem, odcinkowo, nieregularnie pogrubiałą opłucną oraz dużą ilość wolnego płynu w lewej jamie opłucnej. Płyn miał charakter wysiękowy, w karcie wypisowej brakowało wyniku badania histopatologicznego. Przy przyjęciu do IGiChP chory był w stanie ogólnym średnim, z niewielką dusznością. W badaniu przedmiotowym ciśnienie systemowe wynosiło 120/80 mmHg, czynność serca – 70/min, saturacja – 92%. Osłuchowo nad prawym płucem był słyszalny szmer pęcherzykowy, nad lewym szmer był zniesiony (poza szczytem płuca). Zwracało też uwagę powiększone do ok. 15 cm w wymiarze podłużnym twarde lewe jądro. Wykonano zdjęcie przeglądowe klatki piersiowej i uwidoczniono dużą ilość płynu w lewej jamie opłucnej.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Jassem J: Nowotwory płuca i opłucnej. [W:] Gajewski P (red.): Interna Szczeklika 2012. Podręcznik chorób wewnętrznych. Medycyna Praktyczna, Kraków 2012: 721-733.
2. Roszkowski K: Przerzuty do płuc nowotworów o pierwotnym umiejscowieniu pozapłucnym. [W:] Rowińska-Zakrzewska E, Kuś J (red.): Choroby układu oddechowego. Wydawnictwo Lekarskie PZWL, Warszawa 2004: 612-622.
3. Stelmach A, Borówka A: Nowotwory układu moczowo-płciowego. [W:] Krzakowski M, Warzocha K (red.): Zalecenia postępowania diagnostyczno-terapeutycznego w nowotworach złośliwych. Tom I. Via Medica, Gdańsk 2007: 268-293.
4. Huyghe E, Muller A, Mieusset R et al.: Impact of diagnostic delay in testis cancer: results of a large population based study. Eur Urol 2007; 52: 1710-1716.
5. Kundra V: Testicular cancer. Seminars in Roentgenology 2004; 39(3): 437-450.
6. Wood A, Robson N, Tung K, Mead G: Patterns of supradiaphragmatic metastases in testicular germ cell tumors. Clinical Radiology 1996; 51: 273-276.
7. Bhalla R, Jones TM, Errington D, Roland NJ: Metastatic testicular seminoma – a case report. Auris Nasus Larynx 2002; 29: 219-222.



