© Borgis - Postępy Nauk Medycznych 2/2016, s. 103-109
*Anna Adamowicz-Salach1, Izabela Zdziechowicz1, Magdalena Romiszewska1, Bogumiła Michalewska2, Monika Pelc-Kłopotowska2, Michał Matysiak1, Urszula Makowska3, Urszula Demkow3
Niedokrwistość autoimmunohemolityczna u dzieci w pierwszym roku życia – doniesienie wstępne
Autoimmune hemolytic anemia in children in the first year of life – preliminary report
1Katedra i Klinika Pediatrii, Hematologii i Onkologii, Warszawski Uniwersytet Medyczny
Kierownik Kliniki: prof. dr hab. med. Michał Matysiak
2Zakład Immunologii Hematologicznej i Transfuzjologicznej, Instytut Hematologii i Transfuzjologii, Warszawa
Kierownik Zakładu: prof. dr hab. med. Ewa Brojer
3Zakład Diagnostyki Laboratoryjnej i Immunologii Klinicznej, Warszawski Uniwersytet Medyczny
Kierownik Zakładu: prof. dr hab. med. Urszula Demkow
Streszczenie
Niedokrwistości autoimmunohemolityczne (NAIH) należą do rzadko wykrywanych chorób. Nadmierne niszczenie krwinek czerwonych, a tym samym skrócenie czasu ich przeżycia spowodowane jest obecnością autoprzeciwciał, które są do nich skierowane. U niemowląt i dzieci NAIH występuje z częstością 0,2 na 100 000/rok. Trudności w rozpoznaniu choroby i leczeniu spowodowane są między innymi tym, że NAIH nakłada się na tzw. niedokrwistość pierwszego kwartału. W tym okresie czas przeżycia krwinek czerwonych, typu płodowego, z hemoglobiną F waha się od 65 do 90 dni.
W pracy przedstawiono trzy przypadki niedokrwistości autoimmunohemolitycznej u chłopców w wieku od 2 do 5 miesięcy, leczonych w Klinice Pediatrii, Hematologii i Onkologii WUM w latach 2014-2015. Na podstawie badań serologicznych wykryto u nich obecność autoprzeciwciał typu ciepłego. U wszystkich niemowląt w leczeniu stosowano kortykosteroidy, immunoglobuliny IgG we wlewach dożylnych oraz transfuzje koncentratu krwinek czerwonych. U jednego dziecka niedokrwistość autoimmunohemolityczna była dodatkowo powikłana wystąpieniem przejściowej retykulocytopenii. Po zastosowaniu erytropoetyny w trzech iniekcjach podskórnych w dawce 500 j./kg mc/tydzień uzyskano wzrost liczby retykulocyty.
W przypadku pierwszego chłopca 11 miesięcy od zastosowanego leczenia nie stwierdza się u niego żadnych cech hemolizy, morfologia krwi obwodowej jest prawidłowa. Dwaj pozostali chłopcy są nadal leczeni, przy czym u pierwszego z nich w badaniu serologicznym wykrywane są autoprzeciwciała, natomiast u ostatniego mimo klinicznych objawów hemolizy wyniki badania serologicznego są ujemne.
Summary
Autoimmune hemolytic anemia (AIHA) is a rarely diagnosed disease, especially in children. Increased destruction and decreased survival time of red blood cells is caused by autoantibodies directed against them. The incidence of AIHA among infants and children is 0.2 per 100 000 per year. Difficulties in diagnosis and proper treatment of AIHA in infants result from the simultaneous presence of other causes of anemia, e.g. anemia of the first quarter. During the first months of life the lifespan of red blood cells containing fetal hemoglobin is 65 to 90 days.
We report three cases of autoimmune hemolytic anemia in male infants aged between 2 and 5 months treated in the Department of Pediatrics, Hematology and Oncology of Medical University of Warsaw. Serological findings revealed the presence of warm type autoantibodies. In all cases therapy with corticosteroids, intravenous immunoglobulins (IVIG) and transfusion of packed red blood cells (pRBC) was applied. In one case AIHA was complicated with reticulocytopenia. The reticulocytes count increased after erythropoietin therapy, consisted of three subcutaneous injections in a dose of 500 U per kg per week.
In the first case, 11 months after completion of treatment there is no evidence of hemolysis and a complete blood count is within a normal range. Two other children continue therapy. In one patient autoantibodies are still present, while in the other one despite clinical features of hemolysis serological findings are negative.

Niedokrwistości autoimmunohemolityczne (NAIH) należą do chorób rzadko wykrywanych. Ich występowanie jest związane z zaburzeniami w układzie odpornościowym. Nadmierne niszczenie krwinek czerwonych, a tym samym skrócenie czasu ich przeżycia spowodowane jest obecnością autoprzeciwciał. Również u niemowląt i dzieci NAIH występuje rzadko, bo z częstością 0,2 na 100 000/rok (1-3). Przeważa wtórna postać, spowodowana przez inne choroby (53%), a w ponad jednej trzeciej przypadków jest to postać pierwotna. Śmiertelność wynosi u dzieci około 4%, wzrasta do 10%, jeżeli niedokrwistości towarzyszy immunologiczna małopłytkowość (zespół Evansa) (3). Podstawowa klasyfikacja NAIH związana jest z aktywnością autoprzeciwciał w określonej temperaturze in vivo oraz ich zdolnością do hemolizy lub aglutynacji w tych warunkach. Pozwala to na dokonanie podziału na autoprzeciwciała typu ciepłego i zimnego (1, 4-6).
Przedstawiamy trzy przypadki niemowląt w wieku od 2 do 5 miesięcy, leczonych w Klinice Pediatrii, Hematologii i Onkologii WUM w latach 2014-2015, które zachorowały na niedokrwistość autoimmunohemolityczną z przeciwciałami typu ciepłego. Uwzględniono przebieg kliniczny choroby, trudności terapeutyczne, a zwłaszcza wystąpienie NAIH z retykulocytopenią.
Opis przypadków
Przypadek 1
Niemowlę pięciomiesięczne przeniesione zostało do Kliniki ze szpitala rejonowego. Podczas hospitalizacji z powodu nieżytu żołądkowo-jelitowego z gorączką i sączącymi zmianami skórnymi w przebiegu skazy atopowej, stwierdzono głęboką niedokrwistość. Stężenie Hgb wynosiło 7,1 g/dl, liczba krwinek czerwonych była obniżona do 1,17 x 106/μL. Na podstawie wykonanych badań serologicznych rozpoznano niedokrwistość autoimmunohemolityczną z przeciwciałami typu ciepłego. Przetoczono koncentrat krwinek czerwonych (KKCz) i rozpoczęto podawanie kortykosteroidów dożylnie. W trzeciej dobie pobytu, wobec tendencji do dalszej anemizacji, dziecko przyjęto do tutejszego oddziału.
Przy przyjęciu stan ogólny chłopca był dobry, w badaniu fizykalnym stwierdzano bladość skóry, przyśpieszoną czynność serca. Narządy jamy brzusznej – wątroba i śledziona – nie były powiększone. W morfologii krwi obwodowej stwierdzono obniżenie stężenia Hgb do 8,8 g/dl, liczba krwinek czerwonych wynosiła 2,33 x 106/μL. Liczba retykulocytów wzrosła do 13,43%, a bezwzględna liczba (ang. absolute reticulocyte count – ARC) wynosiła 0,317 x 106/μL. Liczba krwinek białych wzrosła do 23,9 x 103/μL, liczba płytek krwi była w normie. CRP, stężenie bilirubiny, aktywność aminotransferaz i LDH były prawidłowe. Wykluczono zakażenie EBV (wirus Epsteina-Barr), CMV (wirus cytomegalii) i HCV (wirus zapalenia wątroby typu C). Badania USG jamy brzusznej i przezciemiączkowe były prawidłowe.
W badaniu serologicznym bezpośredni test antyglobulinowy (BTA) był dodatni. Na krwinkach stwierdzono autoprzeciwciała klasy IgG i składnik dopełniacza C3d. W surowicy wykrywano autoprzeciwciała typu ciepłego z większym powinowactwem do krwinek z antygenem e (z układu Rh) niż do krwinek bez tego antygenu. Fenotyp krwinek dziecka – DccEe K-. Na podstawie wykonanych badań zalecano przetaczanie krwinek o fenotypie DccEE K-. W leczeniu kontynuowano kortykosteroidy w postaci dożylnej, w dawce odpowiadającej 2 mg prednisonu/kg mc/dobę. Ze względu na nieskuteczność terapii i pogłębienie niedokrwistości: Hgb 8,3 g/dl, krwinki czerwone 1,65 x 106/μL, retykulocyty 18,8% (ARC = 0,311 x 106/μL), chłopcu przetoczono koncentrat krwinek czerwonych (KKCz). Dodatkowo, przez trzy kolejne dni stosowano immunoglobuliny (IgGiv) w łącznej dawce 2 g/kg mc. Po 10 dniach pobytu w Oddziale chłopiec został wypisany do domu. Stężenie Hgb wzrosło do 13,0 g/dl, liczba krwinek czerwonych była obniżona ze względu na obecność agregatów i wynosiła 2,03 x 106/μL, retykulocyty obniżyły się do 3,69% (ARC = 0,085 x 106/μL). Zalecono kontynuowanie podawania prednisonu w zmniejszonej dawce 1,5 mg/kg mc/dobę. Po dwóch tygodniach w kontrolnej morfologii stwierdzono stężenie Hgb 12,3 g/dl, liczba krwinek czerwonych wynosiła 3,65 x 106/μL, liczba retykulocytów 4,03% (ARC = 0,148 x 106/μL). Rozpoczęto dalszą modyfikację dawki prednisonu. Po 2 miesiącach od zachorowania uzyskano normalizację układu czerwonokrwinkowego, stężenie Hgb wynosiło 11,3 g/dl, liczba krwinek czerwonych 3,87 x 106/μL, retykulocyty 6,1% (ARC = 0,236 x 106/μL). W badaniu serologicznym BTA nadal był dodatni, na krwinkach czerwonych obecne były autoprzeciwciała klasy IgG oraz składnik dopełniacza C3d. Ponownie wystąpiło nasilenie hemolizy, po zwiększeniu dawki kortykosteroidów stężenie hemoglobiny i liczba krwinek czerwonych zaczęły stopniowo rosnąć. Wobec ustępowania niedokrwistości, po 5 miesiącach leczenia całkowicie odstawiono kortykosteroidy. W morfologii krwi obwodowej stężenie Hgb wynosiło 13,0 g/dl, liczba krwinek czerwonych 4,82 x 106/μL. Chłopiec nadal pozostaje pod opieką Kliniki Pediatrii, Hematologii i Onkologii w Warszawie. W badaniach kontrolnych, po roku od zachorowania, nie stwierdzano niedokrwistości, stężenie Hgb utrzymywało się na poziomie 12,0 g/dl, liczba krwinek czerwonych wynosiła 4,63 x 106/μL, retykulocytów 1,35% (ARC = 0,063 x 106/μL). Wyniki badań laboratoryjnych – stężenia hemoglobiny i liczby krwinek czerwonych w trakcie obserwacji przedstawiono na rycinie 1.
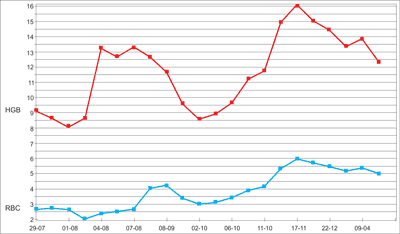
Ryc. 1. Przypadek 1. Zmiany w stężeniu hemoglobiny i liczbie krwinek czerwonych w trakcie obserwacji
Przypadek 2
Prawie dwumiesięczne niemowlę płci męskiej przyjęto do naszej Kliniki z powodu wykrycia głębokiej niedokrwistości. W badaniach morfologii krwi obwodowej wykonanych ambulatoryjnie stwierdzono, że stężenie Hgb wynosiło 4,6 g/dl, a liczba krwinek czerwonych obniżyła się do 1,4 x 106/μL.
Niemowlę było urodzone z ciąży I, o czasie, siłami natury, w dobrym stanie ogólnym. Do 23. doby życia z powodu podejrzenia infekcji wewnątrzmacicznej wymagało hospitalizacji w oddziale patologii noworodka. W 5. tygodniu życia chłopiec ponownie został przyjęty do szpitala z powodu zapalenia oskrzelików wywołanego przez RSV (ang. respiratory syncytial virus). W trakcie leczenia wystąpiła niedokrwistość, konieczne było wykonanie transfuzji uzupełniającej. Po powrocie do domu rozwijał się prawidłowo. Na kilka dni przed przyjęciem do szpitala został zaszczepiony szczepionką poliwalentną.
Przy przyjęciu do Kliniki chłopiec był w stanie ogólnym dość dobrym. W badaniu fizykalnym stwierdzono zażółcenie powłok skórnych i tachykardię do 180 skurczów/min. Nie stwierdzono powiększenia narządów miąższowych. Wykonano badania laboratoryjne, w których potwierdzono obniżenie stężenia Hgb do 4,8 g/dl. Liczba krwinek czerwonych wynosiła 1,47 x 106/μL. Obecność retykulocytów była zwiększona do 5,61%, a ich bezwzględna liczba wynosiła 0,1407 x 106/μL. Zwiększyła się liczba krwinek białych do 21,0 x 103/μL oraz płytek krwi do 785 x 103/μL. CRP wynosiło 2,1 mg/dl. Stężenie bilirubiny wzrosło do 6,4 mg/dl. Aktywność aminotransaminaz i LDH były w normie. U chłopca wykluczono infekcję CMV i EBV. Badania USG jamy brzusznej i przezciemiączkowe były prawidłowe.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Petz LD, Garratty G: Immune hemolytic anemias. Elsevier Inc., Philadelphia 2004.
2. Lechner K, Jäger U: How I treat autoimmune hemolytic anemias in adults. Blood 2010; 116: 1831-1838.
3. Zannella A, Barcellini W: Treatment of autoimmune hemolytic anemia. Haematologica 2014; 90: 1547-1554.
4. Adamowicz-Salach A, Fabijańska-Mitek J: Niedokrwistości autoimmunohemolityczne. [W:] Socha J (red.): Choroby autoimmunologiczne u dzieci. PZWL, Warszawa 2005.
5. Adamowicz-Salach A: Niedokrwistości autoimmunohemolityczne. [W:] Chybicka A, Sawicz-Birkowska K (red.): Onkologia i hematologia dziecięca. Wyd. I. PZWL, Warszawa 2008: 879-883.
6. Michalewska B: Niedokrwistości autoimmunohemolityczne. [W:] Korsak J, Łętowska M (red.): Transfuzjologia kliniczna. α-medica Press, Bielsko-Biała 2009: 87-100.
7. Wołowiec M, Adamowicz-Salach A, Gołębiewska-Staroszczyk S et al.: Autoimmune hemolytic anemia in children during 2004-2014 in the Department of Pediatrics, Hematology and Oncology, Warsaw Medical University. Pol Ann Med 2015; 22: 119-123.
8. Vaglio S, Arista MC, Perrone MP et al.: Autoimmune hemolytic anemia in childhood: serologic features in 100 cases. Transfusion 2007; 47: 50-54.
9. Aladjidi N, Leverger G, Leblanc T et al.: New insights into childhood autoimmune hemolytic anemia. Haematologica 2011; 96: 655-663.
10. Jastaniah WA, Pritchard SL, Wu JK et al.: Hyperuricemia and retikulocytopenia in association with autoimmune hemolytic anemia in two children. Am J Clin Path 2004; 122: 849-854.
11. Blackall DP: Warm-reactive autoantibodies in pediatric patients: clinical and serologic correlation. J Pediatr Hematol Oncol 2007; 29: 792-796.
12. Arbach O, Funck R, Seibt F, Salama A: Erytropoietin may improve anemia in patients with autoimmune hemolytic anemia associated with reticulocytopenia. Transfus Med Hemother 2012; 39: 221-223.
13. Salama A, Hartnack D, Lindemann H-W et al.: The effect of erytropoiesis-stimulating agents in patients with therapy-refractory autoimmune hemolytic anemia. Transfus Med Hemother 2014; 41: 462-468.
14. Shattner A: Consequence or coincidence? The occurrence, pathogenesis and significance of autoimmune manifestations after viral vaccines. Vaccine 2005; 23: 3876-3886.
15. Naleway AL, Belongia EA, Donahue JG: Risk of immune hemolytic anemia in children following immunization. Vaccine 2009; 27: 7394-7397.
16. Motta M, Cavazza A, Migliori C et al.: Autoimmune haemolytic anaemia in a newborn infant. Arch Dis Child Fetal Neonatal Ed 2003; 88, www.archdischild.com. Downloaded: http://fn.bmj.com/.
17. Zecca M, Nobili B, Ramenghi U et al.: Rituximab for the treatment of refractory autoimmune hemolytic anemia in children. Blood 2003; 15: 101.
18. Svahn J, Fioredda F, Calvillo M et al.: Rituximab-based immunosuppression for autoimmune haemolytic anaemia in infants. Brit J Haematol 2009; 145: 96-100.

