© Borgis - Nowa Pediatria 2/2016, s. 47-52
Halszka Kamińska, Jacek Skiendzielewski, *Bożena Werner
Ocena stężenia NT-proBNP w przebiegu idiopatycznego tętniczego nadciśnienia płucnego u 11-letniej dziewczynki
NT-proBNP concentration assessment in course of idiopathic arterial pulmonary hypertension in 11-year old girl
Klinika Kardiologii Wieku Dziecięcego i Pediatrii Ogólnej, Warszawski Uniwersytet Medyczny
Kierownik Kliniki: prof. dr hab. n. med. Bożena Werner
Summary
Blood serum concentration of N-terminal pro brain natriuretic peptide (NT-proBNP) is known to be valuable tool in diagnosis, assessment and follow up of patients with cardiovascular diseases, especially complicated with ventricular dysfunction and heart failure. Diagnostic and prognostic usefulness of NT-proBNP was established in both adult and pediatric population. Right heart failure as a complication of pulmonary arterial hypertension in children is connected with poor prognosis and increased risk of death. The authors present 11-year old girl with progressing symptoms of heart failure (low exercise tolerance and fatigue) in whom diagnosis of idiopathic arterial pulmonary hypertension was established based on echocardiography and cardiac catheterization. NT-proBNP was used to monitor the severity of disease showing positive relationship with patient’s functional status, response to pharmacological treatment, hemodynamic and echocardiographic parameters during 3 years follow-up.

Wstęp
Idiopatyczne tętnicze nadciśnienie płucne to rzadka, przewlekła choroba o złym rokowaniu. Objawy wynikające z postępującej niewydolności prawej komory serca rozwijają się podstępnie – jako ograniczenie tolerancji wysiłku, omdlenia, okresowo obrzęki obwodowe. Do postawienia rozpoznania konieczne jest wykonanie cewnikowania serca z oceną średniego ciśnienia krwi w pniu płucnym.
NT-proBNP jest wartościowym biomarkerem pozwalającym na ocenę stopnia nasilenia niewydolności prawej komory, a pośrednio – nadciśnienia płucnego. Z uwagi na wysoką dostępność stanowi istotne narzędzie w długofalowej obserwacji pacjentów z tętniczym nadciśnieniem płucnym – zarówno w momencie rozpoznania, jak i monitorowaniu zaostrzeń, progresji choroby i jej odpowiedzi na stosowane leczenie.
Opis przypadku
Jedenastoletnia dziewczynka, dotychczas uznawana za zdrową, została skierowana do Kliniki Kardiologii z powodu obniżonej tolerancji wysiłku fizycznego.
Dolegliwości nasilały się od około roku – początkowo objawy ujawniały się głównie podczas intensywnych lub długotrwałych wysiłków na zajęciach wychowania fizycznego w szkole, ewoluując stopniowo do nietolerancji prostych czynności domowych. Z tego powodu dziewczynka była konsultowana kardiologicznie i skierowano ją do pilnej diagnostyki w warunkach szpitalnych.
Przy przyjęciu do Kliniki Kardiologii stan dziecka był dość dobry; nie obserwowano duszności, częstość oddechów wynosiła 17/min; saturacja w pomiarze przezskórnym 98-99%. Uwagę zwracały: niska w stosunku do wzrostu masa ciała (BMI 15 kg/m2) i bladość powłok skórnych. Stwierdzono wyraźne uwypuklenie okolicy przedsercowej z przemieszczeniem hiperkinetycznego uderzenia koniuszkowego serca w prawo, czynność serca miarowa 85/min, w polu osłuchiwania zastawki płucnej silnie akcentowany II ton serca, cichy szmer skurczowy w II międzyżebrzu przy lewym brzegu mostka. Dziewczynka wyraźnie unikała aktywności fizycznej, nie przejawiała chęci do opuszczania łóżka szpitalnego.
W wykonanych przy przyjęciu badaniach laboratoryjnych nie obserwowano istotnych odchyleń w zakresie morfologii i biochemii, jonogramu, koagulogramu ani panelu enzymów sercowych, natomiast stężenie NT-proBNP było podwyższone do 22 270 pg/ml (przy normie do 125 pg/ml).
W zapisie EKG stwierdzono odchylenie osi elektrycznej serca w prawo z cechami powiększenia i przerostu prawej komory serca i powiększenia prawego przedsionka (ryc. 1). W badaniu radiologicznym klatki piersiowej sylwetka serca była znacznie powiększona, wskaźnik sercowo-płucny wynosił 0,62, obraz naczyń krążenia płucnego prawidłowy (ryc. 2). Badaniem echokardiograficznym (ryc. 3) uwidoczniono znaczne powiększenie prawej komory i prawego przedsionka oraz poszerzenie żył systemowych, wątrobowych i pnia płucnego. Zarejestrowano umiarkowaną (II stopnia) niedomykalność zastawki trójdzielnej. Na podstawie prędkości przepływu niedomykalności trójdzielnej obliczono gradient ciśnienia skurczowego pomiędzy prawą komorą a prawym przedsionkiem i oszacowano wartość ciśnienia skurczowego w prawej komorze na 70 mm Hg. Nie zarejestrowano przecieku na poziomie przegród serca ani przewodu tętniczego. Przepływ w pniu płucnym miał wyraźne cechy nadciśnienia płucnego, zarejestrowano I stopnia niedomykalność zastawki płucnej z gradientem ciśnienia rozkurczowego pomiędzy pniem płucnym a prawą komorą do 38 mm Hg. Profil krzywej przepływu w pniu płucnym wskazywał na nadciśnienie, skrócony czas akceleracji do 74 ms – 22% czasu wyrzutu (331 ms); wychylenie płaszczyzny pierścienia zastawki trójdzielnej (TAPSE) 16 mm. Podczas testu 6-minutowego marszu dziewczynka pokonała dystans 504 m, a w badaniu ergospirometrycznym na cykloergometrze rowerowym stwierdzono znaczne obniżenie tolerancji wysiłku z maksymalnym pochłanianiem tlenu 18 ml/kg/min.
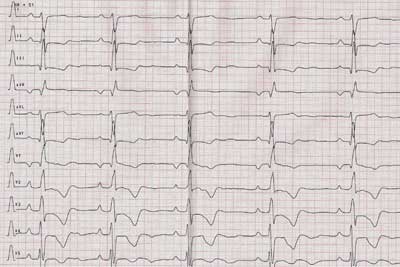
Ryc. 1. EKG pacjentki – 50 mm/s – odchylenie osi serca w prawo oraz cechy przerostu prawej komory i prawego przedsionka
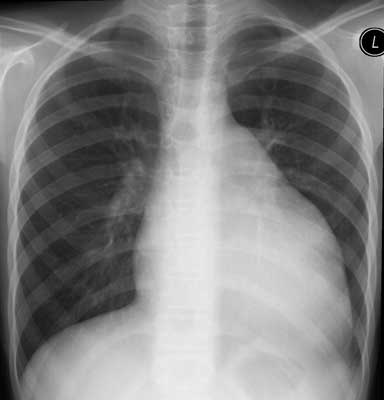
Ryc. 2. Badanie radiologiczne klatki piersiowej w projekcji AP – powiększona sylwetka serca

Ryc. 3. Badanie echokardiograficzne – projekcja 4-jamowa – widoczne powiększenie prawej komory i prawego przedsionka. RV – prawa komora, RA – prawy przedsionek, LV – lewa komora, LA – lewy przedsionek
Wykluczono wadę serca jako przyczynę nadciśnienia płucnego. Diagnostykę laboratoryjną i obrazową poszerzono o badania w kierunku innych potencjalnych przyczyn nadciśnienia płucnego – chorób tkanki łącznej i chorób płuc, zaburzeń hematologicznych (w tym zaburzeń krzepnięcia), chorób metabolicznych, mikrozatorowości płucnej, nadciśnienia wrotnego, zakażenia HIV, zaburzeń snu – nie stwierdzając odchyleń od normy.
Cewnikowaniem serca potwierdzono nadciśnienie płucne z ciśnieniem w prawej komorze 82/8 mm Hg, a w pniu płucnym 83/30 mm Hg, ciśnienie średnie 54 mm Hg przy wartości ciśnienia w aorcie 95/47 (ciśnienie średnie 62 mm Hg) i ciśnieniem zaklinowania Wedge 11 mm Hg; ciśnienie w prawym przedsionku wynosiło 24/20 mm Hg. Opór w krążeniu płucnym wyniósł 15,6 j. Wooda/m2 ze stosunkiem oporu płucnego do systemowego 1:1. Wykonano próbę z tlenkiem azotu podanym do inhalacji w dawce 10 ppm w ciągu 15 min, uzyskując spadek ciśnienia w pniu płucnym do 65/30 (ciśnienie średnie 44 mm Hg). U dziewczynki rozpoznano idiopatyczne tętnicze nadciśnienie płucne i zakwalifikowano ją do programu farmakologicznego leczenia bosentanem z dobrą tolerancją leku.
W czasie 3 pierwszych miesięcy terapii samopoczucie dziecka poprawiło się, a objawy zmniejszyły się – szczególnie w zakresie prostych czynności życia codziennego; masa ciała zwiększyła się o 3 kg. Podczas planowej kontroli w Klinice sylwetkę serca w badaniu radiologicznym opisano jako powiększoną w mniejszym stopniu niż poprzednio (wskaźnik sercowo-płucny 0,6). W badaniu echokardiograficznym utrzymywały się cechy nadciśnienia płucnego ze znacznym powiększeniem jam prawego serca, niedomykalnością zastawki trójdzielnej II stopnia i oszacowanym na jej podstawie ciśnieniem skurczowym w prawej komorze do 53 mm Hg. Kontrola NT-proBNP w surowicy wykazała stężenie 3923 pg/ml – niższe niż poprzednio.
Kolejne 2 miesiące (początek letniego ocieplenia pogody) przyniosły ponowne nasilenie dolegliwości z pogorszeniem tolerancji wysiłku i, po raz pierwszy, pojawiającymi się okresowo obrzękami wokół kostek. Dziewczynka zgłaszała zawroty głowy przy długotrwałym przebywaniu w pozycji pionowej i nagłych pionizacjach – jeden z takich epizodów, do którego doszło podczas wychodzenia z wanny po gorącej kąpieli, zakończył się pierwszą w życiu, trwającą około 3 minut utratą przytomności. Po zdarzeniu dziewczynkę hospitalizowano w trybie pilnym – przyjęta została w stanie dość dobrym, bez jawnych cech niewydolności serca, odchylenia w badaniu przedmiotowym jak poprzednio z nieobserwowanymi wcześniej dyskretnymi obrzękami wokół kostek; czynność serca 80/min; wartości ciśnienia tętniczego były niskie – w zakresie 88-95/55-60 mm Hg, saturacja w normie. Wykonano komputerową tomografię z oceną naczyń (angio-CT) głowy i elektroencefalogram (EEG), których wyniki nie ujawniły nieprawidłowości w zakresie ośrodkowego układu nerwowego. Wyniki nieinwazyjnych badań układu krążenia nie różniły się znacząco od wykonanych poprzednio, ale, w porównaniu do wartości sprzed dwóch miesięcy, stężenie NT-proBNP wzrosło do 5116 pg/ml.
Z uwagi na brak poprawy klinicznej i pogarszającą się tolerancję wysiłku fizycznego w odpowiedzi na monoterapię, rozszerzono schemat leczenia nadciśnienia płucnego o sildenafil, celem poprawy gospodarki płynowej stosowano leki moczopędne (furosemid i spironolakton), a w świetle możliwych powikłań zatorowych i niejasnej przyczyny utraty przytomności rozpoczęto leczenie przeciwkrzepliwe warfaryną z docelowymi wartościami INR pomiędzy 2 a 2,5.
Po modyfikacji leczenia uzyskano ponownie poprawę kliniczną; w badaniu ergospirometrycznym maksymalne pochłanianie tlenu utrzymywało się na poziomie 18,5 ml/kg/min.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Skiendzielewski J: Metody klinicznej oceny zaawansowania niewydolności serca u niemowląt z ubytkiem przegrody międzykomorowej. Nowa Ped 2013; 4: 135-142. 2. Galie N, Humbert M, Vachiery JL et al.: 2015 ESC/ERS Guidelines for the diagnosis and treatment of pulmonary hypertension: The Joint Task Force for the Diagnosis and Treatment of Pulmonary Hypertension of the European Society of Cardiology (ESC) and the European Respiratory Society (ERS). Eur Heart J 2016; 37: 67-119. 3. Demerouti EA, Manginas AN, Athanassopoulos GD, Karatasakis GT: Complications leading to sudden cardiac death in pulmonary arterial hypertension. Respir Care 2013; 58: 1246-1254. 4. Tomik A: Omdlenia kardiogenne u dzieci. Nowa Ped 2010; 3: 93-95. 5. Moledina S, Hislop AA, Foster H et al.: Childhood idiopathic pulmonary arterial hypertension: a national cohort study. Heart 2010; 96: 1401-1406. 6. Żuk M, Mazurkiewicz-Antoń K, Migdał A et al.: Prognosis in children with pulmonary arterial hypertension: 10-year single-centre experience. Kardiol Pol 2016; 74: 159-167. 7. Abman SH, Hansmann G, Archer SL et al.: Pediatric pulmonary hypertension. Guidelines from the American Association and American Thoracic Society. Circ 2015; 132: 2037-2099. 8. Ivy DD, Abman SH, Barst RJ et al.: Pediatric pulmonary hypertension. J Am Coll Cardiol 2013; 62: D117-D126. 9. Twite MD, Friesen RH: The anesthetic management of children with pulmonary hypertension in the cardiac catheterization laboratory. Anesthesiol Clin 2014; 32: 157-173. 10. Takatsuki S, Wagner BD, Ivy DD: B-type natriuretic peptide and amino-terminal pro-B-type natriuretic peptide in pediatric patients with pulmonary arterial hypertension. Congenit Heart Dis 2012; 7: 259-267. 11. Mauritz GJ, Rizopoulos D, Groepenhoff H et al.: Usefulness of serial N-terminal pro-B-type natriuretic peptide measurements for determining prognosis in patients with pulmonary arterial hypertension. Am J Cardiol 2011; 108: 1645-1650. 12. Fijałkowska A, Kurzyna M, Torbicki A et al.: Serum N-terminal brain natriuretic peptideas a prognostic parameter in patients with pulmonary hypertension. Chest 2006; 129: 1313-1321. 13. Ten Kate CA, Tibboel D, Kraemer US: B-type natriuretic peptide as a parameter for pulmonary hypertension in children. A systematic review. Eur J Pediatr 2015; 174: 1267-1275. 14. Hislop AA, Moledina S, Foster H et al.: Long-term efficacy of bosentan in treatment of pulmonary arterial hypertension in children. Eur Respir J 2011; 38: 70-77. 15. Beghetti M, Hoeper MM, Kiely DG et al.: Safety experience with bosentan in 146 children 2-11 years old with pulmonary arterial hypertension: results from the European Postmarketing Surveillance program. Pediatr Res 2008; 64: 200-204. 16. Lammers AE, Hislop AA, Haworth SG: Prognostic value of B-type natriuretic peptide in children with pulmonary hypertension. Int J Cardiol 2009; 135: 21-26. 17. Bernus A, Wagner BD, Accurso F et al.: Brain natriuretic peptide levels in managing pediatric patients with pulmonary arterial hypertension. Chest 2009; 135: 745-751. 18. Lador F, Sekarski N, Beghetti M: Treating pulmonary hypertension in pediatrics. Expert Opin Pharmacother 2015; 16: 711-726. 19. Nicolarsen J, Ivy DD: Progress in the diagnosis and management of pulmonary hypertension in children. Curr Opin Pediatr 2014; 26: 527-535.



