Leczenie interdyscyplinarne (chirurgiczno-ortodontyczne) zębiaka zestawnego związanego z zatrzymanym stałym siekaczem bocznym żuchwy – opis przypadku
Interdisciplinary (surgical and orthodontic) treatment in a patient with compound odontoma associated with impacted permanent lateral incisor of the mandible – a case report
Poradnia Ortodoncji, Radomski Szpital Specjalistyczny im. dr. Tytusa Chałubińskiego
Kierownik Poradni: lek. dent. Anna Jasińska
Jedną z przyczyn zgłoszenia się do lekarza ortodonty są zęby zatrzymane. Aby uznać ząb za zatrzymany, muszą być spełnione dwa warunki, tzn. w pełni ukształtowany ząb, który nie uległ wyrznięciu w odpowiednim dla siebie czasie. Ząb całkowicie zatrzymany otoczony jest kością, natomiast częściowo zatrzymany pokryty jest błoną śluzową lub tylko fragment jego korony przebił się przez dziąsło (1). Istnieje szereg powodów występowania zębów zatrzymanych, np.: brak miejsca w łuku zębowym (wynikający z tendencji do zmniejszania kości szczęki i żuchwy w toku ewolucji oraz z niezgodności w liczbie i rozmiarze zębów), czynniki urazowe i uwarunkowane genetycznie, stany zapalne toczące się w kości, niedobór witamin A i D, zaburzenia wydzielania wewnętrznego. Zęby zatrzymane występują też w zespołach chorobowych, np. w zespole obojczykowo-czaszkowym (1, 2). Szczególną sytuacją, kiedy obserwujemy zęby zatrzymane, jest obecność zębiaka w kościach szczęk. W niniejszej pracy przedstawiono opis przypadku zębiaka zestawnego zlokalizowanego w przednim odcinku trzonu żuchwy, związanego z zatrzymanym stałym siekaczem bocznym po stronie prawej.
Celem pracy było przedstawienie postępów leczenia interdyscyplinarnego chirurgiczno-ortodontycznego zębiaka zestawnego związanego z zatrzymanym stałym zębem siecznym bocznym żuchwy po stronie prawej oraz przegląd piśmiennictwa dotyczącego tego zagadnienia.
Analizie poddano przegląd piśmiennictwa z lat 1990-2016. Wykorzystano bazy medyczne PubMed i Medline. Użyto słów kluczowych: „ząb zatrzymany”, „zębiak”, „leczenie ortodontyczne”. Dodatkowo przeprowadzono manualne przeszukanie specjalistycznej literatury w dziedzinie ortodoncji i chirurgii szczękowo-twarzowej. Uwzględniono publikacje w języku polskim i angielskim.
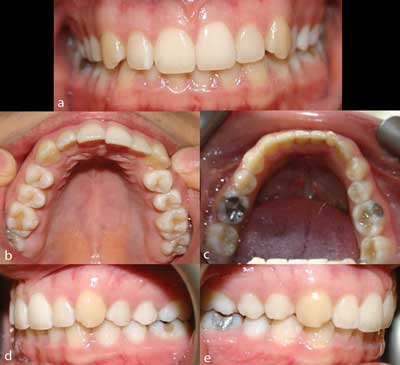
Siedemnastoletnia pacjentka zgłosiła się do Poradni Ortodontycznej Radomskiego Szpitala Specjalistycznego (RSzS) w celu konsultacji i leczenia z powodu przetrwałego siekacza bocznego żuchwy po stronie prawej oraz wygórowania na wewnętrznej powierzchni trzonu żuchwy. W wywiadzie rodzinnym oraz wywiadzie ogólnomedycznym bez istotnych odchyleń. Nie zanotowano żadnych wcześniejszych urazów ani infekcji w przedniej okolicy żuchwy. W badaniu zewnątrzustnym nie stwierdzono nieprawidłowości. W badaniu wewnątrzustnym zaobserwowano uzębienie mieszane, a w żuchwie po prawej stronie: przetrwały ząb mleczny siekacz boczny, brak stałego siekacza bocznego oraz obrzmienie wewnętrznej powierzchni trzonu w odcinku przednim (ryc. 1a-e). Zęby sąsiadujące ze zmianą (siekacz centralny i kieł żuchwy strony prawej) wykazywały prawidłowy kolor oraz reakcję na chlorek etylu. Okoliczna błona śluzowa była gładka, różowa, wilgotna i lśniąca. W badaniu ortodontycznym stwierdzono tendencję do II klasy Angle’a i 1/2 II klasy kłowej po stronie prawej oraz I klasę Angle’a i I klasę kłową po stronie lewej, a także przesunięcie dolnej linii pośrodkowej 3 mm w stronę prawą oraz stłoczenia niewielkiego stopnia w obrębie zębów szczęki i żuchwy.
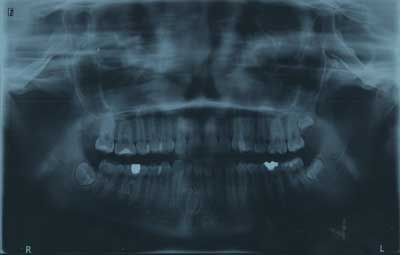
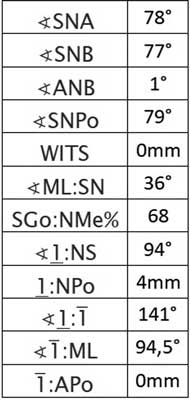
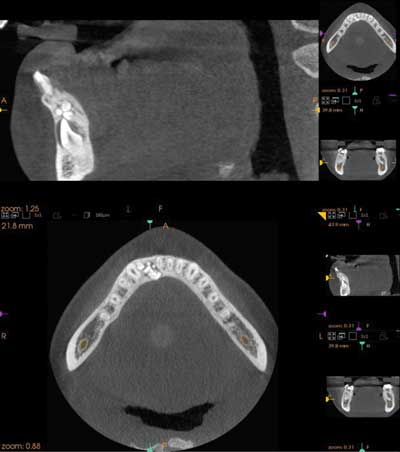
W badaniu radiologicznym na zdjęciu pantomograficznym (ryc. 2) uwidoczniono owalną zmianę otoczoną rąbkiem przejaśnienia i wypełnioną masą drobnych tworów, mogącą odpowiadać zębiakowi zestawnemu. Analiza cefalometryczna wykazała I klasę szkieletową i anteriorotację (ryc. 3). Wykonano także CBCT (tomografia wiązki stożkowej) żuchwy w celu dokładnej lokalizacji zmiany oraz zaplanowania leczenia. W CBCT nie stwierdzono resorpcji zębów sąsiadujących z guzem – przyśrodkowego siekacza i kła (ryc. 4).
Po badaniu klinicznym i radiologicznym postawiono rozpoznanie wstępne: zębiak zestawny w przednim odcinku żuchwy, zatrzymany ząb sieczny boczny żuchwy po stronie prawej. Plan leczenia obejmował postępowanie interdyscyplinarne, chirurgiczno-ortodontyczne. Zaplanowano dwuetapowe leczenie chirurgiczne. W pierwszym etapie wykonano chirurgiczne wyłuszczenie guza, natomiast w drugim etapie odsłonięcie zęba i przyklejenie do zęba zatrzymanego zaczepu ortodontycznego w celu przyłożenia siły ortodontycznej. Leczenie ortodontyczne zakładało odtworzenie miejsca dla zatrzymanego stałego siekacza bocznego żuchwy, a następnie wprowadzenie go do łuku zębowego poprzez przyłożenie siły ortodontycznej. Uzyskano pisemną zgodę pacjenta/rodziców pacjenta/opiekunów prawnych pacjenta.
1. Kryst L (red.): Chirurgia szczękowo-twarzowa. Wyd. V. Wydawnictwo Lekarskie PZWL, Warszawa 2007.
2. Szpringer-Nodzak M, Wochna-Sobańska M (red.): Stomatologia wieku rozwojowego. Wyd. IV. Wydawnictwo Lekarskie PZWL, Warszawa 2006.
3. Ferrer Ramírez MJ, Silvestre Donat FJ, Estelles Ferriol E et al.: Recurrent infection of a complex odontoma following eruption in the mouth. Med Oral 2001; 6(4): 269-275.
4. Kämmerer PW, Schneider D, Schiegnitz E et al.: Clinical parameter of odontoma with special emphasis on treatment of impacted teeth-a retrospective multicentre study and literature review. Clin Oral Investig 2016; 20(7): 1827-1835.
5. Thompson L: World Health Organization classification of tumours: pathology and genetics of head and neck tumours. Ear Nose Throat J 2006; 85(2): 74.
6. Reichart PA, Philipsen HP, Sciubba JJ: The new classification of head and neck tumours (WHO) – any changes? Oral Oncol 2006; 42(8): 757-758.
7. Barnes L, Everson J, Reichart P, Sidransky D: Pathology and Genetics of Head and Neck Tumors. IARC Press 2005; 285: 310-311.
8. Kruś S: Patomorfologia dla stomatologów. Wyd. I. Wydawnictwo Medyczne Med Tour Press International, Warszawa 1997.
9. Amado Cuesta S, Gargallo Albiol J, Berini Aytès L, Gay Escoda C: Review of 61 cases of odontoma. Presentation of an erupted complex odontoma. Med Oral 2003; 8(5): 366-373.
10. Katz RW: An analysis of compound and complex odontomas. ASDC J Dent Child 1989; 56(6): 445-449.
11. Tyangi P, Singla S: Complex composite odontoma. J Clin Pediatr Dent 2010; 3(2): 117-120.
12. Amailuk P, Grubor D: Erupted odontoma: case report of 15-year-old Sudanese boy with a history of traditional dental mutilation. Br Dent J 2008; 204: 11-14.
13. Serra-Serra G, Berini-Aytès L, Gay-Escoda C: Erupted odontomas: a report of three cases and review of the literature. Med Oral Patol Oral Cir Bucal 2009; 14(6): E299-E303.
14. Ragalli CC, Ferreria JL, Blasco F: Large erupting complex odontoma. Int J Oral Maxillofac Surg 2000; 29(5): 373-374.
15. Ajike SO, Adekeye EO: Multiple odontomas in the facial bones. A case report. Int J Oral Maxillofac Surg 2000; 29(6): 443-444.
16. Bereket C, Çakır-Özkan N, Şener I et al.: Complex and compound odontomas: Analysis of 69 cases and a rare case of erupted compound odontoma. Niger J Clin Pract 2015; 18(6): 726-730.
17. Kaczmarzyk T, Stypułkowska J, Tomaszewska R, Czopek J: Nowotwory zębopochodne i guzy nowotworopodobne kości szczękowych. Wyd. I. Wydawnictwo Kwintesencja, Warszawa 2009.
18. Tuczyńska A, Bartosik D, Abu-Fillat Y et al.: Compound odontoma in the mandible-case study and literature review. Dev Period Med 2015; 19(4): 484-489.
19. Stypułkowska J: Nowotwory zębopochodne i zmiany nowotworopodobne kości szczękowych. Studium kliniczne i ocena wyników leczenia. Folia Med Crac 1998; 39: 35-141.
20. Soluk Tekkesin M, Pehlivan S, Olgac V et al.: Clinical and histopathological investigation of odontomas: Review of the literature and presentation of 160 cases. J Oral Maxillofac Surg 2012; 70: 1358-1361.
21. Hidalgo Sánchez O, Leco Berroca ML, Martínez González JM: Metaanalysis of the epidemiology and clinical manifestations of odontomas. Med Oral Patol Oral Cir Bucal 2008; 13(11): E730-E734.
22. Buchner A, Merrell PW, Carpenter WM: Relative frequency of central odontogenic tumors: a study of 1088 cases from Northern California and comparison to studies from other parts of the Word. J Oral Maxillofac Sur 2006; 64(9): 1343-1352.
23. Mathew AK, Shenai P, Chatra I et al.: Compound odontoma in decidous dentition. Ann Med Health Sci Res 2013; 3(2): 285-287.
24. de Oliveira BH, Campos V, Marçal S: Compound odontoma-diagnosis and treatment: three case reports. Pediatr Dent 2001; 23(2): 151-157.
25. Murphy C, O’Connell JE, Cotter E, Kearns G: Management of large erupting complex odontoma in maxilla. Case Rep Pediatr 2014; 963962. DOI: 10.1155/2014/963962.
26. Abdul M, Pragati K, Yusuf C: Compound composite odontoma and its management. Case Rep Dent 2014; 107089. DOI: 10.1155/2014/107089.
27. Pippi R: Odontomas and supernumerary teeth: is there a common origin? Int J Med Sci 2014; 11(12): 1282-1297.
28. Khan N, Shrivastava N, Shrivasava TV, Samadi FM: An unusual case of compound odontoma associated with maxillary impacted central incisor. Natl J Maxillofac Surg 2014; 5(2): 192-194.
29. Raval N, Metha D, Vachhrajani K, Nimavat A: Erupted odontoma: a case report. JCDR 2014; 8(7): 10-11.
30. Garcia-Consuegra L, Junquera LM, Albertos JM, Rodriguez O: Odontomas. A clinical-histological and retrospective epidemiological study of 46 cases. Med Oral 2000; 5(5): 367-372.
31. Reichart PA, Philipsen HP: Odontogenic tumors and allied lesions. Quintessence Publishing, USA 2004.
32. Janas A, Grzesiak-Janas G: Zębiaki złożone. Dent Med Probl 2005; 42(3): 425-429.
33. Martín-Granizo-López R, López-García-Asenjo J, De-Pedro-Marina M, Domínguez-Cuadrado L: Odontoameloblastoma: a case report and a review of the literature. Med Oral 2004; 9(4): 340-344.
34. Iwamoto O, Harada H, Kusukawa J, Kameyama TJ: Multiple odontomas of the mandible: a case report. Oral Maxillofac Surg 1999; 57(3): 338-341.
35. An S, An C, Choi K: Odontoma: a retrospective study of 73 cases. Imaging Sci Dent 2012; 42: 77-81.
36. Kaban LB: Pediatric Oral and Maxillofacial Surgery. Saunders, Philadelphia 1995: 111-112.
37. Morning P: Impacted teeth in relation to odontomas. Int J Oral Surg 1980; 9(2): 81-91.
38. Ashkenazi M, Greenberg BP, Chodik G et al.: Postoperative prognosis of unerupted teeth after removal of supernumerary teeth or odontomas. Am J Orthod Dentofacial Orthop 2007; 131: 614-619.
39. Ledesma-Montes C, Perez-Bache A, Garcès-Ortíz M: Gingival compound odontoma. Int J Oral Maxillofac Surg 1996; 25(4): 296-297.
40. Tomizawa M, Otsuka Y, Noda T: Clinical observations of odontomas in Japanese children: 39 cases including one recurrent case. Int J Paediatr Dent 2005; 15(1): 37-43.
41. Kamakura S, Matsui K, Katou F et al.: Surgical and orthodontic management of compound odontoma without removal of the impacted permanent tooth. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2002; 94(5): 540-542.
42. Nagaraj K, Upadhyay M, Yadav S: Impacted maxillary central incisor, canine, and second molar with 2 supernumerary teeth and an odontoma. Am J Orthod Dentofacial Orthop 2009; 135(3): 390-399.
43. Hisatomi MD, Asaumi JI, Konouchi H et al.: A case of complex odontoma associated with impacted lower deciduous second molar and analysis of the 107 odontomas. Oral Dis 2002; 8(2): 100-105.
44. Oliver RG, Hodhges CGL: Delayed eruption of maxillary central incisor associated with an odontome: report of case. ASCD J Dent Child 1988; 55: 368-371.
45. Iatrou I, Vardas E, Theologie-Lygidakis N, Leventis M: A retrospective analysis of the characteristics, treatment and follow-up of 26 odontomas in Greek children. J Oral Sci 2010; 52(3): 439-447.
46. Kokich VG, Mathews DP: Surgical and orthodontic management of impacted teeth. Dent Clin North Am 1993; 37(2): 181-204.
47. Mupparapu M, Singer SR, Rinaggio J: Complex odontoma of unusual size involving the maxillary sinus: report of a case and review of CT and histopathologic features. Quintessence Int 2004; 35(8): 641-645.
48. Kodali RM, Venkat Suresh B, Ramanjaneya Raju P, Vora SK: An Unusual Complex Odontoma. J Maxillofac Oral Surg 2010; 9(3): 314-317.