© Borgis - Medycyna Rodzinna 1/2001, s. 20-22
Kamil Hozyasz
Orzeszki ziemne – od przekąski do alergii
Peanuts – from snack to allergy
z Kliniki Pediatrii, Instytutu Matki i Dziecka w Warszawie
Kierownik Kliniki: prof. dr hab. med. Andrzej Milanowski
Summary
Peanut allergy is increasingly recognised as a potentially serious health problem. Sensitisation to peanuts can develop early in life in children from atopic families and is likely to be life long. Many reports suggest peanut allergy to be associated with an underestimated risk of severe reactions.

Pierwsze opisy orzeszków ziemnych (OZ) pochodzą z 950 r. p.n.e., jednakże arachidy zrobiły „karierę” dopiero po przeniesieniu z Afryki do Ameryki Północnej, gdzie początkowo służyły za pokarm dla zwierząt i niewolników. Z czasem mączkę arachidową – zasobną w białko, tłuszcz, sole mineralne i niacynę – zaczęto stosować jako dodatek wzbogacający żywność dla najuboższych warstw społeczeństwa USA. OZ były ważnym składnikiem diety żołnierzy amerykańskich w czasie II wojny światowej, kiedy to masło i przekąski arachidowe były wytwarzane w ogromnych ilościach. Ze względu na stosunkowo małe wymagania glebowo- -klimatyczne OZ są obecnie uprawiane w ponad 40 krajach. Roślina jest jednoroczna. Wzrasta w postaci krzaczka a żółte kwiaty po zapłodnieniu zostają wciśnięte przez sprężyste łodyżki do gruntu, gdzie rozwijają się znane nam owoce.
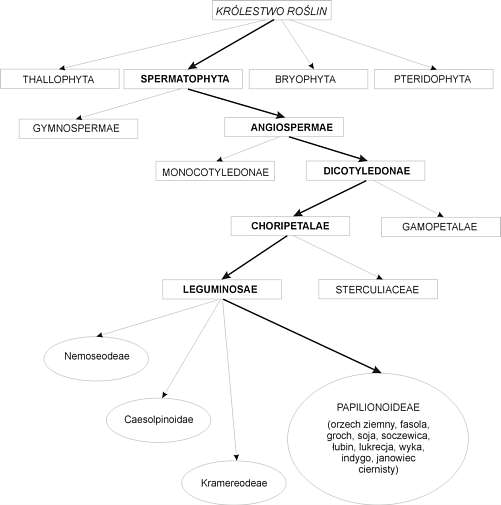
Ryc. Systematyka orzecha ziemnego (Arachis hypogea).
W USA roczne spożycie orzeszków ziemnych sięga ponad 600 tys. ton. Po zakończeniu II wojny światowej jednym z przejawów amerykanizacji diety Europejczyków był wzrost spożycia orzeszków ziemnych (OZ), które jest obecnie wysokie we Francji i Wielkiej Brytanii (1,8 kg/rok/osobę). Alergeny OZ stale towarzyszą człowiekowi – o czym świadczą badania filtrów klimatyzacyjnych w domach, obiektach użyteczności publicznej i środkach transportu np. jumbo-jetach.
W Polsce nie jest to szczególnie często spożywana przekąska, jednakże ze względu na wdrażanie zachodnich technologii w przemyśle spożywczym – stale wzrasta konsumpcja mączki arachidowej.
Tania mączka arachidowa jest stałym dodatkiem do pieczywa cukierniczego, niektórych rodzajów cukierków, chałwy a także sosów chili, sosów do spaghetti i barbecue, dressingów i wyrobów podrobowych. Tłuszcz arachidowy jest powszechnie stosowany w chińskich i wietnamskich restauracjach. Olej arachidowy bywa dodawany do mieszanek mlecznych oraz niektórych leków, np. olejowych roztworów witamin D i A. Problemy pojawiają się gdy olej jest niedostatecznie oczyszczony z domieszek białka.
Masło orzechowe oraz masło migdałowe, niejednokrotnie zawierające domieszkę arachidów, coraz częściej pojawiają się na polskich stołach.
W USA i Europie Zachodniej alergia na OZ jest uważana za ważny problem zdrowia publicznego, ponieważ:
1.jest stosunkowo częsta,
2.powoduje ciężkie, czasami kończące się zgonem reakcje alergiczne,
3.rozwija się w pierwszych latach życia (u około połowy chorych pierwsze objawy występują już w niemowlęctwie),
4.podobnie jak alergia na ryby i skorupiaki rzadko ustępuje całkowicie (w przeciwieństwie do np. alergii na białka mleka krowiego czy białka jaja kurzego). Nawet 10-letni okres unikania alergenów OZ może nie spowodować wygaśnięcia alergii a testy skórne z alergenami arachidów wypadają pozytywnie. Zaobserwowano, że alergia na OZ rzadziej ustępuje u chorych, u których pierwsze objawy wystąpiły dopiero po ukończeniu 3 roku życia.
Wg Bock´a 93% przypadków alergii pokarmowej, zweryfikowanych wykonaniem podwójnie ślepej próby prowokacji kontrolowanej placebo (double blind placebo controlled food challenge, DBPCFC), jest wywoływanych przez następujące pokarmy uszeregowane zależnie od częstości: jaja, OZ, mleko krowie, soja, orzechy (laskowe, włoskie, brazylijskie, pistacjowe i nerkowce), skorupiaki, ryby i pszenicę. Uczulenie na OZ często współwystępuje z innymi alergiamii. W Europie Zachodniej alergia na OZ stanowi ok.1/4 przypadków alergii pokarmowej.
W Wielkiej Brytanii u dzieci w wieku przedszkolnym częstość występowania alergii na OZ wynosi ok.1% i podwoiła się w ciągu ostatnich 10-ciu lat. We Francji i Szwajcarii sytuacja epidemiologiczna jest podobna. Uczulenie na OZ jest rozpoznawane u 0,1% dziadków, 1,6% rodziców i 6,9% rodzeństwa chorych, co może świadczyć, że ten typ alergii dominuje u najmłodszego pokolenia. Podczas jednego z badań przesiewowych uczulenie na OZ stwierdzono u 8% francuskich noworodków i młodych niemowląt. Duże ilości alergenów OZ wykrywano w pokarmie matek nie eliminujących z diety OZ, szczególnie w 1-5 godzinie po spożyciu. Stwierdzono, że matki dzieci z alergią na OZ często jadły duże ilości OZ w czasie ciąży. Opisano przypadek transferu alergii na OZ wraz z przeszczepioną wątrobą.
Brak jest szczegółowego rozpoznania epidemiologicznego w Polsce. W pilotażowym badaniu własnym, przeprowadzonym wśród niskorosłych dzieci (średni wiek 7 lat) bez niedoborów hormonalnych, wykazano występowanie swoistych IgE (w klasie 2) dla OZ u ok. 40% uczestników.
OZ są pokarmem najczęściej wywołującym reakcje anafilaktyczne. W Wielkiej Brytanii OZ stanowią przyczynę 24-30% reakcji anafilaktycznych o ile wyłączy się ze statystyki reakcje po lekach podawanych dożylnie i anestetykach. Szacuje się, że w 50% przypadków reakcji anafilaktycznych i większości zgonów powodowanych przez produkty spożywcze czynnikiem sprawczym są OZ.
Reakcje uczuleniowe mogą powodować nawet niewielkie ilości mączki arachidowej – 100 mg. 90% chorym szkodzi mniej niż jeden zjedzony orzech a u 50% objawy niepożądane występują pod wpływem kontaktu z alergenami błon śluzowych a czasami i nie uszkodzonej skóry. Wyjątkowo chorzy mogą reagować na zapach orzechów.
Najczęstszymi objawami alergii na OZ są: atopowe zapalenie skóry (40% przypadków), obrzęki błon śluzowych, pokrzywki, astma, bóle brzucha, wymioty i zaburzenia trawienia. Łagodne objawy są częstsze u młodszych dzieci a cięższe występują głównie u osób dorosłych. Uważa się, że wywołana przez alergen reakcja kliniczna i wzmożona przepuszczalność bariery jelitowej otwiera drogę nadwrażliwości na inne pokarmy.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł

