Małgorzata Badełek-Izdebska, *Lidia Zawadzka-Głos
Ciała obce w przełyku na przykładzie pacjentów Kliniki Otolaryngologii Dziecięcej WUM
Foreign bodies in the oesophagus on the example of patients of the Department of Paediatric Otolaryngology at the Medical University of Warsaw
Department of Pediatric Otolaryngology, Medical University of Warsaw, Poland
Head of Department: Lidia Zawadzka-Głos, MD, PhD
Streszczenie
Wstęp. Ciała obce w przełyku to jeden z częstszych nieinfekcyjnych powodów wizyty dziecka w szpitalnej izbie przyjęć. Dzieci zazwyczaj połykają przedmioty przypadkowo w trakcie zabawy, podczas poznawania świata za pomocą zmysłów, a także w czasie spożywania posiłków. Najczęściej połykane są monety, plastikowe lub metalowe fragmenty przedmiotów i baterie. W przełyku mogą także utkwić twarde kawałki jedzenia.
Cel pracy. Celem pracy była analiza objawów klinicznych oraz postępowania diagnostyczno-leczniczego u pacjentów z podejrzeniem obecności ciała obcego w przełyku.
Materiał i metody. Autorzy przeanalizowali kliniczne dane 49 pacjentów hospitalizowanych w Klinice Otolaryngologii Dziecięcej WUM z powodu podejrzenia lub obecności ciała obcego przełyku, a także proces diagnostyczno-leczniczy, podczas którego potwierdzono lub wykluczono rozpoznanie wstępne.
Wyniki. Przeanalizowano objawy, z którymi pacjenci zgłosili się do szpitala, zastosowane procedury diagnostyczne i lecznicze oraz rezultaty leczenia. Zwrócono uwagę na trudności diagnostyczne, jakie może napotkać lekarz w Izbie Przyjęć, a następnie otolaryngolog kwalifikujący pacjenta do leczenia zabiegowego lub decydujący o postępowaniu zachowawczym. Opisano możliwe powikłania mogące wystąpić podczas wykonywania ezofagoskopii.
Wnioski. Najczęstszymi ciałami obcymi są monety, metalowe lub plastikowe części przedmiotów lub pokarm. Najbardziej niebezpiecznymi ciałami obcymi są baterie dyskowe i ostre, duże przedmioty. Diagnostyka obrazowa obejmuje przeglądowe RTG klatki piersiowej i szyi, a w przypadku ciał niekontrastujących RTG z barytem lub watką nasączoną kontrastem.
Obecność objawów klinicznych i/lub wyników badań obrazowych sugerujących obecność ciała obcego w przełyku jest wskazaniem do endoskopii przełyku w znieczuleniu ogólnym.
Zarówno ezofagoskopia sztywna, jak i wykonywana za pomocą giętkiego fiberoskopu są obarczone pewnym stopniem ryzyka, o czym należy poinformować rodziców przed ich wykonaniem.
Summary
Introduction. Foreign bodies in the oesophagus are one of the more frequent non-infectious reasons for a child’s visit to the hospital emergency room. Most often, children swallow items accidentally while having fun, learning about the world with the help of their senses, as well as when eating meals. It is coins, plastic or metal fragments of objects that are usually swallowed. Also, hard pieces of food may stick to the oesophagus.
Aim. The aim of the study was to analyse clinical symptoms as well as diagnostic and therapeutic procedures in patients with suspicion of the presence of a foreign body in the oesophagus.
Material and methods. The authors analysed clinical data of 49 patients hospitalized in the Department of Paediatric Otolaryngology at the Medical University of Warsaw due to the suspicion or presence of a foreign body in the oesophagus. What was also analysed, was the diagnostic and therapeutic process during which the initial diagnosis was confirmed or excluded.
Results. The authors analysed the symptoms with which patients came to the hospital, the diagnostic and therapeutic procedures used and the results of treatment. Attention was paid to diagnostic difficulties that may be encountered by a physician in the Admission Room, and then an otolaryngologist qualifying the patient for interventional treatment or deciding on conservative procedures. Possible complications that may occur during ezophagoscopy are described.
Conclusions. Foreign bodies in the oesophagus are a common problem in the paediatric population. The most common foreign objects are coins, metal or plastic items or food. The most dangerous foreign objects are disc batteries and sharp, large objects.
Diagnostic imaging includes chest and neck X-ray, and in the case of non-contrasting bodies – X-ray with barium or a cotton ball soaked in contrast.
The presence of clinical symptoms and/or imaging results suggesting the presence of a foreign body in the oesophagus is an indication for oesophageal endoscopy under general anaesthesia. Both rigid esophagoscopy and the use of a flexible fiberscope are burdened with a certain degree of risk, of which the parents should be informed before those are performer.
Wstęp
Ciała obce w przełyku są jedną z częstszych przyczyn hospitalizacji pacjentów na oddziałach laryngologii. Ciała obce są połykane przez dzieci przypadkowo zazwyczaj podczas zabawy, poznawania świata zewnętrznego za pomocą zmysłów dotyku i smaku, a także w trakcie spożywania posiłków. Najmłodsze dzieci, w tym niemowlęta, nie zawsze są w stanie zasygnalizować połknięcie przedmiotów, często jednak czujna obserwacja rodziców lub ich obecność podczas przypadkowego połknięcia przedmiotu jest powodem zgłoszenia się opiekunów wraz z dzieckiem do lekarza i wdrożenia odpowiedniej diagnostyki. Objawy, jakie prezentuje dziecko, mogą mieć różne nasilenie w zależności od rodzaju ciała obcego, lokalizacji oraz czasu zalegania ciała obcego w przełyku. W zależności od wymienionych uwarunkowań wdraża się odpowiednie postępowanie.
Cel pracy
Celem pracy była analiza objawów klinicznych oraz postępowania diagnostyczno-leczniczego u pacjentów z podejrzeniem obecności ciała obcego w przełyku.
Materiał i metody
Materiał badawczy stanowiły historie chorób 49 pacjentów hospitalizowanych w Klinice Otolaryngologii Dziecięcej Szpitala Pediatrycznego WUM w okresie od końca grudnia 2015 roku do początku kwietnia 2018 roku. Dokonano retrospektywnej analizy danych medycznych dzieci przyjętych do naszego oddziału z powodu podejrzenia obecności ciała obcego w przełyku. Przeanalizowano dane z wywiadu, dolegliwości i objawy, z jakimi pacjent zgłosił się do szpitala, wyniki badań obrazowych, wskazania do wykonania ezofagoskopii lub przyczyny odstąpienia od leczenia zabiegowego, a także czynniki decydujące o możliwości zakończenia leczenia na oddziale szpitalnym.
Wyniki
W analizowanym okresie zarejestrowano i przyjęto do Kliniki Otolaryngologii Dziecięcej 49 pacjentów. W badanej grupie było 21 dziewczynek i 28 chłopców. Najmłodszy pacjent w momencie przyjęcia na oddział miał 6 miesięcy, najstarszy 17 lat i 7 miesięcy. Podział na grupy wiekowe przedstawiał się następująco: dzieci do 12. m.ż. stanowiły 14,3%, w wieku od 13. m.ż. do 2. r.ż. – 16,3%, 2.-3. r.ż. – 24,5%, pozostałe 44,9% to pacjenci powyżej 3. r.ż. Tylko jedno dziecko zostało przyjęte w trybie planowym do ezofagoskopii z powodu trwających od wielu miesięcy dolegliwości, które mogły sugerować m.in. obecność przeszkody w przełyku. Pozostałych 48 pacjentów przyjęto do szpitala w trybie ostrym, u 45 dzieci objawy wystąpiły w ciągu 24 godzin przed hospitalizacją, 3 dzieci miało dolegliwości od kilku dni przed zgłoszeniem się do szpitala. U dużej części pacjentów wywiad w kierunku możliwości połknięcia ciała obcego był pozytywny. Dotyczyło to dzieci zgłaszających pojawienie się problemów po połknięciu przedmiotu, którym bawiły się krótko przed wystąpieniem dolegliwości, a także sytuacji, w których rodzice lub opiekunowie byli przekonani, że brakujące przedmioty lub ich fragmenty mogły z dużym prawdopodobieństwem znaleźć się w buzi dziecka. Były to najczęściej monety lub plastikowe żetony, a także plastikowe elementy zabawek lub dekoracji. Inne sytuacje, które spowodowały zgłoszenie się rodziców z dzieckiem do szpitala, to wystąpienie problemów z połykaniem bezpośrednio lub krótko po spożyciu posiłku mięsnego, ryby, kawałków owoców lub warzyw i cukierków. Dolegliwości, jakie prezentowali pacjenci, dotyczyły głównie zaburzeń połykania pokarmów stałych, ale także płynów. Niektórzy skarżyli się na uczucie przeszkody w gardle lub szyi, a także na ból szyi w rzucie przełyku, a ból nie zawsze związany był z aktem połykania. Inne objawy obserwowane u dzieci to: ślinotok, wymioty, odruchy wymiotne, odmowa przyjmowania pokarmów. U jednego pacjenta ból zlokalizowany był w obrębie pleców. U 4 dzieci obserwowano kaszel, ale nie prezentowały one zaburzeń oddychania w postaci duszności lub stridoru.
Przy przyjęciu do szpitala 7 pacjentów miało przy sobie wynik badania RTG klatki piersiowej wykonanego w innym szpitalu, z czego 6 dzieci dysponowało badaniem przeglądowym, a jedno badaniem RTG z papką barytową. U 40 pacjentów badanie radiologiczne w postaci przeglądowego RTG klatki piersiowej wykonano w tutejszym SOR-ze, u 2 dzieci powtórzono badanie na oddziale ze względu na czas, jaki minął od poprzedniego badania obrazowego do zaplanowanego zabiegu ezofagoskopii. U 2 pacjentów odstąpiono od badania radiologicznego przy przyjęciu i w trakcie dalszej hospitalizacji. Dwoje dzieci przy przyjęciu miało wykonane badanie radiologiczne z papką barytową. Badania obrazowe ujawniły obecność ciała obcego w rzucie przełyku w 32 przypadkach (31 przedmiotów metalicznych i jeden o gęstości kości), u 5 pacjentów opisano pośrednie objawy wskazujące na możliwość połknięcia ciała obcego (w dwóch badaniach stwierdzono podłużny ubytek zakontraktowania (ryc. 1), w jednym badaniu opisano modelowanie tchawicy, u jednego pacjenta RTG ujawnił zatrzymanie papki barytowej w przełyku, jedno badanie wykazało obecność jednostronnej pułapki powietrznej w polu płucnym). W 9 badaniach RTG nie stwierdzono nieprawidłowości.

Ryc. 1. Podłużny ubytek zakontrastowania (plastikowy żeton)
Ezofagoskopię sztywną w znieczuleniu ogólnym wykonano u 38 pacjentów, z czego 36 zaintubowano przed zabiegiem, natomiast w pozostałych dwóch przypadkach najpierw usunięto ciało obce z gardła dolnego w laryngoskopie za pomocą kleszczyków Magilla, a następnie po zaintubowaniu pacjenta skontrolowano przełyk za pomocą sztywnego ezofagoskopu. Podczas ezofagoskopii ciała obce w przełyku uwidoczniono i usunięto u 33 pacjentów, w 5 przypadkach ciała obcego w obrębie przełyku nie znaleziono. Wśród usuniętych ciał obcych było: 19 monet, 11 metalowych przedmiotów, 6 plastikowych elementów, 1 kość, 1 nasiono zielonego groszku. Większość ciał obcych usunięto z okolicy pierwszego lub drugiego zwężenia przełyku. Przedmioty usunięte z gardła dolnego to: metalowy drut (ryc. 2) i plastikowa gwiazdka.

Ryc. 2. Drut na granicy gardła dolnego i przełyku
U 4 pacjentów ze względu na krztuszenie w wywiadzie i utrzymujący się kaszel, a także wyniki badań obrazowych wskazujące na możliwość aspiracji ciała obcego do dróg oddechowych wykonano jednoczasowo bronchoskopię. W 3 przypadkach stwierdzono gęstą śluzowo-ropną wydzielinę w drogach oddechowych, u czwartego pacjenta drogi oddechowe były wolne.
U 4 pacjentów wykonano gastrofiberoskopię: u dwóch ciało obce przemieściło się w okolicę wpustu żołądka, u kolejnego pacjenta podejrzewano obecność fragmentów bombki w przełyku lub żołądku, jeden pacjent zgłaszał dolegliwości po zjedzeniu cząstki mandarynki. Monety i fragment mandarynki zostały usunięte, natomiast fragmentów bombki nie znaleziono.
U żadnego z badanych 38 pacjentów nie stwierdzono podczas ezofagoskopii perforacji przełyku, w jednym przypadku (połknięta otwarta agrafka) stwierdzono niewielkie skaleczenie ściany przełyku (ryc. 3), u 2 dzieci niewielkie zaczerwienienie ściany przełyku w miejscu przylegania ciała obcego, u 2 pacjentów uwidoczniono zaczerwienioną, pobrukowaną ścianę przełyku na całej jego długości i wysunięto podejrzenie eozynofilowego zapalenia przełyku, które potwierdziły późniejsze wyniki badania histopatologicznego.

Ryc. 3. Agrafka w przełyku 6-miesięcznego dziecka
U 7 hospitalizowanych pacjentów zastosowano leczenie zachowawcze. U trojga z nich dolegliwości wystąpiły po spożyciu pokarmu (cukierki, mięso), u 2 dzieci dolegliwości ustąpiły dość szybko po przyjęciu na oddział, a RTG nie wykazał nieprawidłowości, u 2 pacjentów przedmioty metalowe przemieściły się do dalszych części przewodu pokarmowego, co potwierdziły badania obrazowe.
U pacjentów, którzy mieli wykonaną ezofagoskopię z usunięciem ciała obcego, a w trakcie zabiegu stwierdzono zadrapanie lub skaleczenie śluzówki przełyku, wykonano kontrolny RTG przeglądowy klatki piersiowej, który nie wykazał nieprawidłowości w postaci perforacji przełyku lub też cech odmy. Dziewczynkę, u której stwierdzono skaleczenie śluzówki przełyku po usunięciu agrafki, pozostawiono na nawodnieniu dożylnym przez 12 godzin, następnie pozwolono poić dziecko solą fizjologiczną, stopniowo wprowadzając do picia inne płyny, a następnie pokarmy. Pozostali pacjenci mogli przyjmować płyny doustnie po 2 godzinach od zabiegu, a następnie stopniowo rozszerzano dietę.
U wszystkich pacjentów dolegliwości obecne przy przyjęciu do szpitala ustąpiły. Pacjenci bez stwierdzanych w czasie ezofagoskopii zmian w obrębie śluzówki przełyku byli wypisywani ze szpitala po dwóch dobach.
Dyskusja
Ciała obce w przełyku są często występującym problemem w wieku dziecięcym. Najczęściej dostają się one do przewodu pokarmowego przypadkowo w trakcie zabawy, znacznie rzadziej w czasie spożywania posiłków. Najczęściej znajdowane w przełyku u dzieci przedmioty to monety, spinki, metalowe części przedmiotów użytkowych, pinezki, druciki, metalowe lub plastikowe fragmenty zabawek, plastikowe żetony, guziki. Wśród pokarmów zatrzymujących się w przełyku dominują kości, duże i twarde kawałki mięsa, owoców lub warzyw. Statystyki zamieszczane w światowych publikacjach potwierdzają również dane dotyczące naszych pacjentów zamieszczone we wcześniejszych fragmentach niniejszej publikacji.
Większość ciał obcych przechodzi swobodnie przez przewód pokarmowy, nie dając żadnych dolegliwości (1). Ze względu na swój kształt lub wielkość mogą jednak zatrzymać się w obrębie przełyku na różnych jego poziomach. Najczęstszym miejscem uwięźnięcia ciała obcego w przełyku jest jego pierwsze fizjologiczne zwężenie tuż poniżej mięśnia pierścienno-gardłowego. W dalszej kolejności ciała obce zatrzymują się na poziomie drugiego zwężenia, a najrzadziej znajdowane są w przełyku w okolicy rozworu przełykowego przepony. Problem uwięźnięcia ciała obcego w przełyku lub uczucie przeszkody w obrębie szyi może dotyczyć pacjentów, którzy chorują na eozynofilowe zapalenie przełyku (2, 3). Wśród badanych przez nas pacjentów rozpoznanie to postawiono w dwóch przypadkach, a potwierdzono je badaniem histopatologicznym pobranych fragmentów śluzówki przełyku.
Dolegliwości, jakie zgłasza pacjent lub w przypadku najmłodszych dzieci objawy opisywane przez rodziców, dotyczą najczęściej trudności w połykaniu pokarmów stałych lub płynów, odmowy przyjmowania pokarmów, zalegania śliny w obrębie jamy ustnej lub gardła, wymiotów, odruchów wymiotnych, bólu lub uczucia przeszkody w obrębie gardła lub szyi (4). Większość naszych pacjentów prezentowała wymienione objawy w mniejszym lub większym zakresie. Połknięte ciała obce znacznych rozmiarów mogą dawać problemy oddechowe w postaci duszności lub kaszlu, rzadziej stridoru (5). Wśród naszych pacjentów u czworga kaszel był jednym z objawów, ale jak się okazało w trakcie wykonanych bronchoskopii, wynikał on z jednoczasowej infekcji w obrębie dróg oddechowych. Objawy zwykle występują krótko po połknięciu ciała obcego, ale zwłaszcza u bardzo małych dzieci lub pacjentów z opóźnionym rozwojem psychoruchowym mogą zostać przeoczone lub zauważone po upływie dłuższego czasu. Tylko 4 z badanych przez nas dzieci prezentowało objawy trwające powyżej doby w chwili przyjęcia do szpitala. Jest to istotny fakt, gdyż zalegające ciała obce mogą być przyczyną wystąpienia powikłań w postaci perforacji przełyku, prowadzących do zapalenia śródpiersia, odmy śródpiersiowej, przetoki przełykowo-tchawiczej, przetoki przełykowo-oskrzelowej, a także przełykowo-aortalnej (6-8). Powikłania te, a zwłaszcza zapalenie śródpiersia, nadal cechuje duży procent śmiertelności, dlatego nasilenie dolegliwości bólowych zwłaszcza przy przełykaniu lub oddychaniu, duszność, tachykardia, wystąpienie odmy podskórnej powinny być bodźcem do przyspieszenia diagnostyki i wdrożenia właściwego leczenia (9).
Dane z wywiadu od pacjenta lub opiekunów dziecka wskazujące na obecność ciała obcego w przełyku są wskazaniem do diagnostyki obrazowej w postaci przeglądowego RTG klatki piersiowej zarówno AP, jak i boczne (10). RTG uwidacznia jednak tylko metaliczne lub mocno uwapnione struktury, takie jak kości. W przypadku innych ciał obcych możemy posiłkować się wykonaniem zdjęcia RTG po podaniu pacjentowi do wypicia papki barytowej lub po połknięciu watki nasączonej kontrastem, co jest szczególnie pomocne przy podejrzeniu połknięcia ości lub podłużnych ostrych przedmiotów, takich jak spinki, wykałaczki itp. Warunkiem jest współpraca dziecka podczas badania i chęć wypicia barytu lub połknięcia watki. Badania tego nie możemy wykonać również u osób z upośledzeniem umysłowym ze względu na ryzyko zachłyśnięcia. Zdjęcie RTG ocenia nam zarówno możliwą obecność ciała obcego w przełyku, poziom zalegania, jak i obecność perforacji ściany przełyku. W ostatnim przypadku przeciwwskazane jest wykonanie badania z barytem, ewentualnie można podać wodny środek cieniujący. Tomografia komputerowa przez niektórych autorów zalecana jest w przypadku podejrzenia obecności w przełyku małych, niecieniujących ciał obcych, takich jak ości lub ciał obcych długo zalegających (11). W przypadku naszej grupy pacjentów nie było wskazań do badania tomografii komputerowej.
W przypadku stwierdzenia cieniującego ciała obcego w przełyku pacjenta kwalifikujemy do ezofagoskopii sztywnej w znieczuleniu ogólnym. U dzieci bez uwidocznionego ciała obcego w badaniach obrazowych, ale prezentujących niezmniejszające się wymienione powyżej objawy i dolegliwości, endoskopia przełyku również jest wskazana. Zgody na ezofagoskopię udzielają pisemnie rodzice lub opiekunowie prawni, a w przypadku ukończenia przez pacjenta 16. r.ż. również on sam. Czas wykonania zabiegu zależy od nasilenia objawów oraz rodzaju ciała obcego. Zwykle stosujemy sześciogodzinny okres karencji od pokarmów i dwugodzinny od klarownych płynów, ale informacja o tym, iż połkniętym ciałem obcym jest bateria dyskowa uwidoczniona w RTG, obliguje nas do jak najszybszego wykonania ezofagoskopii ze względu na ryzyko wydostania się elektrolitu i powstania martwicy rozpływnej ścian przełyku w miejscu przylegania baterii (12). Wśród naszych pacjentów w badanym okresie nie było baterii wśród połkniętych przedmiotów. Ezofagoskopię wykonujemy w warunkach bloku operacyjnego w znieczuleniu ogólnym po uprzednim zaintubowaniu pacjenta. Po usunięciu ciała obcego zawsze ponownie kontrolujemy przełyk, aby wykluczyć obecność dodatkowych ciał obcych oraz by nie przeoczyć możliwych uszkodzeń wywołanych przez ciało obce lub podczas manewru ezofagoskopem. W zależności od rozmiaru i kształtu przedmiotu możemy stwierdzić różnego stopnia uszkodzenia śluzówki przełyku, co wpływa na dalsze postępowanie z pacjentem. Wśród badanych przez nas dzieci w zdecydowanej większości nie stwierdziliśmy zmian o charakterze rozdarcia czy też perforacji śluzówki, a najpoważniejszym było skaleczenie ściany dokonane przez ostry koniec otwartej agrafki.
W przypadkach, kiedy podejrzewamy, że istnieje duże prawdopodobieństwo przemieszczenia się ciała obcego do żołądka, możemy wykonać ezofagoskopię za pomocą giętkiego fiberoskopu lub gastroskopu, co miało miejsce u 3 naszych pacjentów. Dodatkowo u jednego pacjenta, u którego objawy wystąpiły w trakcie jedzenia owoców, wykonano gastrofiberoskopię, co pozwoliło usunąć ciało obce, a także uwidocznić zmiany o charakterze zapalenia śluzówki w obrębie przełyku i żołądka i wdrożyć odpowiednie leczenie.
Usunięcie ciała obcego podczas ezofagoskopii spowodowało ustąpienie dolegliwości, z którymi pacjenci zgłosili się do szpitala. Nie zanotowaliśmy powikłań po przeprowadzonych zabiegach, jednak należy sobie zdawać sprawę, że – jak każdy zabieg – ezofagoskopia jest obarczona ryzykiem jatrogennych lub wynikających z obecności ciała obcego powikłań.
Postępowanie zachowawcze, odroczenie zabiegu ezofagoskopii lub całkowita z niej rezygnacja u pacjentów, którzy zgłosili się do szpitala z powodu podejrzenia obecności ciała obcego w przełyku, może mieć miejsce w sytuacji, gdy objawy znacznie zmniejszyły się z upływem czasu lub całkowicie ustąpiły, a w badaniu RTG ciała obcego nie stwierdzono lub przemieściło się ono do dalszych odcinków przewodu pokarmowego. Zalecamy wtedy rozpoczęcie doustnego nawadniania dziecka, a przy braku objawów dysfagii stopniowe wprowadzanie diety przecieranej i dalszą obserwację. Rodzicom zaleca się dokładne sprawdzanie stolca pacjenta, aby nie przeoczyć wydalenia ciała obcego. Jeśli natomiast ciało obce zalega w żołądku powyżej 2 tygodni, wskazane jest zgłoszenie się pacjenta do oddziału gastrologii w celu endoskopowego usunięcia. Bardzo rzadko, bo w poniżej 1% przypadków, zdarza się, że obecność ciała obcego w przełyku wymaga postępowania chirurgicznego – ezofagotomii, wykonywanej zwykle na oddziale torakochirurgii. Są to najczęściej uwięźnięte lub długo zalegające ciała obce (13). Wiek dziecka poniżej 18. m.ż. jest jednym z czynników predysponujących. W badanym okresie czasu żaden z naszych pacjentów nie wymagał ezofagotomii.
Ciała obce, które ze względu na swoją wielkość lub kształt nie powinny być przyczyną wystąpienia dysfagii u zdrowych dzieci, mogą stać się jednak problemem u pacjentów z licznymi obciążeniami oraz zwężeniami przełyku. U jednego z naszych pacjentów wystąpiły objawy w postaci ślinienia, odruchów wymiotnych oraz problemów z przyjmowaniem pokarmów. U tego 13-letniego chłopca z zespołem Arnolda-Chiariego, z tracheostomią z powodu porażenia fałdów głosowych oraz z masywnym zniekształceniem klatki piersiowej i kręgosłupa, dysfagia ustąpiła po usunięciu w ezofagoskopie ziarenka zielonego groszku (ryc. 4). Budowa anatomiczna była czynnikiem sprawczym wystąpienia problemów podczas przyjmowania pokarmów.
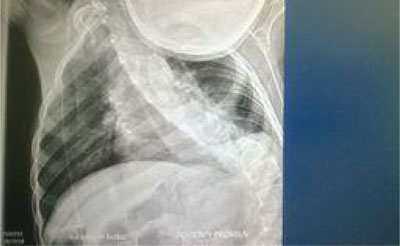
Ryc. 4. Zniekształcenie kręgosłupa i klatki piersiowej
Wnioski
Ciała obce w przełyku są częstym problemem w populacji dziecięcej. Najczęstszymi ciałami obcymi są monety, metalowe lub plastikowe części przedmiotów lub pokarm.
Diagnostyka obrazowa obejmuje przeglądowe RTG klatki piersiowej i szyi, a w przypadku ciał niekontrastujących RTG z barytem lub watką nasączoną kontrastem.
Obecność objawów klinicznych i/lub wyników badań obrazowych sugerujących obecność ciała obcego w przełyku jest wskazaniem do endoskopii przełyku w znieczuleniu ogólnym. Najbardziej niebezpiecznymi ciałami obcymi są baterie dyskowe i ostre, duże przedmioty.
Zarówno ezofagoskopia sztywna, jak i wykonywana za pomocą giętkiego fiberoskopu są obarczone pewnym stopniem ryzyka, o czym należy poinformować rodziców przed ich wykonaniem.
Piśmiennictwo
1. Lee JH: Foreign body ingestion in children. Clin Endosc 2018; 51(2): 129-136.
2. El-Matary W, El-Hakim H, Popel J: Eosinophili cesophagitis in children needing emergency endoscopy for foreign body and food bolus impaction. Pediatr Emerg Care 2012; 28(7): 611-613.
3. Hudson S, Sampson C, Muntz HR et al.: Foreign body impaction as presentation of eosinophili cesophagitis. Otolaryngol Head Neck Surg 2013; 149(5): 679-681.
4. Sink JR, Kitsko DJ, Mehta DK et al.: Diagnosis of Pediatric Foreign Body Ingestion: Clinical Presentation, Physical Examination, and Radiologic Findings. Ann Otol Rhinol Laryngol 2016; 125(4): 342-350.
5. Baddouh N, Arjdal L, Raji A, Bourrous M: Unsuspected Cause of Respiratory Distress: Unrecognized Esophageal Foreign Body. Case Rep Pediatr 2018; 2018: 6283053.
6. Wei Y, Chen L, Wang Y et al.: Proposed management protocol for in gested esophageal foreign body and aortoesophageal fistula: a single center experience. Int J Clin Exp Med 2015; 8(1): 607-615.
7. Liming BJ, Fischer A, Pitcher G: Bronchial Compression and Tracheosophageal Fistula Secondary to Prolonged Esophageal Foreign Body. Ann Otol Rhinol Laryngol 2016; 125(12): 1030-1033.
8. Cole S, Kearns D, Magit A: Chronic esophageal foreign bodies and secondary mediastinitis in children. Ann Otol Rhinol Laryngol 2011; 120(8): 542-545.
9. Liu J, Zhang X, Xie D et al.: Acute mediastinitis associated with foreign body erosion from the hypopharynx and esophagus. Otolaryngol Head Neck Surg 2012; 146(1): 58-62.
10. Iwama I: Overlooked radiographic finding results in delayed diagnosis of a retained oesophageal foreign body. BMJ Case Rep 2014; 2014. pii: bcr2014204856.
11. Park S, Choi DS, Shin HS et al.: Fish bone foreign bodies in the pharynx and upper esophagus: evaluation with 64-slice MDCT. Acta Radiol 2014; 55(1): 8-13.
12. Krom H, Visser M, Hulst JM et al.: Serious complications after button battery ingestion in children. Eur J Pediatr 2018; 177(7): 1063-1070.
13. Schramm JC, Sewell RK, Azarow KS et al.: Chronic cervical esophageal foreign bodies in children: surgical approach after unsuccessful endoscopic management. Ann Otol Rhinol Laryngol 2014; 123(1): 19-24.



