*Michał Puliński1, Natalia Hawryluk2, Wojciech Choiński1
Analiza metod i wyników leczenia ropni okołoodbytniczych i przetok okołoodbytniczych u niemowląt
Analysis of treatment methods and outcomes for perianal abscess (PA) and fistula in ano (FIA) in infants
1Clinical Department of Paediatric Surgery and Urology, Department of Surgery, School of Public Health, University of Warmia and Mazury in Olsztyn
2Students’ Paediatric Surgery Science Club, Department of Surgery, Collegium Medicum, University of Warmia and Mazury in Olsztyn
Streszczenie
Wstęp. Ropień okołoodbytniczy (PA) u dzieci jest dość powszechnym schorzeniem i występuje od 0,5 do 4,3% w populacji niemowląt. W większości przypadków ma on związek z przetoką okołoodbytniczą (FIA). Leczeniem chirurgicznym FIA są: fistulektomia, fistulotomia lub rzadko kryptotomia.
Cel pracy. Celem pracy jest retrospektywna analiza metod i wyników leczenia PA i FIA u niemowląt w Klinicznym Oddziale Chirurgii i Urologii Dziecięcej WSSzD w Olsztynie w latach 2014-2019.
Materiał i metody. Od stycznia 2014 do grudnia 2019 roku leczono 44 niemowląt z rozpoznaniem PA i FIA. Większość pacjentów stanowili chłopcy – 41 (93%) i tylko 3 (7%) dziewczynki. W przypadku PA stosowano trzy różne metody leczenia: nacięcie i drenaż, fistulotomię lub fistulektomię.
Wyniki. Z grupy 44 leczonych niemowląt z rozpoznanym PA i FIA 29 leczono tylko poprzez nacięcie i drenaż. U 19 z nich uzyskano wyleczenie. U 9 pacjentów zidentyfikowano FIA i wykonano fistulektomię lub fistulotomię. W tej grupie był jeden nawrót, który ponownie leczono poprzez fistulektomię i uzyskano wyleczenie. U 6 pacjentów PA opróżnił się samoistnie, z czego u 3 pacjentów nastąpił nawrót i w trakcie kolejnego pobytu w szpitalu rozpoznano FIA. Wykonano 7 fistulotomii oraz 14 fistulektomii, a ich skuteczność wyniosła odpowiednio 100 vs 93%.
Wnioski. W przypadku rozpoznania przetoki okołoodbytniczej u niemowlęcia najskuteczniejszą i najbezpieczniejszą metodą leczenia jest fistulotomia.
W każdym przypadku rozpoznania ropnia okołoodbytniczego należy poszukać przetoki okołoodbytniczej.
Summary
Introduction. Perianal abscess (PA) is a relatively common condition in children and occurs in 0.5 to 4.3% of the infant population. In the majority of cases, it is associated with fistula in ano (FIA). Surgical treatment of FIA includes fistulectomy, fistulotomy or, rarely, cryptotomy.
Aim. The aim of the study is to perform a retrospective analysis of treatment methods and outcomes for PA and FIA in infants at the Department of Paediatric Surgery and Urology of the Regional Specialised Children’s Hospital in Olsztyn, Poland, in 2014-2019.
Material and methods. From January 2014 to December 2019, 44 infants with diagnosed PA and FIA were treated. The majority of patients were boys: 41 (93%) and only 3 (7%) were girls. For PA, three different treatment methods were used: incision and drainage, fistulotomy or fistulectomy.
Results. Out of 44 treated infants with diagnosed PA and FIA, 29 were treated only by incision and drainage. Among them, 19 were cured. FIA was identified in 9 patients and fistulectomy or fistulotomy was performed. In this group, there was 1 recurrence, which was retreated with fistulectomy and cured. In 6 patients, PA drained spontaneously; in 3 of them there was recurrence and FIA was diagnosed during another hospital stay. There were 7 fistulotomies and 14 fistulectomies performed and their efficacy was 100 vs 93%, respectively.
Conclusions. Fistulotomy is the most effective and safest method of FIA treatment in infants.
In every case of perianal abscess diagnosis, a fistula in ano should be looked for.

Wprowadzenie
Ropień okołoodbytniczy (ang. perianal abscess – PA) u dzieci jest dość powszechnym schorzeniem i występuje od 0,5 do 4,3% w populacji niemowląt (1).
W większości przypadków ma on związek z przetoką okołoodbytniczą (ang. fistula in ano – FIA) (2). Według literatury FIA występuje u 20 do 85% niemowląt z PA, z wyraźną przewagą chłopców (2). Etiologia powstawania PA i FIA jest niejasna, ale istnieją dwie teorie –wrodzona i nabyta. Według pierwszej, przetoki powstają z głębszych krypt odbytu Morgagniego. Większa niż prawidłowa (1-2 mm) głębokość krypty ułatwia kolonizację i uwięźnięcie bakterii w krypcie. Bakterie indukują proces zapalny, a następnie powstanie PA i w konsekwencji w większości przypadków FIA. Ta nieprawidłowa budowa krypt może być spowodowana zaburzeniem równowagi między androgenami i estrogenami u płodu. Według teorii nabytej do wtórnego zakażenia krypt dochodzi z powodu nadmiernej stymulacji androgenowej gruczołów łojowych. Wynika z tego częstsze występowanie PA u chłopców. PA mogą być objawem choroby Leśniowskiego-Crohna, wrzodziejącego zapalenia jelita, gruźlicy lub zaburzeń immunologicznych (2). Opisywane PA u niemowląt są w większości przetokami niskimi w przeciwieństwie do osób dorosłych, gdzie występuje większa liczba przetok wysokich.
Leczenie PA polega głównie na nacięciu i drenażu. Niestety ta metoda leczenia wiąże się z wysokim ryzykiem nawrotu. Dlatego według wielu autorów, PA należy leczyć tak radykalnie jak FIA. Leczeniem chirurgicznym FIA jest fistulektomia (wycięcie przetoki), fistulotomia (nacięcie przetoki) lub rzadziej kryptotomia (nacięcie krypty) (3-5). Pierwszy etap leczenia operacyjnego polega na zidentyfikowaniu przetoki lub nacięciu PA i uwidocznieniu przetoki, a następnie zaszynowaniu jej metalową sondą główkową (ryc. 1).
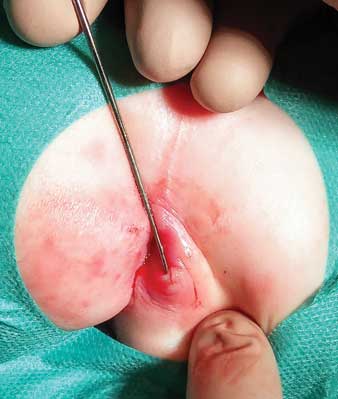
Ryc. 1. Szynowanie przetoki sondą główkową
W przypadku fistulektomii, po uwidocznieniu całej przetoki skóra jest nad nią nacinana skalpelem na całej długości przetoki, a następnie nożem elektrycznym przetoka jest wycinana w całości. W przypadku fistulotomii, przetoka po uwidocznieniu na sondzie przecinana jest nożem elektrycznym jednym cięciem wraz ze skórą (ryc. 2).

Ryc. 2. Przecięcie przetoki nożem elektrycznym (fistulotomia)
Po przecięciu przetoki i usunięciu sondy, światło przetoki (jeśli tego wymaga) jest delikatnie koagulowane koagulacją monopolarną. Zarówno w przypadku fistulektomii, jak i fistulotomii rana nie jest zszywana i goi się przez ziarninowanie (ryc. 3).
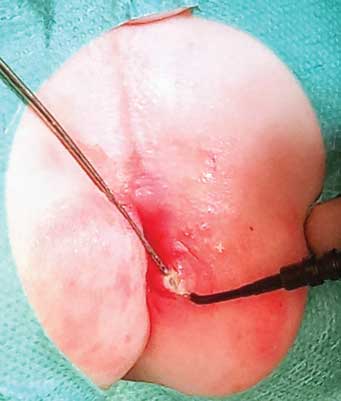
Ryc. 3. Stan po fistulotomii
Operacja ta u dzieci wykonywana jest w warunkach bloku operacyjnego w znieczuleniu ogólnym.
Cel pracy
Celem pracy jest retrospektywna analiza metod i wyników leczenia PA i FIA u niemowląt w Klinicznym Oddziale Chirurgii i Urologii Dziecięcej WSSzD w Olsztynie w latach 2014-2019.
Materiał i metody
Wykonano retrospektywną analizę dokumentacji medycznej 44 dzieci leczonych od stycznia 2014 do grudnia 2019 roku w Klinicznym Oddziale Chirurgii Dziecięcej i Urologii WSSzD w Olsztynie z rozpoznaniem PA i FIA. Wszystkie z analizowanych dzieci skierowane były do leczenia chirurgicznego z rozpoznaniem PA. Wiek leczonych dzieci wynosił od 1 do 12 miesięcy (średnia 3,58 miesiąca, mediana 2 miesiące). Strukturę wieku leczonych dzieci przedstawia rycina 4.
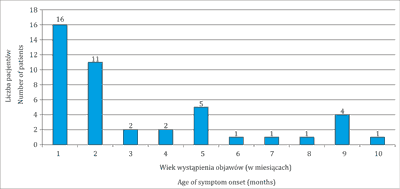
Ryc. 4. Struktura wieku leczonych dzieci
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Festen C, van Harten H: Perianal abscess and fistula-in-ano in infants. J Pediatr Surg 1998; 33: 711-713.
2. Emile SH, Elfeki H, Abdelnaby M: A systematic review of the management of anal fisula in infants. Tech Coloproctol 2016; 20: 735-744.
3. Afşarlar CE, Karaman A, Tanır G et al.: Perianal abscess and fistula-in-ano in children: clinical characteristic, management and outcome. Pediatr Surg Int 2011; 27: 1063-1068.
4. Novotny NM, Mann MJ, Rescorla FJ: Fistula in ano in infants: who recurs? Pediatr Surg Int 2008; 24: 1197-1199.
5. Karlsson AJ, Salö M, Stenström P: Outcomes of Various Interventions for First-Time Perianal Abscesses in Children. Biomed Res Int 2016; 9712854.
6. Serour F, Somekh E, Gorenstein A: Perianal abscess and fistula-in-ano in infants: a different entity? Dis Colon Rectum 2005; 48: 359-364.
7. Carmona J, Osterman A, Lugo-Vicente H: Fistula-in-ano in children: a case series. Bol Assoc Med P R 2011; 103: 14-17.
8. Basaranoglua ST, Ozsurekcia Y, Cengiza AB et al.: Absceso perianal en niños: perspectiva desde el campo de la infectología pediátrica. An Pediatr (Barc) 2019; 90: 370-375.
9. Chang HK, Ryu JG, Oh JT: Clinical characteristics and treatment of perianal abscess and fistula-in-ano in infants. J Pediatr Surg 2010; 45: 1832-1936.
10. Fitzgerald RJ, Harding B, Ryan W: Fistula-in-ano in childhood: a congenital etiology. J Pediatr Surg 1985; 20: 80-81.
11. Shafer AD, McGlone TP, Flanagan RA: Abnormal crypts of Morgagni: The cause of perianal abscess and fistula-in-ano. J Pediatr Surg 1987; 22: 203-204.
12. Murthi GV, Okoye BO, Spicer RD et al.: Perianal abscess in childhood. Pediatr Surg Int 2002; 18: 689-691.
13. Lunniss PJ, Jenkins PJ, Besser GM et al.: Gender differences in incidence of idiopathic fistula in-ano are not explained by circulating sex hormone. Int J Colorectal 1995; 10: 25-28.
14. Medscape: pediatric fistula-in-ano (database on the internet); http://emedicine.medscape.com/article/935312-overview#a7 (data dostępu: 20.10.2015).
15. Gong Z, Han M, Wu Y et al.: Treatment of First-Time Perianal Abscess in Childhood, Balance Recurrence and Fistula Formation Rate with Medical Intervention. Eur J Pediatr Surg 2018; 28: 373-377.
16. Niyogi A, Agarwal T, Broadhurst J, Abel RM: Management of perianal abscess and fistula-in-ano in children. Eur J Pediatr Surg 2010; 20: 35-39.
17. Poenaru D, Yazbeck S: Anal fistula in infants: etiology, features, management. J Pediatr Surg 1993; 28: 1194-1195.
18. Gafar A: Fistulotomy versus fistulectomy as a treatment for low anal fistula in infants: a comparative study. Ann Pediatr Surg 2013; 9: 103-107.
19. Nelson R: Anorectal abscess fistula: what do we know? Surg Clin North Am 2002; 82: 1139-1151.
20. Inoue M, Sugito K, Ikeda T et al.: Long-Term Results of Seton Placement for Fistula-in-ano in Infants. J Gastrointest Surg 2014; 18: 580-583.




