© Borgis - Nowa Medycyna 4/2008, s. 2-4
Anna Kosim1, *Małgorzata Kołodziejczak1, Iwona Sudoł-Szopińska2
Metoda chirurgicznego wycięcia kłykcin kończystych odbytu skojarzonego z elektrokoagulacją w materiale Oddziału Proktologii Szpitala na Solcu w Warszawie
Surgical treatment for pointed condyloma combined with electrokoagulation in the material of Proctologic Department of Solec Hospital in Warsaw
1Oddział Chirurgii Ogólnej z Pododdziałem Proktologii Szpitala na Solcu w Warszawie
Ordynator Oddziału: dr n. med. Jacek Bierca
Kierownik Proktologii: dr hab. n. med. Małgorzata Kołodziejczak 2Centralny Instytut Pracy: Państwowy Instytut Badawczy oraz Zakład Diagnostyki Obrazowej II Wydziału Lekarskiego Akademii Medycznej w Warszawie
Streszczenie
Treatment of condylomata acuminata is difficult and unrewarding because of the recurrence of the ailment and most often, large area of the affected skin.
Aim: The objective of the study was to assess the effectiveness of the treatment of anal canal and perineal area condylomata acuminata by surgical excision combined with electrocoagulation.
Material and methods: The material: in the years 2000-2007 there were operated, due to anal canal and anal area condylomata acuminata, 67 patients (46 men and 21 women) in the age from 20 to 81 (med. 39 years) in Warsaw Śródmiejski Hospital, Proctology Unit. Among them 13 had confirmed HIV virus infection. Large condylomata (Buschke-Loewenstein tumour) were found in 8 patients.
The method: the method of the treatment was surgical excision combined with electrocoagulation. In one case, there was artificial anus created, because of inoperbility of the Buschke-Loewenstein tuomur.
Results: recurrent condylomata were found in 10 cases. All cases of recurrence affected men. Six men were operated twice, two male patients were operated three times. In one case the patient was disqualified from local excision and because of Buschke-Loewenstein tumour had an artificial anus preformed. All patients after large condylomata excision went through a long period of healing: from 8 weeks to about 3 months, in three of them healing was not obtained. Two patients with Buschke-Loewenstein tumour had histopathology result – carcinoma planoepitheliale. These patiens were sent to further consultation and treatment to the reference center – the Institute of Oncology.
Conclusions: 1. surgical excision combined with electrocoagulation is an effective method of anal canal and anal area codylomata acuminata treatment. 2. large condylomata are treated effectively by this method only in 50% of cases, as well as time of healing is long (in 3 cases healing was not obtained, one patient had an artificial anus performed). Problem of treating large condylomata remains still unsolved. It should be approached by multidisciplinary groups of experts (surgeon, dermatologist, gynaecologist, oncologist).

Wstęp
Kłykciny kończyste jest to choroba charakteryzująca się przerostem nabłonka okolicy narządów płciowych, krocza i odbytu. Przyczyną choroby jest zakażeniem wirusem brodawczaka ludzkiego (HPV). Obecnie wyizolowanych jest ponad 100 typów wirusów HPV. Najczęściej u chorych z kłykcinami kończystymi stwierdza się wirusy typu 6 i 11. Rzadziej stwierdza się obecność wirusów o wysokim potencjale onkogennym (typ 16 i 18), które mogą spowodować transformację nowotworową kłykcin. Możliwość zezłośliwienia dotyczy zwłaszcza olbrzymiej formy kłykcin, guza Buschke- Loewensteina. Zakażenie kłykciami następuje najczęściej drogą kontaktów seksualnych (1), jakkolwiek opisywane są też inne drogi zakażenia (np. dziecka podczas porodu od matki). Leczeniem kłykcin kończystych odbytu zajmują się zarówno chirurdzy jak i dermatolodzy. Leczenie tej choroby jest trudne i niewdzięczne z powodu nawrotowości choroby i niejednokrotnie dużej powierzchni skóry objętej zmianami chorobowymi. Szczególny problem stanowią kłykciny umiejscowione w kanale odbytu, ponieważ wiele leków, które z powodzeniem mogą być stosowane w leczeniu zmian umiejscowionych na skórze, przy tej lokalizacji zmian są przeciwwskazane. Również krioterapia w leczeniu zmian umiejscowionych w kanale odbytu jest przeciwwskazana, gdyż może skutkować powikłaniem w postaci martwicy kanału odbytu i ściany odbytnicy.
Do Oddziału Proktologii Szpitala na Solcu w Warszawie przysyłani są przeważnie ci pacjenci, którzy mają zmiany umiejscowione w kanale i okolicy odbytu.
Poniżej przedstawiono własne doświadczenia w zakresie leczenia kłykcin umiejscowionych w okolicy odbytu i w kanale odbytu.
Cel pracy
Celem pracy była ocena skuteczności leczenia kłykcin kanału i okolicy odbytu metodą wycięcia chirurgicznego skojarzonego z elektrokoagulacją.
Materiał
W latach 2000-2007 w Oddziale Proktologii Szpitala na Solcu w Warszawie zoperowano 67 pacjentów (46 mężczyzn i 21 kobiet) w wieku od 20 do 81 lat (śr. wieku 39 lat) z kłykcinami kończystymi kanału i okolicy odbytu. Wśród operowanych 13. chorych miało potwierdzone zakażenie wirusem HIV. Kłykciny olbrzymie (guz Buschke-Loewensteina) stwierdzono u 8 chorych.
Metoda
Metodą leczenia było chirurgiczne wycięcie kłykcin skojarzone z elektrokoagulacją. W jednym przypadku z powodu nieoperacyjności guza Buschke-Loewensteina (dużego miejscowego zaawansowania z naciekaniem na zwieracze) wykonano stomię odbarczającą.
Wyniki
Nawrót kłykcin wystąpił w 10. przypadkach. Wszystkie nawroty dotyczyły mężczyzn. Sześciu mężczyzn operowano 2 razy, dwóch mężczyzn 3 razy. W jednym przypadku guza Buschke-Loewensteina odstąpiono od wycięcia miejscowego i wykonano stomię (fot. 1). Wszyscy pacjenci po wycięciu kłykcin olbrzymich goili się długo, od 8 tygodni do około 3 miesięcy, u trzech nie uzyskano całkowitego wyleczenia. U dwóch pacjentów z guzem Buschke-Loewensteina wynik histopatologiczny wykazał carcinoma planoepitheliale. Pacjenci ci zostali przesłani na konsultację i dalsze leczenie do Instytutu Onkologii. U żadnego z pacjentów nie wystąpiło powikłanie w postaci zwężenia odbytu i nietrzymania stolca.
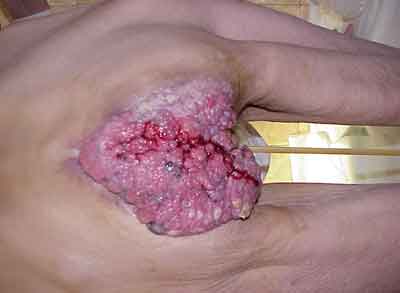
Fot .1. Pacjentka z nieoperacyjnym guzem Bushke-Loewensteina.
Wnioski
1. Metoda chirurgicznego wycięcia połączonego z elektrokoagulacją jest skutecznym sposobem leczenia kłykcin kończystych umiejscowionych w kanale odbytu.
2. W przypadku kłykcin olbrzymich zaobserwowano długi okres gojenia i jedynie 50% skuteczność metody (u 3 chorych nie uzyskano wyleczenia, u jednej pacjentki założono stomię). Problem leczenia kłykcin olbrzymich nadal pozostaje problemem otwartym. Powinien być przedmiotem rozważań interdyscyplinarnych (chirurg, dermatolog, ginekolog, onkolog).
Dyskusja
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Schofield J.B. Winceslaus S.J. Anorectal manifestations of sexually transmitted infections.Colorectal Disease 2001, 3 (2): 74-81. 2. Khawaja HT. Podyphyllin versus scissor excision in the treatment of perianal condylomata accuminata: a prospective study. Br J Surg 1989; 76: 1067-1068. 3. Viazis N, Vlachogiannakos J, Vasiliadis K, Theodoropoulos I, Saveriadis A, Karamanolis DG. Earlier Eradication of Intra-Anal Warts with Argon Plasma Coagulator Combined with Imiquimod Cream Compared with Argon Plasma Coagulator Alone: A Prospective, Randomized Trial Journal. Dis Colon Rectum 2007; vol 50 (12): 2173-2179. 4. Koch H, Kowatsch E, Hodl S, et al. Verrucous carcinoma of the skin: long-term follow-up results following surgical therapy. Dermatol Surg 2004; 30: 1124-30. 5. Ammori BJ, Ausobsky JR. Electrocoagulation of perianal warts:a word of caution. Dig Surg 2000; 17: 296-297. 6. Mullerat J, Wong Te Fong L F, Davies S E, Winslet M C, Perrett C W. Angiogenesis in anal warts, anal intraepithelial neoplasia and anal squamous cell carcinoma. Colorectal Disease 2003; vol 5 (4): 353-357. 7. Abbasakoor F., Boulos PB. Anal intraepithelial neoplasia. Br J Surg 2005 92: 3, 277. 8. Bieniek A, Cisło M, Matusiak Ł, Woźniak Z, Maj J, Barancewicz-Łosek M, Szybejko-Machaj G. Rak brodawkujący (carcinoma verrucosum) – przegląd objawów klinicznych i histologicznych. Post Dermatol Alergol 2006; XXIII, 2: 57-66. 9. Grochowicz M, Grochowicz P. Kłykciny kończyste. Rozdział Bielecki K, Dziki A. Proktologia PZWL 2000: 196-200.


