© Borgis - Postępy Nauk Medycznych 2/2012, s. 120-127
*Piotr Leszczyński1,2, Katarzyna Pawlak-Buś1,2, Tomasz Szafrański1
Choroba Stilla u dorosłych jako przyczyna gorączki o niejasnej etiologii**
Adult onset Still’s disease as the cause of fever of unknown etiology
1Oddział Reumatologii i Osteoporozy, Wielospecjalistyczny Szpital Miejski im. J. Strusia w Poznaniu
Ordynator Oddziału: dr hab. med. Piotr Leszczyński
2Katedra Fizjoterapii, Reumatologii i Rehabilitacji, Uniwersytet Medyczny w Poznaniu
Kierownik Katedry: prof. dr hab. med. Włodzimierz Samborski
Streszczenie
Choroba Stilla u dorosłych (ang. adult-onset Still’s disease) jest układowym procesem zapalnym o nieznanej etiologii, który w początkowym ostrym przebiegu należy różnicować z zakażeniem septycznym. Choroba jest kombinacją wielu objawów klinicznych i zmian laboratoryjnych, ale najczęściej dominuje wysoka gorączka, zapalenie stawów, wysypka skórna o charakterze plamisto-grudkowym i leukocytoza. Nie mniej objawy układowe, takie jak: powiększenie wątroby, śledziony, zapalenie płuc, czy zapalenie mięśnia sercowego lub osierdzia pojawiają się często.
Postawienie rozpoznania jest często problematyczne i wymaga wieloletniego doświadczenia. Mimo różnego profilu cytokin zapalnych (interleukina-1, interleukina-6, TNF-α, interferon-γ) to jedynie objawy kliniczne różnicują chorobę Stilla u dorosłych z innymi chorobami, a szczególnie ze stanem septycznym. Wydaje się, że najbardziej przygotowanym specjalistą – konsultantem w prowadzeniu takich chorych jest reumatolog kliniczny o dużym doświadczeniu internistycznym. Nie istnieje pojedynczy potwierdzający test diagnostyczny, a kryteria klasyfikacyjne i wskaźniki oceniające aktywność choroby nie zostały ustalone ostatecznie. Leczenie ma charakter objawowy, gdyż nie ma randomizowanych badań klinicznych, a zalecenia opierają się na doświadczeniach retrospektywnych, opisach przypadków i mają słabą siłę dowodu naukowego.
Lekiem z wyboru są glikokortykosteroidy podawane w dużych dawkach oraz metotreksat. Leczenie biologiczne jest stosowane jako terapia drugiej linii, wymaga dalszych badań i ocen.
Summary
Adult-onset Still’s disease (AOSD) is a systemic inflammatory disease of unknown etiology to be differentiate with sepsis in first period of active process. AOSD is characterized by a combination of several clinical symptoms and laboratory disturbances but predominantly high spiking fever, arthritis, maculopapular salmon rash and leukocytosis can appeared. However, systemic manifestations as hepatomegaly, splenomegaly, pneumonia, myocarditis and pericarditis may often occur.
The diagnosis of AOSD is often problematic and require clinical experience. Despite of various pro-inflammatory cytokine profiles (interleukin-1, interleukin-6, interleukin-18, TNF-α, interferon-γ) only clinical manifestations can differentiate AOSD from others active diseases and particular from systemic sepsis. It seems that clinical rheumatologist with good internal medicine backgroud is the best prepared consulting – specialist who should take care of these patients for a long time. There is no single diagnostic test to confirm AOSD also classification – diagnostic criteria and activity indexes did not be yet established. The treatment oriented to control and symptoms and signs.
There are no randomized controlled clinical trials in AOSD so scientific evidence for therapy is poor. Recommendations derived from retrospective analysis and several case reports. The first choice of treatment are high doses of corticosteroids and methotrexate. Biologic agents are second line therapy and their application require further studies and evaluations.

Wstęp
Choroba Stilla u dorosłych (ang. adult onset Still’s disease) jest układowym ostrym procesem zapalnym o nieznanej etiologii, charakteryzującym się współistnieniem zespołu określonych objawów klinicznych oraz zaburzeń w badaniach laboratoryjnych. Cechą najbardziej charakterystyczną jest wysoka uporczywa gorączka o charakterze hektycznym, pojawiająca się szczególnie w godzinach wieczornych, bóle stawów z cechami zapalenia stawów często z występowaniem wysięku, bóle mięśniowe oraz plamisto-grudkowa wysypka skórna (ang. Still’s rash) w kolorze łososiowym szybko pojawiająca się i znikająca przy szczytach temperatury.
Objawy kliniczne przypominają opisaną w 1897 roku przez Sir George Frederick Stilla u 22 dzieci jednostkę chorobową znaną obecnie pod nazwą młodzieńcze idiopatyczne zapalenie stawów w postaci uogólnionej (1). Natomiast termin choroba Stilla u dorosłych został wprowadzony do reumatologii przez Erica Bywatera w 1971 roku, kiedy to opisano 14 dorosłych, którzy mimo objawów ze strony stawów nie spełniali kryteriów rozpoznania reumatoidalnego zapalenia stawów, a przebiegiem klinicznym przypominali chorobę Stilla u dzieci (1-3).
Choroba Stilla jest rozpoznawana stosunkowo rzadko i przede wszystkim powinna być różnicowana z gorączką septyczną. Najczęściej jednak ostateczna diagnoza jest przypadkowa, gdyż jej przebieg jest bardzo nietypowy oraz nie istnieją żadne jednoznaczne pojedyncze testy diagnostyczne, ani badania histopatologiczne potwierdzające rozpoznanie. Mimo że występuje na całym świecie i to niezależnie od płci, jednak najczęściej w dwóch przedziałach wiekowych: od 15. do 25. roku życia i od 36. do 46. roku życia. Nie istnieją dobre badania epidemiologiczne na temat jej występowania. Występowanie szacuje się na 0,16 lub 0,22 lub 0,34 przypadków na 100 000 osób (odpowiednie dane z populacji we Francji, Holandii i Japonii) (1-6).
Patogeneza
Etiologia choroby jest nieznana, aczkolwiek retrospektywne analizy wykazują pewną predyspozycję genetyczną do zachorowania u osób będących nosicielami antygenów: HLA-B17, B18, B35 oraz DR2. Niestety część badań tym doniesieniom zaprzecza, upatrując korelacje występowania objawów klinicznych z obecnością HLA-B14, DR7, Bw35, Cw4 oraz DR4 i Dw6 (1).
Wśród czynników infekcyjnych, które mogłyby powodować zachorowanie podejrzewa się: wirus różyczki, echowirus 7, wirus świnki, wirus Epsteina i Barr, cytomegalowirus, wirusy grypy i paragrypy, parowirus B19, wirusy z grupy coxsackie B4, adenowirusy, wirus opryszczki 6, wirus HBV i HCV, a także zakażenia mykoplazmami, chlamydiami, pałeczkami brucelozy, borelii oraz yersini (1-4). Niemniej żaden związek nie został do tej pory dobrze udokumentowany i obecnie nie ma dowodu na to, że choroba Stilla u dorosłych ma charakter reaktywnego zapalenia stawów.
W niektórych badaniach sugeruje się wysoką aktywność immunologiczną w tej grupie chorych z nadprodukcją następujących cytokin: interleukiny-1, interleukiny-6, interleukiny-18, TNF α i interferonu-γ. Obecnie prowadzone są już badania kliniczne z podawaniem leków antycytokinowych, które mogą znosić objawy gorączki, leukocytozy oraz zmniejszyć produkcję białek ostrej fazy, co jest bardzo istotne z punktu widzenia klinicznego (1, 4, 5).
Objawy kliniczne
Początek choroby jest w 70% przypadków niezwykle ostry i dynamiczny z wysoką gorączką. Najczęściej mamy do czynienia z jednym lub dwoma szczytami gorączki w ciągu dnia, z reguły w godzinach popołudniowo-wieczornych lub porannych. Temperatura z reguły przekracza 39°C i trwa około 4 godzin. Takie cykle wzrostu temperatury powtarzają się regularnie w ciągu kolejnych dni. Gorączka często ustępuje samoistnie, nawet bez podawania leków przeciwgorączkowych, co jest w pewnym sensie cechą bardzo charakterystyczną i może ułatwiać rozpoznanie (ryc. 1-3).
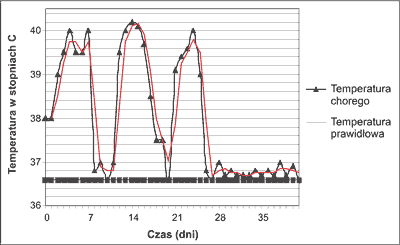
Ryc. 1. Przykładowy tor gorączkowy w ciągu pierwszych 6 tygodni choroby.
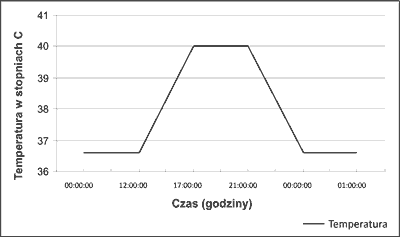
Ryc. 2. Przykładowy jednoszczytowy tor gorączkowy w ciągu doby.
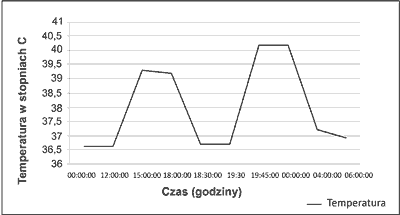
Ryc. 3. Przykładowy dwuszczytowy tor gorączkowy w ciągu doby.
Wysokiej temperaturze ciała towarzyszy wysypka plamisto-grudkowa o kolorze łososiowym, występująca najczęściej na kończynach i tułowiu. Charakterystyczny dla tej wysypki jest objaw Koebnera. Czasami ma charakter swędzący i dlatego często jest mylona z wysypką alergiczną. W sensie histologicznym jest to zapalenie okołonaczyniowe warstwy powierzchownej skóry z naciekami limfocytów i histiocytów, a w badaniach immunohistochemicznych stwierdza się odkładanie w ścianie naczyń składowej C3 komplementu (1-4).
Objawy stawowe dotyczą prawie 100% chorych. Początkowo są z reguły średnionasilone, przemijające i dotyczą niewielu stawów najczęściej kolanowych, skokowych, nadgarstkowych, łokciowych, barkowych i rzadko międzypaliczkowych bliższych. W późniejszym okresie choroby dochodzi do nasilenia dolegliwości bólowych, wysięków z występowaniem płynu zapalnego oraz zmian destrukcyjnych o charakterze symetrycznym. W stawach nadgarstka może dojść nawet do całkowitego zarośnięcia szpar stawowych po 1,5 do 3 lat aktywnej choroby. Bóle i osłabienie mięśniowe występują w 50-80% przypadków i ma charakter niezapalny, związany raczej z występującą gorączką. Jednak czasami obserwuje się niewielkie zwiększenie aktywności kinazy kreatynowej i aldolazy, co jednak nie ma istotnego znaczenia klinicznego (1, 3-6).
Ostre zapalenie gardła występuje u 70% chorych natomiast powiększenie wątroby i śledziony w 50-75%. Opisano kilka przypadków piorunującego zapalenia wątroby z jej niewydolnością w przebiegu choroby Stilla. Powiększenie węzłów chłonnych w obrębie szyi jest również objawem charakterystycznym i pojawia się w około 50% przypadków (1). W badaniach histochemicznych pobranych węzłów chłonnych stwierdza się poliklonalną aktywację komórek B. Objawy ze strony układu krążenia i układu oddechowego, często powodują wiele problemów diagnostycznych. Może dochodzić do zapalenia mięśnia sercowego (7) lub zapalenia osierdzia oraz przejściowych nacieków zapalnych miąższu płucnego z odczynem opłucnowym, prowadzących nawet do ostrej niewydolności oddechowej. Objawy hematologiczne pojawiają się niezmiernie rzadko jako zespół hemolityczno-mocznicowy oraz wysypka skórna, związana z małopłytkowością.
W różnicowaniu należy uwzględnić: choroby ziarniniakowate (sarkoidozę, chorobę Leśniowskiego i Crohna, czy idiopatyczne ziarniniakowate zapalenie wątroby), zapalenia naczyń (zapalenie wielotętnicze, ziarniniakowatość Wegnera, chorobę Takayasu, czy chorobę posurowiczą), choroby zakażenie, choroby nowotworowe (białaczki i szczególnie chłoniaki, angioblastyczną limfadenopatię), choroby tkanki łącznej (mieszaną chorobę tkanki łącznej czy nawet toczeń rumieniowaty układowy).
Chorych można podzielić na 3 grupy w zależności od przebiegu choroby po około 1/3 przypadków:
1. Pojedynczy samoograniczający się epizod z ostrym układowym przebiegiem (gorączka, hepatosplenomegalia, zajęcie błon surowiczych i wysypka skórna) z remisją w ciągu 1 roku po zachorowaniu.
2. Nawracające epizody zaostrzeń, niekoniecznie z zajęciem stawów z osiągnięciem całkowitej remisji między nawrotami.
3. Przewlekła aktywna postać z zajęciem przede wszystkim stawów, które może nawet prowadzić do ich destrukcji i konieczności naprawczych zabiegów ortopedycznych.
Chorzy z postacią układową, mimo bardzo ostrego początku i często stanu klinicznego sugerującego bezpośrednie zagrożenie życia, mają lepsze późne rokowanie, a powikłania pojawiają się niezmiernie rzadko. Natomiast przewlekła postać z aktywnym zajęciem wielu stawów wysypką skórną oraz zajęciem stawów barkowych i stawów biodrowych rokuje gorzej niż postać układowa (1, 3-6).
Zmiany w wynikach badań laboratoryjnych
Zmiany stwierdzone w badaniach laboratoryjnych są odzwierciedleniem aktywnego ostrego procesu zapalnego, ale nie są charakterystyczne dla choroby Stilla u dorosłych i żadne oznaczenie nie może pretendować do roli wskaźnika patognomicznego w tej chorobie. Podobnie nie stwierdza się zależności między rozpoznaniem i aktywnością choroby a występowaniem lub nie w surowicy chorych czynnika reumatoidalnego oraz przeciwciał przeciwjądrowych. W przypadkach typowych są one prawie zawsze nieobecne. Odczyn opadania krwinek czerwonych jest bardzo przyspieszony często trzycyfrowy, podobnie stężenie białka C-reaktywnego. Najczęściej obserwuje się leukocytozę powyżej 10 000 G/L lub znacznie większą z obecnością w rozmazie krwi obwodowej granulocytów obojętnochłonnych, nawet powyżej 80%. Normochromiczna niedokrwistość oraz reaktywna trombocytoza są typowe dla aktywnej i ostrej postaci choroby. Jednak czasami w przypadku silnej aktywacji linii makrofagowej jak w zespole MAS (ang. Macrophage Activating Syndrome) może pojawić się pancytopenia oraz zaburzenia krzepnięcia. U ponad 75% pacjentów stwierdza się zwiększone wskaźniki wątrobowe: AST i ALT, GGTP oraz bilirubiny i LDH. Niekiedy wyniki tych badań są miernie podwyższone, ale nierzadko są bardzo duże i mogą świadczyć o piorunującej martwicy wątroby mimo, że wyniki histopatologicznego badania biopsyjnego są bardzo niespecyficzne (1, 3).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. van de Laar M, Vonkeman H, Bresnihan B: Miscellaneous inflamatory arthritides: adult Still’s disease and sarcoidosis. [In:] Bijlsma J, (ed.) EULAR Compendium on Rheumatic Diseases. First Edition, London, BMJ Publishing Group 2009; s.149-154.
2. Klippel JH, Stone JH, Crofford LJ et al.: Adult Still’s disease. [In:]The Pocket Primer on the Rheumatic Diseases. Second edition, London, Springer 2010; s.169-171.
3. Latinis KM: Adult – onset Still’s disease. [In:]The Washington Manual Rheumatology Subspecialty Consult. First Edition, Washington, USA: Lippincott Williams and Wilkins A Wolters Kluwer Company 2004; s. 208-210.
4. Efthimiou P, Paik PK, Bielory L: Diagnosis and management of adult onset Still’s disease. Ann Rheum Dis 2006; 65: 564-572.
5. Kontzias A, Schett G: Adult-onset Still’s disease: pathogenesis, clinical manifestations and therapeutic advances. Drugs 2008; 68: 319-337.
6. Cristin JC, Martinem-Banos D, Alcocer-Varela J: Adult-onset Still disease as the cause of fever of unknown origin. Medicine (Baltimore) 2005; 84: 331-337.
7. Miczke A, Waśniewski M, Straburzyńska-Migaj E et al.: Zapalenie mięśnia sercowego jako pierwszy objaw choroby Stilla u dorosłych. Kardiol Pol 2009; 67: 884-886.
8. Mueller R, Sheriff A: Scoring adult onset Still’s disease. J Rheumatol 2010; 37: 2203-2204.
9. Pouchot J, Sampalis JS, Beaudet F et al.: Adult Still’s disease: manifestations, disease course, and outcome in 62 patients. Medicine (Baltimore) 1991; 70: 118-136.
10. Rau M, Schiller M, Krienke S et al.: Clinical manifestations but not cytokine profiles differentiate adult onset Still’s disease and sepsis. J Rheumatol 2010; 37: 69-77.
11. Manger B, Rech J, Schett G: Use of methotrexate in adult-onset Still’s disease. Clin Exp Rheumatol 2010; 28 (Supp. 61): 168-171.
12. Fautrel B, Sibilia J, Mariette X, Combe B: Tumour necrosis factor alpha blocking agents in refractory adult Still’s disease: an observational study of 20 cases. Ann Rheum Dis 2005; 64: 262-266.
13. Dilhuydy MS, Vatan R, Etienne G et al.: Prolonged efficacy of infliximab for refractory adult-onset Still’s disease. Clin Exp Rheumatol 2005; 23: 121-122.
14. Fleischmann R, Iqbal I, Nandeshwar P, Quiceno A: Safety and efficacy of disease-modifying anti-rheumatic agents: focus on the benefits and risks of etanercept. Drug Saf 2002; 25: 173-197.
15. Lahiri M, Teng GG: A case of refractory adult-onset Still’s disease treated with anakinra. Int J Rheum Dis 2010; 13: e36-41.



