© Borgis - Postępy Nauk Medycznych 4/2014, s. 271-274
Aneta Szudy-Szczyrek1, *Jakub Litak2, Joanna Zawitkowska2, Jacek Postępski3, Maria Barancewicz-Łosek4, Jerzy R. Kowalczyk2
Aleukemiczna białaczka skóry jako manifestacja ostrej białaczki limfoblastycznej u 13-letniej dziewczynki
Aleukemic leukemia cutis as a manifestation of acute lymphoblastic leukemia in a 13-year-old girl
1Department of Hematooncology and Transplantology, Medical University, Lublin
Head of Department: Marek Hus, MD, PhD
2Department of Pediatrics Hematology, Oncology and Transplantology, Medical University, Lublin
Head of Department: prof. Jerzy R. Kowalczyk, MD, PhD
3Department of the Children Pulmonology Diseases and Rheumatology, Medical University, Lublin
Head of Department: prof. Andrzej Emeryk, MD, PhD
4Department of Dermatology, Medical University, Wrocław
Head of Department: prof. Jacek Szepietowski, MD, PhD
Streszczenie
W przebiegu białaczki mogą wystąpić dwa rodzaje zmian skórnych. Jedne z nich są niespecyficzne, przybierają postać tzw. „leukemidu” – zapalenie naczyń, rumień, rogowaciejąca eytrodermia, rumień guzowaty albo zespół Sweeta. Specyficzne zmiany – tzw. białaczka skóry, są związane z naciekaniem przez komórki nowotworowe.
Postać skórna białaczki częściej obserwowana jest u pacjentów z rozpoznaniem białaczki szpikowej, szczególnie mielomonocytowej i monocytowej – u chorych dorosłych i młodzieży. U dzieci podobne zmiany są rzadkością. Zdarzają się u 25-30% dzieci w przebiegu białaczki wrodzonej, często towarzyszą im inne zaburzenia: wady rozwojowe, organomegalia, zaburzenia genetyczne. W białaczce limfoblastycznej zmiany na skórze są bardzo nietypowe, zdarzają się rzadziej niż w 1% przypadków. U dzieci starszych, przypadki białaczki skóry rozpoznawane są u blisko 10% dzieci z ostrą białaczką szpikową (ang. acute myeloid lekemia – AML) i u mniej niż 1% pacjentów z ostrą białaczką limfoblastyczną (ang. acute lymphoblastic leukemia – ALL).
Summary
Cutaneous manifestations of leukemia may present two forms: specific malignant lesions – leukemia cutis (LC) and non-specific “leukemids”, where leukemia is accompanied by benign cutaneous lesions – vasculitis, erythrodermy, erythema nodosum or Sweet’s syndrome. Leukemia cutis is caused by infiltration of blast cells into the skin.
Leukemia cutis (LC) is observed mostly in patients with myeloid leukemia, especially the myelomonocytic and monocytic types of AML in adolescents and adults. In children similar lesions are very uncommon. They occur in approximately 25-30% of congenital leukemias and are often accompanied by congenital defects, organomegaly and karyotype abnormalities. However, LC is unusual in ALL and the frequency may be as low as 1%. In older children, the incidence of leukemia cutis at diagnosis is 10% in AML while very little is known about the malignant cutaneous involvement in acute lymphoblatic leukemia (ALL).

We describe a case of 13-year-old girl, who was presented with a localized subcutaneous tumor on the right arm. Skin over the lesion showed purpura, but wasn’t pruritic, painful, or tender. Patient was otherwise in good health and had no other symptoms. Biopsy of the lesion revealed a dense, monomorphous infiltration of the skin formed by T-lymphoid cells. Hematological findings specific for leukemia – decrease of hemoglobin level, platelet count and eventually occurrence of blasts in the peripheral blood – appeared nearly a year from later. A bone marrow biopsy confirmed the diagnosis of acute lymphoblastic bilinear leukemia.
Case presentation
13-year-old, otherwise healthy girl was admitted to the Rheumatology Department for diagnosis of a nodular skin lesion of the right arm, observed for previous 4 months. On admission patient was in a good general condition, affebrile, and wasn’t complaining of any pain in the affected arm. Physical examination revealed a round tumor in the subcutaneous tissue just below the skin, 5 cm in diameter, with accompanying cyanosis and peripheral erythema on the surface. No other signs or symptoms were noted.
Ultrasound scan of the soft tissue showed thickening and oedema of dermis. Between the skin and the subcutaneous tissue there was a irregular, vascularised, hypoechogenic tumor 45 mm in diameter. Right next to it there was a similar, smaller change 4 mm in diameter.
Laboratory test results were all within normal range.
Connective tissue disorders were excluded. For the next 6 months a girl was developing normally with no systemic symptoms, but the size of the lesion was increasing, erythema and skin warming become more pronounced (fig. 1).
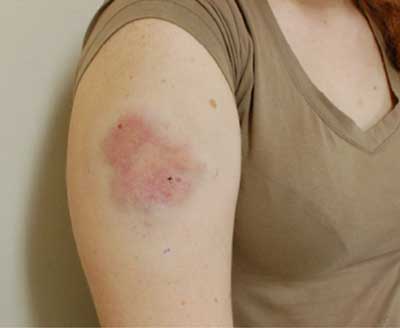
Fig. 1. Skin lesion after 10 months from presentation.
After nearly a year from presentation girl started to complain joint pain affecting knees, elbows and wrists with accompanying oedema and reduction in the range of movement. She became prone to airway and gastrointestinal infections. A biopsy of the lesion was finally performed (fig. 2 and 3).
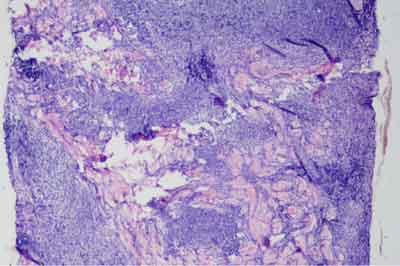
Fig. 2. Hematoxylin-eosin staining (× 20) showing a diffuse cellular infiltration involving the subcutis, arising between collagen bundles.
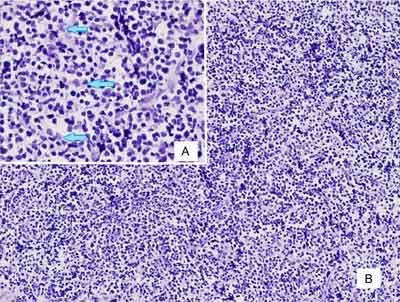
Fig. 3. (A) Skin biopsy x 100, (B) atypical cellular infiltrate consisting of mononuclear cells in the dermis x 400 (arrows) cells have abundant cytoplasm and irregular nuclei with some prominent nucleoli (inset; haematoxylin and eosin stain).
Evaluated fragment of the skin contained profuse infiltration composed mostly of T lymphocytes (CD 3+, CD 13+) with single lymphocytes B (CD 20+), multiple macrophages (CD 68+) and a few S-100+ cells. Proliferative activity of the observed lymphocytic population showed minor expression Ki67 (circa 50%).The presence of antigens Tdt, CD 7, CD1a, CD 34, CALLA, CD79a and MPO was not identified. Epidermotropic properties of the infiltration were noted.
Laboratory results at the admission were within the normal ranges, however patient’s general status was worsening. Revised tests revealed a number of abnormalities (tab. 1).
Table 1. Evolution of laboratory results.
| Parameter | Laboratory results at the beginning of hos | Laboratory results during hospitalisation |
| Hb | 13.6 g/dl | 9.4 g/dl |
| PLT | 264*10^3/ul | 126*10^3/ul |
| WBC | 13.54*10^3/ul | 8.72*10^3/ ul |
| Smear Results |
| Neutrophiles | 63% | 6% |
| Bands | 1% | 1% |
| Limphocytes | 30% | 26% |
| Monocytes | 6% | 2% |
| Atyoical cells | 0% | 65% |
| Inflammatory Markers Results |
| CRP | 2.3 mg/dl | 14 mg/dl |
| ESR | 11 mm/h | 73 mm/h |
| Ferritin | 168 ng/ml | 555 ng/ml |
| Uric Acid | 5.7 mg/dl | 11.2 mg /dl |
| LDH | 253 u/l | 2121 u/l |
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Chao SC, Lee JY, Tsao CJ: Leukemia cutis in acute lymphocytic leukemia masquerading as viral exanthem. J Dermatol 1999 Apr; 26(4): 216-219.
2. Chimenti S, Fink-Puches R, Peris K et al.: Cutaneous involvement in lymphoblastic lymphoma. J Cutan Pathol 1999 Sep; 26(8): 379-385.
3. Büchner SA: Specific and nonspecific skin manifestations in leukemia. Praxis (Bern 1994) 2002 Jun 12; 91(24): 1071-1077.
4. Stawiski MA: Skin manifestations of leukemias and lymphomas. Cutis 1978; 21: 814-818.
5. Horlick HP, Silvers DN, Knobler EH, Cole JT: Acute myelomonocytic leukemia presenting as a benign appearing cutaneouseruption. Arch Dermatol 1990; 126: 653-658.
6. Ratnam KV, Khor CJ, Su WP: Leukemia cutis. Dermatol Clin 1994; 12: 419-431.
7. Angela Y, Sanchez R, Oblender M, Raimer S: Leukemia cutis: Darier’s sign in a neonate with acute lymphoblastic leukemia. J Am Acad Dermatol 1996 Feb; 34: 375-378.
8. Beswick SJ, Jones EL, Mahendra P, Marsden JR: Chloroma (aleukaemic leukaemia cutis) initially diagnosed as cutaneous lymphoma. Clin Dermatol 2002; 27: 272-274.
9. Ali R, Ozan U, Ozkalemkas F et al.: Leukaemia cutis in T-cell acute lymphoblastic leukaemia. Cytopathology 2006 Jun; 17(3): 158-161.
10. Millot F, Robert A, Bertrand Y et al.: Cutaneous involvement in children with Acute Lymphoblastic Leukemia or Lymphoblastic. Lymphoma Pediatrics 1997 Jul; 100(1): 60-64.
11. Zengin N, Kars A, Ozişik Y et al.: Aleucemic leukemia cutis in a patent with acute lymphoblastic leukemia. J Am Acad Dermatol 1998 Apr; 38(4): 620-621.
12. Najem N, Zadeh VB, Badawi M et al.: Aleukemic leukemia cutis in a child preceding T-cell acute lymphoblastic leukemia. Pediatr Dermatol 2011 Sep-Oct; 28(5): 535-537.
13. Koklu E, Gunes T, Patiroglu T et al.: Leukemia cutis following biphenotypic congenital leukemia. Pediatr Dermatol 2007 Sep-Oct; 24(5): 587-588.
14. Husak R, Blume-Peytaki U, Orfanos CE: Aleukemic leukemia cutis in an adolescent boy. N Engl J Med 1999 Mar 18; 340(11): 893-894.
15. Millot F, Robert A, Bertrand Y et al.: Cutaneous involvement in children with Acute Lymphoblastic Leukemia or Lymphoblastic. Lymphoma Pediatrics 1997 Jul; 100(1): 60-64.
16. Agrawal AK, Guo H, Golden C: Siblings presenting with progressive congenital aleukemic leukemia cutis. Pediatr Blood Cancer 2011 Aug; 57(2): 338-340.
17. Forjaz de Lacerda J, Alves de Carmo J, Luerdes Guerra M et al.: Leukemia cutis in acute lymphoblastic leukemia. J Am Acad Dermatol 1994; 30: 1041-1043.



