© Borgis - Nowa Stomatologia 3/2008, s. 79-85
*Dorota Olczak-Kowalczyk1, 2, Joanna Pawłowska3, Ewa Śmirska4, Aleksander Remiszewski2, Małgorzata Syczewska2, Ryszard Grenda4
Ocena stanu tkanek mineralizowanych zębów u pacjentów w wieku rozwojowym po transplantacji nerki lub wątroby. Cz. I – Częstość i intensywność próchnicya
Assessment of mineralized teeth´s tissue status in developmental age patients after kidney or liver transplantation. Part I – Frequency and intensity of caries
1Zakład Patologii Jamy Ustnej Instytutu „Pomnik-Centrum Zdrowia Dziecka”
Kierownik Zakładu: dr n. med. Dorota Olczak-Kowalczyk
2Zakład Stomatologii Dziecięcej Warszawskiego Uniwersytetu Medycznego
Kierownik Zakładu: dr n. med. Aleksander Remiszewski
2Poradnia Chorób i Transplantacji Wątroby Instytutu „Pomnik-Centrum Zdrowia Dziecka”
Kierownik Poradni: prof. dr hab. n. med. Joanna Pawłowska
3Klinika Nefrologii, Transplantacji Nerek i Nadciśnienia Tętniczego Instytutu „Pomnik-Centrum Zdrowia Dziecka”
Kierownik Kliniki: prof. dr hab. n. med. Ryszard Grenda

Osłabienie funkcji układu immunologicznego u biorców narządów, związane przede wszystkim ze stosowaniem leków immunosupresyjnych, sprzyja zakażeniom wirusowym, bakteryjnym i grzybiczym. Powikłania infekcyjne są jednym z najważniejszych problemów w tej grupie pacjentów. Stanowią główną przyczynę powikłań i śmierci (1-3).
Jama ustna jest często pierwotną lokalizacją ognisk zapalnych, obciążonych ryzykiem wysiewu drobnoustrojów do krwi. U pacjentów z chorobami nerek i po przeszczepieniu nerki opisywano przypadki szerzenia się infekcji mikroflorą jamy ustnej drogą naczyniową (4). Opisano także przypadek ropnia wątrobowego u pacjenta po przeszczepie nerki spowodowanego Porphyromonas gingivalis (5).
Istotne jest więc zapobieganie powstawaniu ognisk infekcyjnych w jamie ustnej, a w przypadku pojawienia się zmian chorobowych – wczesne rozpoznanie i leczenie. Duże znaczenie ma profilaktyka i wczesne leczenie próchnicy, której powikłania stanowią jedną z głównych przyczyn wewnątrzzębowych ognisk zakażenia i zmian zapalnych w tkankach okołowierzchołkowych zębów.
Zaburzenia ogólnoustrojowe obserwowane u biorców nerki lub wątroby, będące efektami choroby przyczynowej przeszczepu, stosowanych leków, współistniejących chorób lub czynników związanych z samym narządem przeszczepionym mogą predysponować do rozwoju procesu próchnicowego. U pacjentów po transplantacji narządu często występują zaburzenia wydzielania śliny na skutek stosowania leczenia immunosupresyjnego (6). Przyczyną zaburzeń funkcji wydzielniczej gruczołów ślinowych mogą być także niedobory pokarmowe, zwłaszcza dotyczące białka i witaminy A (7,8). W badaniach na zwierzętach wykazano istotne obniżenie poziomu białek, czynności laktoperoksydazy, przeciwciał klasy A i G w ślinie i wzrost aktywności procesu próchnicowego (9). Niekorzystna zmiana środowiska jamy ustnej (zmniejszenie ilości wydzielanej śliny, jak i jej zmiany jakościowe) upośledza proces dojrzewania posterupcyjnego szkliwa i sprzyja rozwojowi próchnicy.
U pacjentów pediatrycznych należy liczyć się także z niekorzystnym wpływem powikłań ogólnoustrojowych na przebieg procesów rozwojowych, w tym odontogenezy. Niedobory pokarmowe towarzyszące niewydolności wątroby (energetyczno-białkowe, witamin rozpuszczalnych w tłuszczach: A, D, E, K, witamin z grupy B, składników mineralnych i mikroelementów, tj. żelaza, wapnia, fosforu, cynku, magnezu, miedzi i manganu), zaburzając tworzenie matrycy białkowej i mineralizację tkanek zębów, mogą sprzyjać wzrostowi podatności tkanek twardych zębów na działanie czynników kariogennych. W piśmiennictwie niewiele doniesień dotyczy jednak częstości i intensywności występowania próchnicy u biorców wątroby, a przedstawiane poglądy są zróżnicowane (10-13).
U pacjentów z niewydolnością nerek obserwowano redukcję występowania próchnicy, prawdopodobnie w wyniku wzrostu pH w jamie ustnej (14,15,16). Po transplantacji nerek dochodzi jednak do obniżenia pH środowiska jamy ustnej i aktywizacji procesu próchnicowego. W grupie dzieci po przeszczepie nerek odnotowano znaczący wzrost częstotliwości występowania S. mutans w porównaniu ze stanem przed przeszczepem (4,17). Zmiany strukturalne w tkankach zębów u tych pacjentów (kalcyfikacja miazgi, obliteracja komór i kanałów), będące efektem zaburzeń gospodarki wapniowo-fosforanowej, mogą utrudniać, a niekiedy uniemożliwiać ich leczenie zachowawcze. Wskazuje to na możliwość istnienia większej predyspozycji do powstawania zębopochodnych ognisk zakażenia u biorców nerki niż w ogólnej populacji.
Niewielka ilość doniesień w piśmiennictwie zachęciła autorów do przeprowadzenia oceny stanu tkanek mineralizowanych zębów u dzieci po transplantacji narządów unaczynionych.
Cel pracy
Celem pracy jest określenie stanu higieny jamy ustnej, częstości występowania i intensywności próchnicy zębów u pacjentów w wieku rozwojowym po transplantacji wątroby lub nerki leczonych różnymi schematami immunosupresji farmakologicznej.
Materiał i metoda
Badaniami stomatologicznymi objęto 220 pacjentów w wieku od 1,5 do 26 lat. (średnia wieku 13,14 ±4,25) po przeszczepieniu wątroby (98 pacjentów) lub nerki (122 pacjentów) poddanych terapii immunosupresyjnej z zastosowaniem cyklosporyny A (n=101), takrolimus (n=108) lub sirolimusu (n=11). Czas jaki upłynął od transplantacji wahał się od 2 tygodni do 14,5 lat (średnio 3,41 ± 2,5). Grupę kontrolną stanowiło 70 pacjentów ogólnie zdrowych w wieku od 2,3 do 21,6 lat (średnio 10,8 ± 4,2). Wśród badanych wyodrębniono podgrupy w zależności od rodzaju uzębienia (tab. 1).
Tabela 1. Struktura badanych z uwzględnieniem średniej dawki dziennej leków immunosupresyjnych i ich stężenia we krwi.
| | takrolimus | CsA | sirolimus | grupa kontrolna |
| Liczba pacjentów | 108 | 101 | 11 | 70 |
| Płeć M/K | | | | |
| Średnia wieku (lata) | 11,32?4,9 | 14,88?3,2 | 15,7?2,4 | 10,8?4,2 |
| Rodzaj uzębienia | mleczne | 26 | 5 | - | 16 |
| mieszane | 29 | 11 | - | 24 |
| stałe | 53 | 85 | 11 | 30 |
| Średni czas od przeszczepu (lata) | 2,94?1,95 | 3,80?3,0 | 4,1?2,8 | - |
| Narząd przeszczepiony | nerka | 30 | 87 | 5 | - |
| wątroba | 78 | 14 | 6 | - |
| Średnia dawka dzienna dawka (mg) | 2,98 | 173,9 | 1,5 | - |
| Średnie stężenie we krwi (ng/ml) | 5,47 | 149,12 | 5,81 | - |
| Prednizon | n | 69 | 92 | 6 | - |
Badania obejmowały ocenę kliniczną stanu uzębienia. Przeprowadzono je w warunkach gabinetu stomatologicznego po uzyskaniu zgody pacjenta lub / i jego opiekunów.
W badaniu stanu uzębienia uwzględniono obecność ognisk próchnicy, wypełnień oraz braków ilościowych zębów. Określono intensywność próchnicy (puw/PUW i puwp/PUWp) oraz wskaźnik leczenia (18).
Uzyskane wyniki badań odnotowywano w kartach indywidualnych pacjentów, które następnie uzupełniano danymi odnośnie rodzaju stosowanych leków immunosupresyjnych i narządu przeszczepionego i poddano analizie statystycznej.
Przy analizowaniu zmiennych jakościowych (częstość występowania) korzystano z testów chi-kwadrat dla tablic cztero- i wielopolowych. Charakter rozkładu zmiennych ilościowych sprawdzano porównując rozkład zmiennej z teoretycznym rozkładem normalnym testami Kołmogorowa-Smirnowa i Shapiro-Wilka. Ponieważ okazały się niezgodne z rozkładem normalnym do porównań pomiędzy grupami wykorzystano nieparametryczne testy Kołmogorowa-Smirnowa (dwie grupy) oraz ANOVA Kruskal-Wallis (dla więcej niż dwóch grup). Zależności pomiędzy zmiennymi szukano współczynnikiem korelacji rang Spearmana. Dla wszystkich testów przyjęto krytyczny poziom istotności p<0,05.
Wyniki i ich omówienie
Obecność próchnicy odnotowano u 179 pacjentów po przeszczepieniu narządu (81,36% tej grupy) oraz u 61 pacjentów z grupy kontrolnej (87,14%) (tab. 2). Nie była to różnica istotna statystycznie (p=0,374). W grupie po transplantacji narządu obserwowano ją najczęściej u pacjentów z uzębieniem stałym (89,93%), natomiast w grupie kontrolnej u dzieci z uzębieniem mlecznym (100%) (ryc. 1).
Tabela 2. Częstość występowania próchnicy w grupie kontrolnej oraz u pacjentów po transplantacji w zależności od rodzaju narządu przeszczepionego, leku immunosupresyjnego i rodzaju uzębienia.
| | Liczba pacjentów zbadanych | Liczba pacjentów z próchnicą |
| rodzaj uzębienia | łącznie |
| stałe | mieszane | mleczne |
| Narząd przeszczepiony | nerka | 122 | 85 | 11 | 5 | 101 |
| wątroba | 96 | 49 | 17 | 12 | 78 |
| Lek immunosupresyjny | takrolimus | nerka | 30 | 15 | 8 | 3 | 26 |
| wątroba | 78 | 33 | 15 | 12 | 60 |
| łącznie | 108 | 48 | 23 | 15 | 86 |
| CsA | nerka | 87 | 66 | 3 | 2 | 71 |
| wątroba | 14 | 10 | 2 | - | 12 |
| łącznie | 101 | 76 | 5 | 2 | 83 |
| sirolimus | nerka | 5 | 4 | - | - | 4 |
| wątroba | 6 | 6 | - | - | 6 |
| łącznie | 11 | 10 | - | - | 10 |
| Łącznie po przeszczepieniu narządu | 220 | 134 | 28 | 17 | 179 |
| Grupa kontrolna | 70 | 27 | 18 | 16 | 61 |
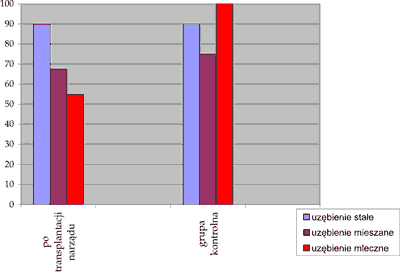
Ryc. 1. Częstość występowania próchnicy u dzieci po transplantacji narządu i w grupie kontrolnej w zależności od rodzaju uzębienia.
Próchnica częściej występowała u pacjentów po transplantacji nerki (82,78%) niż wątroby (81,25%) oraz częściej u leczonych CsA (82,17%) niż takrolimusem (79,62%) (tab. 2). Nie były to jednak różnice istotne statystycznie (odpowiednio: p=0,383; p=0,715). Obecność próchnicy odnotowano u 10 spośród 11 pacjentów leczonych sirolimusem (tab. 4). Analiza częstości występowania próchnicy w zależności od rodzaju narządu przeszczepionego i stosowanego leczenia immunosupresyjnego (CsA lub takrolimusu) wykazała najwyższy odsetek pacjentów z próchnicą w grupie leczonej takrolimusem po transplantacji nerek (86,66%). Różnica nieistotna statystycznie (p=0,586) (tab. 2).
Uzyskane wyniki wskazują na dużą intensywność próchnicy wyrażoną wskaźnikami puw/puwp i PUW/PUWp zarówno u dzieci zdrowych, jak i leczonych immunosupresyjnie, bez względu na rodzaj uzębienia (tab. 3a, b, c). Wyższe wartości wskaźników odnotowano w grupie dzieci zdrowych niż łącznie u wszystkich dzieci po przeszczepieniu narządu. Szczególnie wyraźną różnicę zauważono w grupie dzieci z uzębieniem mlecznym. U dzieci zdrowych z uzębieniem mlecznym wynosiły one odpowiednio puw = 9,7 i puwp = 16,2, natomiast u dzieci po przeszczepieniu narządu puw = 8,8 i puwp 14,9 (tab. 3c). Różnice intensywności próchnicy u dzieci z zębami mlecznymi są istotne statystycznie między badanymi po przeszczepieniu narządu a grupą kontrolną (p=0,004), przy braku różnicy pomiędzy grupą kontrolną a dziećmi po przeszczepie nerki (p=0,479). Podobna zależność występuje również dla grupy dzieci z zębami stałymi – intensywność próchnicy zależy od przeszczepionego narządu (p=0,003), natomiast nie stwierdza się różnicy pomiędzy grupą kontrolną a pacjentami po przeszczepieniu nerki (p=0,597). Analiza intensywności próchnicy w zależności od rodzaju przeszczepionego narządu wskazuje istotnie wyższą intensywność u pacjentów po przeszczepieniu wątroby niż nerki, bez względu na rodzaj uzębienia i rodzaj stosowanego leku immunosupresyjnego (tab. 3 a, b, c).
Tabela 3. Intensywność próchnicy wyrażona wskaźnikami puw/puwp i PUW/PUWp w zależności od rodzaju uzębienia, rodzaju narządu przeszczepionego i stosowanego leczenia immunosupresyjnego oraz w grupie kontrolnej.
a) Średnie wartości PUW i PUWp w uzębieniu stałym
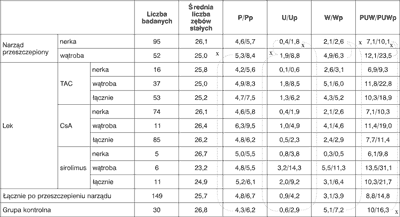
x istotność różnic (p<0,05)
b) Średnie wartości PUW/PUWp i puw/puwp w uzębieniu mieszanym
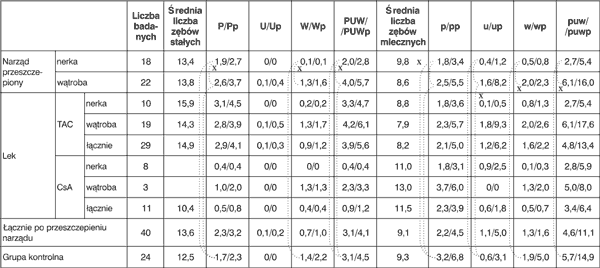
x istotność różnic (p<0,05)
c) Średnie wartości puw/puwp w uzębieniu mlecznym

x istotność różnic (p<0,05)
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Patel R., Paya C.V.: Infections in Solid-Organ Transplant Recipients. Clin. Microbiol. Rev., 1997, 10, 86-124. 2. Snydman D.R.: Epidemiology of Infections after Solid-Organ transplantation. CID, 2001, 33 (Suppl), 5-8. 3. Wróblewska M., Swoboda-Kopeć E., Kawecki D., Łuczak M.: Zakażenia jako potencjalny czynnik powikłań u chorych z cukrzycą i po transplantacji. Med. Dydak. Wychow., 2004, XXXVI, 2, 38-43. 4. Lucas V.S., Roberts G.J.: Oro-dental health in children with chronic renal failure and after renal transplantation: a clinical review. Pediatr. Nephrol., 2005, 20, 1388-1394. 5. Lee S.C., Fung C.P., Lin CC., Tsai C.J., Chen K.S.: Por-phyromonas gingivalis bacteraemia and subhepatic abscess after renal; transplantationa: a case report. J. Microbiol. Immunol. Infect. 1999, 32, 213-216. 6. Jankowska-Antczak E., Wojtowicz A., Wyzgał J., Pączek L.: Objawy kserostomii u pacjentów leczonych lekami immunosupresyjnymi po przeszczepieniu nerki. Dent. Med. Probl., 2004, 41, 1, 23-27. 7. Ribeiro N.M.E., Ribeiro M.A.S.: Breastfeeding and elary childhood caries: a critical review. J. Pediatr., 2004, 80 (Suppl 5), 199-210. 8. Poster W.J., Reid B.C., Katz R.V.: Malnutritrion and dental caries: a review of the literature. Caries Res., 2005, 39, 441-447. 9. Johansson I., Ericsson T., Bowen W., Cole M.: The effect of malnutrition on caries development and saliva composition in the rat. J. Dent. Res., 1985, 64, 1, 37-43. 10. Funakoshi Y., Ohshita C., Moritani Y., Hieda T.: Dental findings of patients who underwent liver transplantantion. J. Clin. Pediatr. Dent., 1992, 16, 259-262. 11. Olczak-Kowalczyk D., Bedra B., Śmirska E., Pawłowska J., Grenda R.: Zmiany w jamie ustnej u pacjentów po transplantacji narządów unaczynionych w zależności od rodzaju stosowanej immunosupresji - badania pilotażowe. Czas. Stomatol., 2006, LIX, 11, 759-768. 12. Seow W.K., Shepherd R.W., Ong T.H.: Oral changes associated with end-stage liver disease and liver Transplantantion inplications for dental management. ASDC J. Dent. Children, 1991, 58, 474-480. 13. Sheehy E.C., Roberts G.J., Beighton D., O´Brien G.: Oral health in children undergoing liver transplantation. Intern. J. Paed. Dent., 2000, 10, 109-119. 14. Proctor R., Kumar N., Stein A., Moles D., Porter S.: Oral and dental aspects of chronic renal failure. J. Dent. Res., 2005, 84, 3, 199-208. 15. Sikorska-Jaroszyńska M.H.J., Jaroszyński A.: Pacjenci z przewlekłą niewydolnością nerek w praktyce stomatologicznej. Mag. Stomatol., 2001,9, 42-43. 16. Sokołowska-Trelka A., Grzebieluch W., Dubiński B.: Problemy stomatologiczne u chorych ze schyłkową niewydolnością nerek. Dent. Med. Probl., 2005, 42, 2, 351-356. 17. Nowaiser A.A., Lucas V.S., Wilson M., Roberts G.J., Trompeter R.S.: Oral health and caries related microflora in children during the first three months following renal transplantation. Intern. J. Paed. Dent., 2004, 14, 118-126. 18. Knychalska-Karwan Z.: Wskaźniki narządu zębowego. [w] zbiór wskaźników stomatologicznych i niektórych testów oraz klasyfikacji. Red. Z. Knychalska-Karwan, Wydawnictwo Czelej, Lublin 2006 [In Polish]. 19. Davidovich E., Schwarz Z., Davidovitch M., Eidelman E., Bimstein E.: Oral findings and periodontal status in children, adolescents and young adults suffering from renal failure. J. Clin. Periodontol., 2005, 32, 10, 1076-1082. 20. Wondimu B., Nemeth A., Modeer T.: Oral health in liver transplant children administered cyclosporin A or tacrolimus. Intern. J. Pediatr. Dent., 2001, 11, 424-429.





