© Borgis - Postępy Nauk Medycznych 6/2007, s. 230-238
*Jan Orłowski, Dariusz Marczak, Waldemar Rylski
Złamania typu „pilon fracture”
Pilon fractures
Klinika Chirurgii Urazowej Narządu Ruchu i Ortopedii CMKP SPSK im. Prof. A. Grucy
Kierownik Kliniki: prof. dr hab. med. Stanisław Pomianowski
Streszczenie
Złamanie wewnątrzstawowe dalszej nasady piszczeli typu „pilon” stanowi trudny problem terapeutyczny ze względu na częste powikłania pooperacyjne wynikające z nieprawidłowej oceny stopnia uszkodzenia tkanek miękkich, błędnej kwalifikacji do sposobu leczenia i błędów techniki operacyjnej. Bardzo częste powikłania jatrogenne nakazują szczególną ostrożność w podejmowaniu decyzji o leczeniu operacyjnym. Wymaga ono od operatora dużego doświadczenia i znajomości nowoczesnych metod operacyjnych.
Ze względu na trudność z określeniem stopnia uszkodzenia skóry optymalnym sposobem postępowania jest odroczone leczenie operacyjne.
Do czasu wyjaśnienia problemów skóry złamanie należy unieruchomić na wyciągu szkieletowym za kość piętową (obecnie coraz rzadziej stosowanym) lub różnego rodzaju stabilizatorami zewnętrznymi. Nowe techniki operacyjne dają pewne nadzieje na poprawę wyników leczenia, ponieważ przezskórne zespolenia złamań – bez konieczności preparowania tkanek – zmniejsza niebezpieczeństwo powstania martwicy skóry i odsłonięcia odłamów kostnych.
W odniesieniu do złamań typu „pilon” nadal obowiązuje zasada anatomicznego nastawienia powierzchni stawowej i zespolenia fragmentów, jednak sposób leczenia chirurgicznego w ostatnich latach uległ zasadniczej zmianie. Doraźne zespolenie płytą metalową (ORIF) może być wykonane tylko w 1. typie wg podziału A-O złamań, w pozostałych przypadkach zalecanym i bezpiecznym postępowaniem jest operacyjne zespolenie kości strzałkowej i zastosowanie stabilizatora zewnętrznego z odroczonym przezskórnym zespoleniem odłamów (osteosythesis minima) lub zespolenie płytą metalową MIPPO.
Coraz więcej artykułów w prasie fachowej podaje korzystne wyniki po leczeniu metodą Ilizarowa. Sądzić należy, że już w niedalekiej przyszłości znajdzie zastosowanie technika nastawiania powierzchni stawowej z pomocą artroskopu.
Trzeba jednak pamiętać, że, niezależnie od sposobu leczenia nawet – najlepiej przeprowadzonego – mogą rozwinąć się zmiany zwyrodnieniowe stawu skokowego.
Summary
Fracture of the pilon is a rare injury and its treatment remains difficult.
The long term outcome of pilon fractures is affected by fracture patterns, fibular lengh restoration, quality of reduction, and severity of soft tissue injury. They are complicated by high rate of systemic and local injuries to cartilage, ligaments and skin.
Treatment is difficult, especially for comminutive fractures associated with soft tissue damage: in this case, open reduction and internal fixation could increase iatrogenic lesions. For this reason surgical procedure can be delayed for several days, little material is used and soft tissue manipulations is reduced to minimum. The use of external fixator with or without minimal internal fixation have produced less complication and improving long term results. Open fractures have significantly lower satisfactory outcomes than closed fractures. Posttraumatic arthrosis affecting the ankle a severe pilon fracture progressive disease in long-term follow-up.
Literature shows a wide range of results following surgical procedures.
This is due to difference in the type of trauma, classification system used, material used for the internal fixation and method of evaluation.

Złamania dalszej nasady typu „pilon” należą do najcięższych uszkodzeń kończyny dolnej. Stanowią one od 5-7% wszystkich złamań goleni.
Określenie „pilon fracture” zostało użyte po raz pierwszy w 1911 roku przez Decoulx w opisie złamań wewnątrzstawowych nasady dalszej kości piszczelowej. Są to złamania większości kompresyjne obejmujące nośną powierzchnię stawu skokowego, w których współistnieją poważne uszkodzenia chrząstki stawowej i tkanek miękkich, zwłaszcza skóry.
Wyróżnia się 4 typy złamań tej okolicy:
a) złamania przedniego brzegu piszczeli,
b) złamania tylnego brzegu piszczeli,
c) złamania wybuchowe,
d) złamania przynasady piszczeli obejmujące powierzchnię stawową.
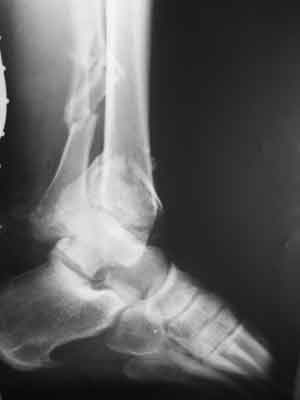
Ryc. 1. Złamanie stawowe dalszej nasady piszczeli typu „pilon”.
Przyczyną był uraz o wysokiej energii działający w osi kończyny (upadek z wysokości). Kość skokowa działając jak klin (w języku francuskim pilon znaczy tłuczek, młotek) doprowadziła do zmiażdżeniowego złamania nasady z rozklinowaniem i zwichnięciem górnego stawu skokowego.
Mechanizm urazu i podziały
Za wystąpienie złamań typu „pilon” odpowiedzialne są dwie główne siły: kompresja osiowa i rotacja. Im większy jest komponent kompresji tym bardziej skomplikowane i wieloodłamowe jest złamanie. Odwrotnie – w mechanizmach z przewagą rotacji powstają złamania o mniejszym rozfragmentowaniu powierzchni stawowej. Mechanizm powstania ma również znaczenie dla rokowania – wykazano, że po leczeniu złamań z przewagą mechanizmu rotacyjnego uzyskuje się lepsze wyniki odległe.
A zatem rodzaj i energia urazu ma decydujące znaczenie dla uzyskania końcowego wyniku leczenia.
Urazy o wysokiej energii działające w osi kończyny prowadzą do ciężkich postaci tzw. złamań eksplozyjnych.
Może być również złożony mechanizm w działaniu sił rotacyjnych i kompresji w osi kończyny, zazwyczaj po upadku z wysokości. Im większy jest komponent siły kompresyjnej, tym cięższa postać złamania. Przebieg szpary złamania zależy między innymi od ustawienia stopy w momencie urazu – ustawienie stopy w zgięciu podeszwowym powoduje kompresyjne złamanie tylnej części nasady piszczeli, natomiast ustawienie grzbietowe jest powodem zmiażdżenia przedniej krawędzi nasady. Neutralne ustawienie stopy powoduje zgniecenie części centralnej ze szczeliną przełomu w kształcie litery „Y”. Na podstawie spostrzeżeń klinicznych do tego rodzaju złamań najczęściej dochodzi w wyniku upadku z wysokości, wypadków komunikacyjnych głównie na motocyklu oraz urazów bezpośrednich kości piszczelowej przez przygniecenie ciężarem (ryc. 2).
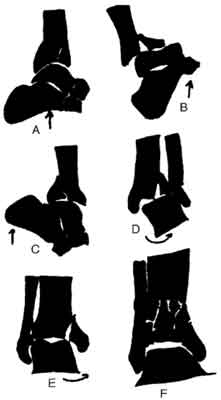
Ryc. 2. Ustawienie stopy względem piszczeli w chwili urazu.
A) pozycja neutralna,
B) zgięcie grzbietowe,
C) zgięcie podeszwowe,
D) odwiedzenie
E) przywiedzenie,
F) ustawienie neutralne, cała siła przez kość skokową przenosi się prostopadle na nasadę dalszą kości piszczelowej (wg Seegl´a).
Jeżeli złamaniu typu „pilon” towarzyszy wysokie złamanie strzałki jest duże prawdopodobieństwo, że zadziałała dodatkowo siła pronacyjna.
W złamaniach z mechanizmu rotacyjnego o niskiej energii urazu powstają uszkodzenia podobne do skomplikowanych złamań trójkostkowych, które trudno zróżnicować ze złamaniem typu „pilon”, zwłaszcza w ocenie bocznej projekcji zdjęcia rentgenowskiego.
Najważniejsze cechy pozwalające na różnicowanie tych uszkodzeń to:
1. w złamaniu dalszej przynasady piszczeli szpara złamania dochodzi do nośnej powierzchni stawowej nasady.
2. stwierdza się obecność wgłobienia lub zmiażdżenia powierzchni stawowej dalszej nasady piszczeli.
3. współistnieje złamanie kości skokowej (1).
Spośród wielu podziałów złamań dalszego końca piszczeli najczęściej w piśmiennictwie uwzględniany jest trzystopniowy podział Ruedi-Allgovera oraz podział A-O (ryc. 3).
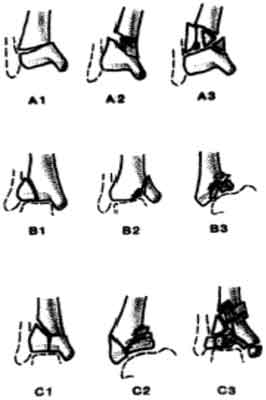
Ryc. 3. Podział złamań dalszego końca piszczeli wg A-O.
W podziale A-O wyróżnia się również trzy typy złamań:
Typ A: złamanie pozastawowe.
Typ B: złamania wewnątrzstawowe:
B 1 – proste złamanie fragmentu bez przemieszczenia i obniżenia powierzchni stawowej,
B 2 – niewielkie przemieszczenie odłamu powierzchni stawowej,
B 3 – wgniecenie nasady,
Typ C – złamania wewnątrzstawowe wieloodłamowe:
C 1 – bez przemieszczenia,
C 2 – z przemieszczeniem i wgnieceniem powierzchni stawowej,
C 3 – złamania zmiażdżeniowe, wybuchowe (ryc. 4).
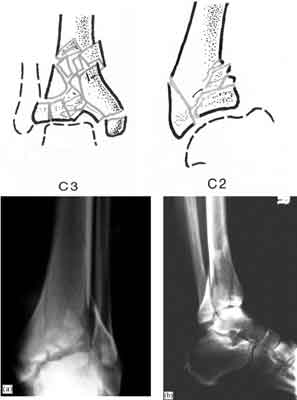
Ryc. 4. Zmiażdżeniowe złamanie wewnątrzstawowe dalszej nasady piszczeli.
Kwalifikacja do sposobu leczenia operacyjnego powinna być podjęta tylko na podstawie badania tomografii komputerowej.
Leczenie
Leczenie niestabilnych złamań wewnątrzstawowych dalszej nasady piszczeli pozostaje dużym wyzwaniem dla chirurga – jest trudniejsze od innych złamań kości goleni, a wyniki leczenia są w wysokim procencie niekorzystne. Trzeba podkreślić, że złamania typu „pilon” charakteryzują się zwykle uszkodzeniem otaczających tkanek miękkich, a stopień ich wyjściowego uszkodzenia ma znaczący wpływ na proces leczenia i gojenia – nie mniejszy niż destrukcja samej tkanki kostnej.
Niezwykle istotną rzeczą w planowaniu leczenia jest kliniczna ocena uszkodzenia tkanek miękkich, a w szczególności skóry: stłuczeń, pęcherzy, zaburzeń naczyniowych, obrzęków oraz zagrożenia zespołem wzmożonego ciśnienia przedziałów powięziowych.
Współistnienie rozległego uszkodzenia innych struktur, m.in. skóry, aparatu więzadłowego, więzozrostu, torebki stawowej, chrząstki stawowej powoduje, że mimo poprawnie wykonanej operacji często wynik powikłany jest martwicą skóry i zakażeniem rany. Długotrwałe leczenie powikłań, często wymagające długiego unieruchomienia jest przyczyną upośledzenia funkcji stawu.
Rutynowe badanie radiologiczne w projekcjach AP, bocznej oraz w projekcjach skośnych nie oddaje stopnia uszkodzenia stawu, dlatego zalecane jest wykonanie tomografii komputerowej (TK). Badanie TK jest również pomocne w planowaniu dostępu operacyjnego oraz umieszczenia materiału zespalającego. Tornetta analizując 22 złamania typu „pilon” stwierdził, że wykonane badanie tomografii komputerowej dostarczyło w ponad 80% dodatkowych informacji o niedokonanych szczelinach, liczbie i lokalizacji odłamów, co zmieniło plan postępowania w ponad 60% przypadków.
Wspomnieć należy również o badaniu obrazu rezonansu magnetycznego (MR), które uwidacznia nie tylko dokładny przebieg szczelin złamań, ale umożliwia również ocenę zniszczenia chrząstki stawowej i uszkodzenia aparatu więzadłowo-torebkowego stawu. Szczegółowa analiza badania TK i MR pozwala na uniknięcie powikłań jatrogennych, które według danych z piśmiennictwa światowego sięgają nawet 54% (!),
W złamaniach typu „pilon” właściwa ocena zagrożenia wystąpienia powikłań związanych z upośledzonym gojeniem się skóry ma fundamentalne znaczenie dla wyniku leczenia operacyjnego. Nie należy zapominać także o ogólnoustrojowych zagrożeniach takich jak cukrzyca, alkoholizm, palenie papierosów, choroby naczyń tętniczych i żylnych.
Wprawdzie zasadą leczenia złamań typu pilon jest operacyjne odtworzenie powierzchni stawowej jednak nie zawsze jest to możliwe.
Dlatego też decyzja o podjęciu leczenia operacyjnego z zastosowaniem solidnego zespolenia za pomocą płyt A-O musi być podejmowana z niesłychaną ostrożnością.
Wyniki leczenia operacyjnego otwartych złamań typu pilon są złe i w znacznym odsetku dotyczą powikłań septycznych związanych z gojeniem się tkanek miękkich, głównie skóry.
Z powodu niekorzystnych wyników po otwartej repozycji złamania stabilizacja zewnętrzna (czasowa lub definitywna) uzyskała w ostatnich latach wielu zwolenników (ryc. 5). Metoda ta ma zastosowanie jako:
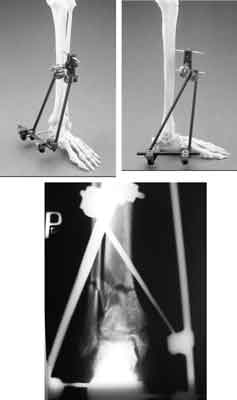
Ryc. 5. Sposób zakładania stabilizatora zewnętrznego w złamaniach wewnątrzstawowych dalszej nasady piszczeli.
1. Definitywne leczenie zamiast wyciągu za guz piętowy. Umożliwia ono utrzymanie nastawienia odłamów, które utrzymuje się przez 8 tygodni, a następnie może być zastosowany podudziowy opatrunek gipsowy do czasu uzyskania pełnego zrostu.
2. Zastosowanie fiksatora zewnętrznego dla neutralizacji sił po piszczelowej stronie goleni. Złamaną kość strzałkową należy anatomicznie nastawić i mocno zespolić płytą rynnową, potem można odsłonić powierzchnię stawową i główne odłamy zespolić śrubami lub drutami Kirschnera (osteosyntesis minima).
Od wielu lat sposobem operacyjnego leczenia złamań typu pilon było doraźne wewnętrzne zespolenie przy pomocy śrub i płyt metalowych.
W ostatnim dziesięcioleciu wprowadzono nowe metody postępowania polegające na dwuetapowym leczeniu – po pierwotnym nastawieniu stosuje się czasowo stabilizator zewnętrzny, a kilku lub kilkunastu dniach podejmuje się próbę zespolenia wewnętrznego (ORIF open reduction and internal fixation), stosując najlepiej minimalnie inwazyjne techniki (druty Kirschnera lub śruby kaniulowane).
Główne cele leczenia złamań typu „pilon” – jak we wszystkich złamaniach stawowych – to: dążenie do anatomicznego ustawienia powierzchni stawowej względem trzonu kości piszczelowej, uzyskanie zrostu kostnego i wygojenia tkanek miękkich, powrót do stabilności i funkcji ruchowej stawu sprzed urazu. Złamania z przemieszczeniem powinny być kwalifikowane do leczenia operacyjnego, gdyż tylko anatomiczne odtworzenie powierzchni stawowej oraz wczesna możliwość ruchu stwarza szansę uzyskania dobrego wyniku końcowego.
Osiągnięcie tych celów nie zawsze jest możliwe. Carr i wsp. w algorytmie postępowania terapeutycznego dzielą złamania typu „pilon” na nieprzemieszczone, przemieszczone z powierzchnią stawową możliwą do odtworzenia oraz złamania „nienastawialne”, w których zniszczenie powierzchni stawowej nie stwarza możliwości jej odtworzenia. Podział ten wydaje się logiczny, umożliwiający definitywne podjęcie decyzji o wyborze sposobu leczenia.
Zabieg operacyjny może być wykonany w pierwszych kilku godzinach od urazu tylko wówczas, jeżeli pozwala na to stan skóry i tkanek miękkich okolicy przełomu. W przypadku dużego obrzęku skóry i tkanek, obecności pęcherzy lub innych uszkodzeń skóry konieczne jest odroczenie operacji o kilka, a nawet kilkanaście dni, do czasu poprawy stanu tkanek miękkich – w tym przypadku polecane jest zastosowanie wyciągu szkieletowego za kość piętową (sposób coraz rzadziej stosowany) lub czasowej stabilizacji zewnętrznej za pomocą stabilizatora.
Uderza duży rozrzut publikowanych wyników w literaturze fachowej, jednak można powiedzieć, że wyniki pierwotnego zespolenia (ORIF open reduction and internal fixation) są niekorzystne. W przypadku znacznego stopnia zniszczenia tkanek miękkich problem pokrycia złamania i rekonstrukcji powierzchni stawowych można rozwiązać na drodze leczenia dwuetapowego. Zawsze należy brać pod uwagę zespolenie złamanej kości strzałkowej, które jest podstawowym warunkiem stabilizacji drugiej kolumny stawu.
W złamaniach typu „pilon” zasadą jest leczenie operacyjne dążące do anatomicznej repozycji odłamów i stabilnej osteosyntezy. Wyjątek stanowią złamania nieprzemieszczone lub takie w których przemieszczenie odłamów jest mniejsze niż 2 mm. Takie złamania (Typ A1, B1, C1 wg klasyfikacji AO) mogą być kwalifikowane do leczenia zachowawczego unieruchomieniem gipsowym. Obowiązuje kontrola radiologiczna po kilku dniach celem uniknięcia wtórnego przemieszczenia odłamów oraz całkowity zakaz obciążania przez 6 tygodni.
Bardzo źle rokują tzw. złamania nienastawialne, które są powodowane przez uraz o bardzo wysokiej energii. Często są to złamania otwarte. W tych postaciach złamań w postępowaniu leczniczym zmierzamy do wygojenia tkanek miękkich i uzyskania bezbolesnego usztywnienia stawu skokowo-goleniowego. Osiągnąć to można na drodze leczenia bezoperacyjnego (długotrwałe unieruchomienie w opatrunku gipsowym), lub operacyjnego pierwotnego usztywnienia stawu.
Technika operacyjna w leczeniu złamań typu „pilon”
Chory leży na plecach z kończyną podpartą na poduszce.
Istnieją rozbieżności wśród autorów co do stosowania opaski Esmarcha. Według Caar´a powinna ona być założona, ale nie zawsze zaciśnięta. Jej użycie ułatwia operację ze względu na lepszy wgląd w pole operacyjne, ale zwiększa ryzyko wystąpienia niedokrwiennej martwicy i złego gojenia się skóry.
Zalecane są głównie 2 dostępy operacyjne. Najczęściej stosowany jest dostęp przednio-przyśrodkowy. Cięcie skórne prowadzone jest w odcinku proksymalnym równolegle do brzegu przedniego piszczeli i około 5 mm bocznie od niego, następnie 1,5 cm nad linią stawu skokowo-goleniowego zakręca ku kostce przyśrodkowej. Przy takim dostępie możliwa jest wizualizacja powierzchni stawowej po obu stronach ścięgna mięśnia piszczelowego przedniego (ryc. 6).
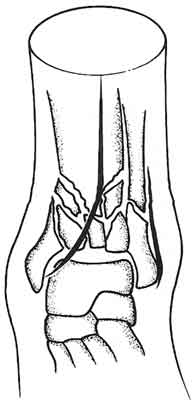
Ryc. 6. Przednio-przyśrodkowy dostęp operacyjny w leczeniu złamań typu „pilon”.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Mainwaring B.L., Daffner R.M., Riemer B.L.: Pylon fractures of the ankle: a distinct clinical and radiological entity. Radiology, 1988 Jul; 168, (1): 215-8.
2. Kilian O., et al.: Long-term results in the surgical treatment of pilon tibial fractures. A retropeospective study. Chirurg. 2002 Jan; 73, (1): 65-72.
3. Blauth M., et al.: Surgical options for the treatment of severe tibial pilon fractures; a study of three techniques. J. Orthop. Trauma 2001 Nov; 15, (3): 153-60.
4. Sheerin D.W., Turen C.H., Nascone J.W.: Reconstruction of distal tibia fractures using a posterolateral approach and blade plate. J. Orthop. Trauma, 2006; 20: 247-52.
5. Sirkin M., Sanders R.: The treatment of pilon fractures. Orthop. Clin. North Am. 2001; 32, (1): 91-102.
6. Patterson M.J., Cole J.D.: Twoo-staged delayed open reduction and internal fixation of severe pilon fractures. J. Orethop. Trauma 1999, 13: 85-91.
7. Dickson K.F., Montgomery S., Field J.: High energy platfond fractures treated by a spanning external fixator initially and followed by a second stage open reduction internal fixation of the articular surface – preliminary report. Injury 2001, 32 Suppl. 4: SD92-8.
8. Shaher Said Othman M.: Ocena wyników leczenia wieloodłamowych, śródstawowych złamań dalszej nasady kości piszczelowej. Med. Dydak, Wychow, Vo XXXVI, 2004, (111), 204, 40.
9. Deszczyński J., i wsp.: Dynastar S – nowa metoda leczenia złamań zmiażdżeniowo-kompresyjnych dalszej nasady piszczeli. Ortopedia Traumatologia Rehabilitacja 2004, 4, 433-440.
10. Kralinger F., et al.: Arthroscopically assisted percutaneus screw fixation of a Pilon tibial fracture. Arthroscopy 2003; 19: E45.






