© Borgis - Nowa Stomatologia 3/2010, s. 113-118
Justyna Szczepaniak1, Iwona Czyż1, Katarzyna Gadomska1, Natalia Skoczylas1, *Agnieszka Mielczarek2, Ewa Rusyan2
Zmiany erozyjne – aktualny problem współczesnej stomatologii
Dental erosion – a topical problem of modern dentistry
1Członkowie Studenckiego Koła Naukowego przy Zakładzie Stomatologii Zachowawczej
Instytutu Stomatologii Warszawskiego Uniwersytetu Medycznego
2Zakład Stomatologii Zachowawczej Instytutu Stomatologii Warszawskiego Uniwersytetu Medycznego
Kierownik Zakładu: prof. dr hab. n. med. Elżbieta Jodkowska
Summary
In the last years, the increase of prevalence of non-carious lesions of dental tissues in polish population is observed.
The aim of the review is a presentation of the phenomenon of dental erosion, which is a topical problem of modern dentistry. It was estimated, that frequency of prevalence of dental erosion in European population vary between 5-50%. The authors discuss details concerning etiological factors of dental erosion. Significant factor responsible for the initiation and progress of the erosions is type of diet and frequency of the meals consumption. As the most important is recognized the frequent consumption of acid drinks Additionally, many diagnostic methods are described in the study. The one of the most sensitive method of the estimation of dental erosion progress is usage of the special indexes. Many indexes are based on the assessment of the changes observed on examined teeth surfaces. Dahl index, Eccles & Jenkins index, TWI index (Tooth Wear Index) Smith'a i Knight'a and Lussi index are described in the study. The authors presented also the new, universal BEWE index which is currently recommended for the clinical study. The important part of the paper is the detailed presentation of the prevention models and treatment strategies of dental erosion. The well planned and monitored erosion treatment leads to certain results in therapeutic success, which is closely related to patient comfort and satisfaction.

W ostatnich latach obserwuje się w populacji polskiej wzrost występowania chorób twardych tkanek zębów o niepróchnicowym pochodzeniu. Szczególnie niepokojące wydają się doniesienia świadczące o wzroście występowania zmian erozyjnych w populacjach dzieci i młodzieży.
Erozja definiowana jest jako utrata twardych tkanek zęba na drodze procesów chemicznych, bez udziału bakterii (1). Istotą tego procesu jest rozpuszczenie zmineralizowanych struktur zęba pod wpływem kwasów pochodzenia zewnętrznego (np. kwaśne napoje) lub wewnętrznego (np. sok żołądkowy). Oprócz erozji, do procesów powodujących utratę twardych tkanek zęba o niepróchnicowej etiologii, zaliczamy również: eflekso, abrazje i abfrakcje. Należy podkreślić, że pomimo różnych przyczyn powstawania powyższych patologii, rzadko występują one jako izolowane jednostki chorobowe. Obserwuje się ich częste współistnienie w obrębie jamy ustnej. Istotne jest więc przeprowadzenie wnikliwego badanie pacjenta w celu postawienia kompleksowej diagnozy. Nierozpoznanie wczesnych stadiów erozji oraz czynników ryzyka występujących u pacjenta (niedokładne zebranie wywiadu ogólnomedycznego i stomatologicznego) może prowadzić do nieodwracalnych zmian w strukturze twardych tkanek zębów. Również niekompletna terapia, ukierunkowana na jedną tylko jednostkę chorobową (np. bruksizm, przy współistnieniu erozji) w efekcie wymaga przeprowadzenia bardziej radykalnego, inwazyjnego i kosztownego leczenia. Dlatego też, dokładna diagnoza, będąca wypadkową starannego badania podmiotowego i przedmiotowego, pełni kluczową rolę w podjęciu właściwej terapii zmian erozyjnych.
O wzrastającej liczbie pacjentów dotkniętych erozją świadczą wyniki badań prowadzonych na przestrzeni ostatnich 15 lat w krajach Europy Zachodniej. Na ich podstawie stwierdza się ciągły wzrost liczby przypadków występowania erozji, obecny szczególnie u młodych dorosłych i u dzieci. Najnowsze badania prowadzone w Wielkiej Brytanii wśród dzieci wykazały, że 20% 5-latków posiadało zmiany erozyjne na powierzchniach wargowych górnych siekaczy. Co więcej, na powierzchniach podniebiennych zmiany te występowały aż u 53% 5-latków. Zmiany erozyjne na podniebiennej powierzchni górnych stałych siekaczy obserwowane były u 14, 30 i 33% osób odpowiednio w grupie 8, 12 i 14-latków (2). Ocenia się, że częstotliwość występowania zmian erozyjnych waha się między 5 a 50% wśród ogółu populacji europejskiej (3).
Obraz kliniczny
Kluczowym problemem, z którym zgłasza się pacjent, u którego rozpoznano erozję jest zaburzona estetyka i współistniejąca nadwrażliwość zębów. Ubytki erozyjne powstają najczęściej na powierzchniach wargowych i podniebiennych siekaczy i kłów szczęki, powierzchniach przedsionkowych zębów przedtrzonowych szczęki i żuchwy. Rzadziej spotykane są w obrębie zębów trzonowych, a niekiedy pojawiają się na powierzchniach językowych, zwłaszcza zębów przednich.
Zmiany erozyjne mają postać płaskich ubytków lub półkolistych wgłębień w obrębie szkliwa (ryc. 1). Mogą rozszerzać się ku obwodowi, lecz nigdy nie obejmują swym zasięgiem brzegu siecznego i powierzchni stycznych. W okolicy przydziąsłowej obecny jest zazwyczaj zdrowy rąbek szkliwa. Jego istnienie tłumaczyć można zaleganiem w tym miejscu płytki bakteryjnej, stanowiącej rodzaj bariery ochronnej przed atakiem kwasów oraz stałą obecnością płynu szczeliny dziąsłowej, neutralizującego kwasy (4).
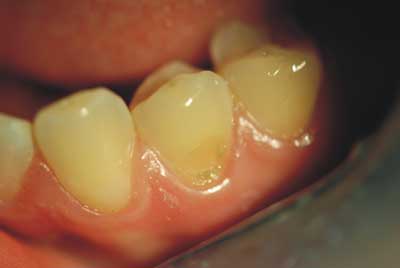
Ryc. 1. Ubytek erozyjny na powierzchni policzkowej zęba 34.
W fazie początkowej powstawania ubytku erozyjnego dochodzi do demineralizacji szkliwa, co objawia się kredowymi odwapnieniami widocznymi na powierzchni zęba. Zaawansowane zmiany mogą sięgać do głębokich warstw zębiny, a nawet miazgi – szczególnie w przypadku zębów mlecznych. Powierzchnie ubytków erozyjnych są gładkie, lśniące i twarde (ryc. 2). Charakterystycznym obrazem klinicznym aktywnych zmian erozyjnych, które poddano rekonstrukcji jest obecność wypełnień, których brzeg góruje nad powierzchnią zęba. W celu śledzenia postępu procesu erozji zaleca się okresowe wykonywanie zdjęć zewnątrzustnych i/lub wycisków okolicy objętej procesem chorobowym.
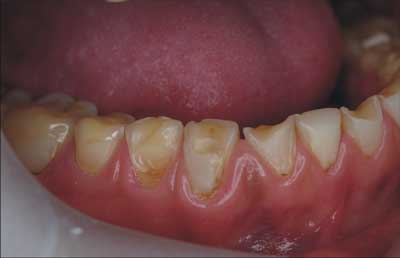
Ryc. 2. Liczne ubytki erozyjne u pacjentki chorej na bulimię.
Etiopatogeneza
Za powstawanie erozji zębów odpowiedzialne są czynniki zewnątrz- i wewnątrzpochodne. Czynniki zewnątrzpochodne dzielimy na cztery kategorie: środowiskowe, behawioralne, związane z dietą i przyjmowanymi lekami (1, 5, 6).
Nasz styl życia determinuje rodzaj diety, częstość i czas spożywanych posiłków, dlatego też jest istotnym czynnikiem powstania i rozwoju zmian erozyjnych. Zwiększona konsumpcja kwaśnych napojów jest uznawana za jedną z głównych przyczyn wzrostu częstości występowania erozji. Nie bez znaczenia jest też sposób przyjmowania pokarmów płynnych: przetrzymywanie ich w jamie ustnej, płukanie czy przesączanie między zębami sprzyja powstawaniu erozji, stąd np. zwiększone występowanie erozji u degustatorów win. Ponadto, szczotkowanie zębów bezpośrednio po spożyciu kwaśnych produktów lub po wymiotach może spowodować dodatkowe, mechaniczne uszkodzenie zębów (3, 4, 6).
Do środków mogących wywołać erozję zaliczamy także leki o kwaśnym pH, np. kwas askorbinowy czy preparaty żelaza, zwłaszcza te, które wymagają dłuższego przetrzymywania w jamie ustnej.
Przemysł, w którym pracownicy narażeni są na wdychanie gazów i aerozoli zawierających kwas siarkowy, chlorowodorowy i azotowy, może zwiększać występowanie erozji. Jednak w świetle obecnych przepisów ochrony zdrowia i bezpieczeństwa pracy, problem ten stracił na znaczeniu.
Przypadki erozji zębów zostały także opisane u osób wyczynowo uprawiających pływanie. Wynika to z obecności kwasu solnego w basenie, który powstaje po rozpuszczeniu chloru w wodzie. Stosowanie nowoczesnych metod dezynfekcji wody, np. ozonowanie czy zmniejszenie stężenia chloru praktycznie eliminuje ten problem (6).
Głównym czynnikiem wewnątrzpochodnym wywołującym erozję są kwasy żołądkowe, które w wyniku wymiotów, odbijania czy refluksu dostają się do jamy ustnej i wchodzą w kontakt z zębami.
Choroba refleksowa przełyku ( gastro-esophageal reflux disease – GERD) jest prawdopodobnie najczęstszym obecnie schorzeniem wywołującym objawy dyspeptyczne. Około 7% dorosłej populacji cierpi na objawy choroby każdego dnia, a 36% przynajmniej raz w miesiącu. Erozje zębów związane z GERD mogą pojawiać się również u dzieci. O występowaniu GERD u dzieci świadczyć mogą również objawy ogólne w postaci zaburzeń snu, utraty wagi ciała i kłopotów z karmieniem, rozdrażnienia, astmy, anemii, nawracającego zapalenia płuc, oskrzeli i krtani. U dorosłych zmianom erozyjnym towarzyszyć mogą: zgaga, kwaśne wymioty lub kwaśny smak w ustach, halitosis, bóle brzucha, wzmożone wydzielanie śliny lub ból w czasie połykania, nudności i wymioty, męczący, przewlekły kaszel, zmiana barwy głosu, chrypka oraz niespecyficzne bóle w klatce piersiowej (3).
Anoreksja i bulimia jako przyczyny powstawania erozji zębów po raz pierwszy zostały opisane przez Hellstrom i Hurst w 1977 roku (7, 8). Pomiędzy poszczególnymi jednostkami chorobowymi istnieją istotne różnice w częstości występowania erozji zębów. Erozją dotkniętych jest prawie 20% pacjentów z anoreksją restrykcyjną i ponad 90% pacjentów z anoreksją refleksową i bulimią. Typową lokalizacją erozji u osób z anoreksją restrykcyjną są powierzchnie przedsionkowe zębów. W przypadku chorych z anoreksją bulimiczną i bulimią są to powierzchnie podniebienne zębów szczęki, głównie siekaczy. W leczeniu chorych z zaburzeniami jedzenia stosuje się leki antydepresyjne, które mogą wpływać na zmniejszenie wydzielania śliny. Efekt ten w powiązaniu z częstymi wymiotami potęguje progresję erozji i może być czynnikiem inicjującym powstawanie zmian próchnicowych.
Leki cytostatyczne stosowane w leczeniu nowotworów, choroby przewodu pokarmowego takie jak: zapalenie błony śluzowej żołądka, niedrożność, choroba wrzodowa oraz inne, takie jak: cukrzyca, choroby psychiczne, alkoholizm mogą powodować wymioty i na tej drodze również wywoływać erozję zębów (3, 4, 6).
Na podstawie badań przeprowadzonych w Finlandii przez Jarvinen na grupie 106 pacjentów z udokumentowanymi objawami erozji zębów, opracowano listę czynników ryzyka wystąpienia choroby. Należą do nich:
– spożywanie owoców cytrusowych częściej niż 2 razy dziennie,
– spożywanie napojów typu cola 4-6 lub więcej razy na tydzień,
– spożywanie napojów energetyzujących raz w tygodniu lub częściej,
– spożywanie sosów winegret raz w tygodniu lub częściej,
– zaburzenia jedzenia (wymioty),
– choroba refleksowa,
– bruksizm,
– całkowita ilość wydzielanej śliny niestymulowanej poniżej 0,1 ml/min (9).
Wskaźniki
Dobrze zebrany wywiad, znajomość czynników ryzyka oraz obrazu klinicznego erozji są kluczem do właściwego rozpoznania, a następnie wdrożenia odpowiedniego leczenia. Ważnym elementem diagnostyki jest ocena lokalizacji i zaawansowania zmian. Wskaźniki są jedynym miarodajnym sposobem oceny stopnia zaawansowania procesu chorobowego. Większość wskaźników opiera się na analizie zmian zachodzących w wyglądzie badanych powierzchni zębów oraz określa nasilenie procesu chorobowego. Do najczęściej stosowanych wskaźników zaliczamy:
1. Wskaźnik Dahl
Wskaźnik zawiera 5 kategorii: Romeo, Sierra, Mike, Tango i Victory. Wszystkie kategorie poza Romeo dzielą się na podkategorie.
Romeo (R) – brak widocznych zmian erozyjnych. Brak zmian w wyglądzie anatomicznym.
Sierra (S) – ograniczone zmiany erozyjne. Niewielkie zmiany w wyglądzie anatomicznym.
– SOF – zmiany erozyjne w szkliwie na powierzchni żującej lub siecznej.
– SDF – małe obszary obnażonej zębiny, bez zmiany twardości czy wrażliwości.
Mike (M) – wyraźna erozja z towarzyszącymi zmianami w budowie anatomicznej, lecz bez konieczności wdrażania leczenia.
– MLR – wyraźne skrócenie długości zęba.
– MED – duże obszary obnażonej zębiny, odbarwienia, bez zmiany twardości czy wrażliwości.
– MWR – rozległe zmiany erozyjne towarzyszące wypełnieniom.
– MED-P – perforacja korony, z ekspozycją twardej, niewrażliwej zębiny.
Tango (T) – wyraźna erozja ze znaczącymi zmianami w budowie anatomicznej, postęp zmian wysoce prawdopodobny.
– TLR – wyraźna redukcja długości zęba.
– TED – duże obszary obnażonej zębiny, które są odbarwione, miękkie i/lub wrażliwe.
Victory (V) – rozległa erozja. Ogromna zmiana w budowie anatomicznej, estetyce i funkcji zęba. Ból w trakcie żucia. Zniszczenia zębów i/lub otaczających je tkanek.
– VLR – znaczna redukcja długości zęba.
– VTF – struktury zęba i/lub wypełnienia popękane wskutek erozji.
– VSD – zmiękczenie obnażonej zębiny.
– VPE – obnażenie miazgi wskutek erozji.
– VCA – ból w trakcie żucia.
– VGM – podrażnienie dziąseł i/lub błony śluzowej jamy ustnej (10, 11).
2. Wskaźnik Eccles & Jenkins
Wskaźnik ten wyznacza 3 klasy zmian odnoszące się do 4 powierzchni:
Klasa 1 – zmiany powierzchowne, dotyczące szkliwa.
Klasa 2 – zmiany zlokalizowane w zębinie, obejmujące mniej niż 1/3 powierzchni zęba.
Klasa 3 – zmiany uogólnione, zlokalizowane w zębinie, obejmujące więcej niż 1/3 powierzchni zęba:
a. powierzchnia wargowa,
b. powierzchnia językowa lub podniebienna,
c. powierzchnia sieczna lub żująca,
d. zaawansowane zmiany wielopowierzchniowe (12).
3. Wskaźnik TWI (Tooth Wear Index) Smith'a i Knight'a
Powyższy wskaźnik jest szeroko rozpowszechniony. Odnotowuje zmiany na 4 powierzchniach (C – przyszyjkowa, B – policzkowa, O/I – żująca/brzeg sieczny, L/P – językowa/podniebienna) wszystkich zębów wg następującej skali:
0 – B/L/O/I – brak utraty twardych tkanek zęba
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Lussi A, Schaffner M, Jaeggi T: Dental erosion-clinical diagnosis, prevention and minimally invasive treatment, Nor Tannlegeforen Tid 2005; 115: 160-164. 2. Toumba J: Tooth surface Loss-a challenge to oral health. J Clin Dent 2006; 17(4): 85-87. 3. Gandara BK: Diagnosis and managemant of dental erosion. J Contemp Dent Pract 1999; 1: 16-23. 4. Lussi A et al.: Dental Erosions: Diagnosis, Risk Factors materiały zjazdowe: Erosion: New Perspectives on Diagnosis, Risk Assessment and Theraphy, London 2008. 5. Young A et al.: Current erosion indices-flawed or valid? Summary Clin Oral Invest 2008; 12(Suppl. 1): S59-S63. 6. Rusyan E: Etiologia i czynniki modyfikujące erozję zębów. Nowa Stomatologia 2003; 23(1)1: 33-36. 7. Hellstrom I: Oral complications in anorexia nervosa. Scand J Dent Res 1977; 85: 71-86. 8. Hurst PS, Lacey JH, Crisp AH: Teeth, vomiting and diet: a study of anorexia nervosa patients. Postgrad Med J 1977; 53: 298-305. 9. Järvinen VK, Rytömmaa II, Hainonen OP: Risk Factors in Dental Erosion J Dent Res 1991; 70(6): 942-947. 10. Dahl BL et al.: The suitability of New index for evaluation of dental wear – Acta Odont 1989; 47: 205-210. 11. Oilo G et al.: An index for evaluating wear of teeth. Acta Odontol Scand 1987; 45(5): 361-365. 12. Eccles JD: Dental erosion of non industrial origin. A clinical survey and classification. J Prosth Dent 1979; 42: 649-653. 13. Smith BGN, Knight JK: An index for measuring the wear of teeth. Br Dent J 1984; 156: 435-438. 14. Bartlett D: Prevalence of tooth wear. Erosion: New Perspectives on Diagnosis, Risk Assessment and Theraphy. Materiały zjazdowe, Kongres IADR, Londyn 2008. 15. Lussi A: Dental Erosion. Monogr Oral Sci. Basel, Karger 2006; 20: 152-172. 16. Bartlett D, Ganss C, Lussi A: Basic Erosive Wear Examination (BEWE): a new scoring system for scientific and clinical needs. Clin Oral Investig 2008; 12(Suppl. 1): 65-68. 17. Berg-Beckhoff G, Kutschmann M, Bardehle D: Methodological considerations concerning the development of oral dental erosion indexes: literature survey, validity and reliability. Clin Oral Invest 2008; 12(Suppl. 1): 51-58. 18. Amaechi BT, Higham SM: Dental erosion: possible approaches to prevention and control. J Dent 2005; 33(3): 243-252. 19. Magalhaes AC et al.: Insigts into preventive measures for dental erosion J Appl Oral Sci 2009; 17(2): 75-86. 20. Lussi A et al.: Erosive tooth wear: Diagnosis, risk factors and prevention. Am J Dent 2006; 19(6): 319-325.



