© Borgis - Nowa Medycyna 2/2011, s. 31-33
*Konrad Wroński, Maciej Orłowski, Arkadiusz Michalak
Niedrożność jelita cienkiego jako konsekwencja przemieszczenia protezy przełykowej – opis przypadku i przegląd piśmiennictwa
Small bowel ileus as a consequence of a migrated oesophageal stent – case report and review of literature
Oddział Chirurgii Ogólnej i Naczyniowej, Wojewódzki Specjalistyczny Szpital im. dra M. Pirogowa w Łodzi
Ordynator Oddziału Chirurgii Ogólnej i Naczyniowej: dr med. Jerzy Okraszewski
Summary
Oesophageal stents are used both in curing inoperable malignant tumors and stenoses of the oesophagus. The number of complications following their placement is decreasing due to a higher quality of the stents. The ileus of the small bowel caused by a migrated stent occurs extremely rarely in clinical practice.
In the following article the authors describe a case of a 51-year-old woman patient who had surgery due to a small bowel ileus resulting from a migrated oesophageal stent and also review the latest literature referring to this issue.

WSTĘP
Protezy przełykowe używane są do leczenia nieoperacyjnych nowotworów złośliwych i zwężeń przełyku (1-8). Ze względu na coraz lepszą jakość produkowanych stentów ilość powikłań po ich założeniu jest coraz mniejsza (5-16). Niedrożność jelita cienkiego spowodowana migracją stentu występuje niezwykle rzadko w praktyce klinicznej (7-15).
OPIS PRZYPADKU
51-letnia kobieta z nieoperacyjnym rakiem gruczołowo-płaskonabłonkowym przełyku naciekającym połączenie przełykowo-żołądkowe i dno żołądka z przerzutami do węzłów chłonnych okołożołądkowych i zaotrzewnowych, po laparotomii i protezowaniu przełyku m/o Hering, po założeniu gastrostomii i po chemioterapii została przyjęta do Oddziału Chirurgii Ogólnej i Naczyniowej Wojewódzkiego Specjalistycznego Szpitala im. dra Mikołaja Pirogowa w Łodzi z powodu bólów brzucha, zatrzymania gazów i stolca, nudności i wymiotów od dwóch dni. W wywiadzie stent u chorej był założony 13 miesięcy wcześniej. W badaniu przedmiotowym u chorej stwierdzono bolesny brzuch szczególnie w podbrzuszu o wzmożonym napięciu. W badaniach laboratoryjnych zwracała uwagę leukocytoza (WBC – 15 tys./μl). Pozostałe badania laboratoryjne nie wykazywały odchyleń od normy.
U chorej wykonano RTG brzucha na stojąco, w którym stwierdzono obecność protezy w końcowym odcinku jelita cienkiego i obecność pojedynczych poziomów płynowo-gazowych w śródbrzuszu głównie po stronie prawej (zdjęcie 1). U chorej postawiono rozpoznanie: niedrożność jelita cienkiego spowodowana migracją protezy przełykowej. Wobec powyższych objawów chorą zakwalifikowano do zabiegu operacyjnego w trybie pilnym.
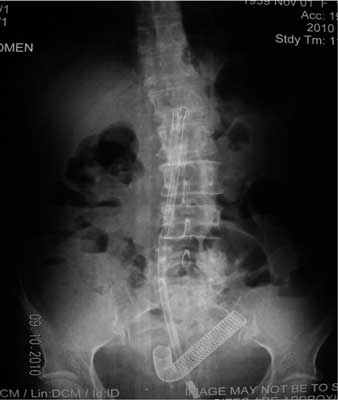
Zdjęcie 1. Zdjęcie przeglądowe jamy brzusznej u 51-letniej kobiety pokazujące obecność protezy przełykowej w jelicie cienkim i pojedyncze poziomy płynowo-gazowe w śródbrzuszu głównie po stronie prawej.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Pera M, Manterola C, Vidal O et al.: Epidemiology of esophageal adenocarcinoma. J Surg Oncol 2005; 92: 151-159. 2. Siersema PD, Dees J, van Blankenstein M: Palliation of malignant dysphagia from oesophageal cancer. Rotterdam Oesophageal Tumor Study Group. Scand J Gastroenterol Suppl 1998; 225: 75-84. 3. Adams R, Morgan M, Mukherjee S et al.: A prospective comparison of multidisciplinary treatment of oesophageal cancer with curative intent in a UK cancer network. Eur J Surg Oncol 2007; 33: 307-313. 4. Cordero JA Jr, Moores DW: Self-expanding esophageal metallic stents in the treatment of esophageal obstruction. Am Surg 2000; 66: 956-959. 5. Morgan R, Adam A: Use of metallic stents and balloons in the esophagus and gastrointestinal tract. J Vasc Interv Radiol 2001; 12: 283-297. 6. Bastos I, Gomes D, Gregorio C et al.: An unusual foreign body in rectum. Hepatogastroenterology 1998; 45: 1587-1588. 7. Kato H, Fukuchi M, Miyazaki T et al.: Endoscopic clips prevent self-expandable metallic stent migration. Hepatogastroenterology 2007; 54: 1388-1390. 8. Henne TH, Schaeff B, Paolucci V: Small-bowel obstruction and perforation. A rare complication of an esophageal stent. Surg Endosc 1997; 11: 383-384. 9. Kim HC, Han JK, Kim TK et al.: Duodenal perforation as a delayed complication of placement of an esophageal stent. J Vasc Interv Radiol 2000; 11: 902-904. 10. Dogan UB, Egilmez E: Broken stent in oesophageal malignancy: a rare complication. Acta Gastroenterol Belg 2005; 68: 264-266. 11. Altiparmak E, Saritas U, Disibeyaz S et al.: Gastrocolic fistula due to a broken esophageal self-expandable metallic stent. Endoscopy 2000; 32: S72. 12. von Schonfeld J: Endoscopic retrieval of a broken and migrated esophageal metal stent. Z Gastroenterol 2000; 38: 795-798. 13. Bay J, Penninga L: Small bowel ileus caused by migration of oesophageal stent. Uggeskr Laeger. 2010; 172(33): 2234-2235. 14. Valek V, Hrobar P, Mrazova J et al.: Metal stents in patients with malignant and benign esophageal stenoses. Rozhl Chir 1997; 76(7): 319-324. 15. Kala Z, Ostrizek T, Hanke I et al.: A rare cause of ileus and its laparoscopic treatment. Rozhl Chir. 1997; 76(5): 246-249. 16. Harries R, Campbell J, Ghosh S: Fractured migrated oesophageal stent fragment presenting as small bowel obstruction three years after insertion. Ann R Coll Surg Engl 2010; 92(6): W14-15.


