© Borgis - Nowa Medycyna 1/2014, s. 10-14
*Przemysław Ciesielski, Jacek Skoczylas
Metody leczenia operacyjnego torbieli pilonidalnej z pierwotnym zamknięciem rany i przemieszczeniem szpary pośladkowej
Methods of surgical treatment of pilonidal sinus with primary closure of the wound and replacement of intrgluteal cleft
Oddział Chirurgii Ogólnej, Szpital Powiatowy, Wołomin
Ordynator Oddziału: dr n. med. Krzysztof Górnicki
Summary
Pilonidal sinus disease is an inflammatory disease of the skin and subcutaneous tissue occurring most commonly in the second and third decade of life. It affects males more often. The factors conductive to the disease include dark complexion, fine hair, excessive sweating and repetitive trauma to the sacrococcygeal region. The only effective treatment is surgery. There are many surgical procedures, among them operations characterized by primary closure of the surgical wound with immediate repositioning of the intergluteal sulcus. The use of these described methods being causal treatments can shorten the healing time of the wounds, reduce pain while reducing recurrence rates.
The paper discusses the most commonly used methods of pilonidal sinus disease surgery with primary closure of the surgical wound and repositioning of the intergluteal sulcus. The paper presents a technique of carrying out the treatment, the incidence of complications and results of treatment based on data from Polish and international literature from the years 2008 to 2012.

Torbiel pilonidalna jest chorobą zapalną skóry i tkanki podskórnej okolicy krzyżowo-ogonowej. Choroba dotyczy najczęściej osób w drugiej i trzeciej dekadzie życia. Czterokrotnie częściej chorują mężczyźni. Do czynników sprzyjających wystąpieniu choroby zalicza się ciemną karnację skóry, bogate owłosienie oraz nadmierną potliwość. Coraz częściej zwraca się uwagę na powtarzające się urazy okolicy ogonowej oraz brak higieny jako czynniki sprawcze (1). Z uwagi na zaskakująco wysoki odsetek zachorowań wśród żołnierzy amerykańskich w czasie II wojny światowej zyskała ona miano choroby kierowców jeepów. W obecnym stanie wiedzy najbardziej prawdopodobną przyczyną powstania choroby jest czynnik zapalny. Pośrodkowe ułożenie szpary pośladkowej poddawanej nieustannemu spłaszczaniu i zagłębianiu w procesie siadania sprzyja zasysaniu włosów tej okolicy do otwartych porów skóry. Brak higieny, a przez to licznie obecne bakterie inicjują stan zapalny z czasem przechodzący w ropień lub przetokę skórną zlokalizowaną w tej okolicy (2).
Jedynym skutecznym sposobem leczenia jest operacja. Istnieje wiele metod operacyjnych stosowanych w leczeniu cysty włosowej. Poza operacjami drenażowymi dedykowanymi głównie stanom ostrym (ropień, ropowica, sącząca przetoka), gdzie postępowaniem z wyboru jest nacięcie i drenaż, wyróżniamy operacje resekcyjne, w których mianownikiem wspólnym jest wycięcie zmiany w całości. Nie wszystkie metody jednak w swym założeniu obejmują zamknięcie pierwotne rany. Nadal często stosowaną metodą jest wycięcie z marsupializacją lub elektrokauteryzacją brzegów rany. Metoda ta cechuje się niskim odsetkiem nawrotów za cenę długiego okresu gojenia rany, często przekraczającego 12 tygodni (3). Innym typem często stosowanej operacji jest wycięcie z zeszyciem rany w linii pośrodkowej. Metoda skraca czas gojenia, jest jednak leczeniem o charakterze objawowym (wycięcie torbieli, zespolenie w linii pośrodkowej przywraca anatomiczne położenie szpary pośladkowej w linii pośrodkowej ciała, prowokując do nawrotu choroby). Brak usunięcia przyczyny – pośrodkowego ułożenia szpary pośladkowej – znajduje odbicie w odsetku nawrotów po tego typu operacjach sięgającym 33% (4, 5).
Coraz częściej pojawiają się doniesienia o metodach operacyjnych pozwalających na wycięcie zmiany z jednoczesnym pierwotnym zamknięciem rany w sposób umożliwiający przemieszczenie szpary pośladkowej bocznie do linii pośrodkowej. Zastosowanie pierwotnego zamknięcia bez względu na technikę wykonania zabiegu, która często uzależniona jest od lokalizacji i zakresu tkanek objętych procesem zapalnym, pozwala skrócić czas gojenia rany, zmniejszyć dolegliwości przy jednoczesnym zmniejszeniu ilości nawrotów choroby (5). Metody oparte na wyżej opisanych założeniach wymieniono w tabeli 1.
Tabela 1. Metody operacji torbieli włosowej z pierwotnym zamknięciem rany operacyjnej i przemieszczeniem szpary pośladkowej poza linię pośrodkową ciała.
– Wycięcie skośne (sposobem Suchorskiego)
– Wycięcie równoległe do szpary pośladkowej (sposobem Bascoma II)
– Wycięcie z plastyką przesuniętym płatem Karadakisa
– Wycięcie z plastyką skóry płatem romboidalnym i modyfikacje (sp. Limberga)
– Wycięcie z plastyką skóry sposobem „V-Y”, „Z” |
Różnice między poszczególnymi typami zabiegów obejmują głównie sposób poprowadzenia cięcia. Wspólne dla wszystkich metod są zasady ogólnochirurgicznego postępowania dotyczące doszczętnego wycięcia zmiany, zespolenia warstwowego tkanek bez napięcia, z zachowaniem należytego ukrwienia w obrębie brzegów rany. Szczególną cechą łączącą wszystkie zabiegi z przesunięciem płata skórnego w miejsce ubytku po wycięciu torbieli jest szczelne i beznapięciowe szycie poszczególnych warstw tkanek. Z reguły zakładane są trzy warstwy szwów, odpowiednio powięziowe, podskórne i skórne. Szczelne zespolenie wymienionych warstw bez napięcia jest możliwe jedynie po odpowiednim uruchomieniu tkanek zespalanych. Drenaż okolicy operowanej stosowany jest jedynie w sytuacjach wyjątkowych. Liczne publikowane na ten temat prace nie wykazały poprawy wyników leczenia po zastosowaniu drenażu.
Wycięcie skośne polega na wykonaniu cięcia o kształcie wydłużonej liter „S”. Metoda dedykowana jest chorym, u których przetoka skórna znajduje ujście zewnętrzne w dużej odległości od właściwej torbieli w płaszczyźnie strzałkowej, ale nie rozgałęzia się bocznie. Technicznie łatwym staje się objęcie cięciem torbieli w szparze pośladkowej i ujścia zewnętrznego w jednym z końców litery „S” (ryc. 1). Poprowadzenie środkowej części cięcia asymetrycznie w stosunku do linii pośrodkowej daje w efekcie przesunięcie jej poza linię pośrodkową po zamknięciu rany (ryc. 2).
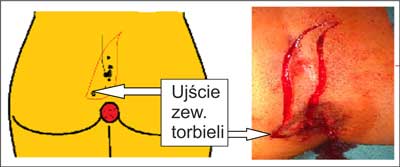
Ryc. 1. Schemat i zdjęcie cięcia skośnego w metodzie Suchorskiego.
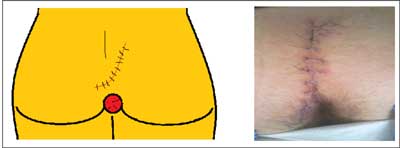
Ryc. 2. Schemat i zdjęcie zamknięcia rany po operacji Suchorskiego.
Wyniki leczenia metodą skośnego wycięcia są obiecujące. Według aktualnych danych liczba nawrotów oscyluje wokół 1,5%, a odsetek powikłań nie przekracza 9% (6).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Petersen S, Wietelmann K, Evers T: Long term effects of post-operative razor epilation in pilonidal sinus disease. Dis Colon Rectum 2009; 52(1): 131-134. 2. Dziki A, Sygut A: Zatoka włosowa (pilonidal sinus). Torbiel okolicy krzyżowo-guzicznej. [W:] Bielecki K, Dziki A (red.): Proktologia. Wydawnictwo Lekarskie PZWL, Warszawa 2000: 184-187. 3. Dudnik R, Veldkamp J, Nienhuijs S, Heemeskerk J: Secondary healing versus midline closure and modified Bascom naftal cleft lift for pilonidal sinus disease. Scand J Surg 2011; 100(2): 110-113. 4. Sood SC, Green JL, Parul R: Results of various operations for sacrococcygeal pilonidal disease. Plast Reconstr Surg 1975; 56(5): 559-566. 5. Jamal A, Shamim M, Hashim F, Qureshi MI: Open excision with secondary healing with romboid excision with Limberg transposition flap in the management of sacrococcygeneal disease. J Pakis Med Associacion 2009; 59(3): 157-160. 6. Ibrahim A: Oblique excisionand primary closureof pinoidal sinus. Trends in medical research 2012; 7: 62-67. 7. Bascon J: Pilonidal disease: Long term results of follicle removal. Dis Colon Rectum 1983; 26: 800-807. 8. Bascon J, Bascom T: Utility of the cleft lift procedure in refractory pilonidal disease. Am J Surg 2007; 193(5): 606-609. 9. Tazel E, Bostanci H, Anadol AZ: Cleft lift procedure for sacrococcygeal pilonidal disease. Dis Colon Rectum 2009; 52(1): 135-139. 10. Nordon IM, Senapati A, Cripps NP: A prospective randomized contrplled trial of Bascoms technique versus Bascom’s cleft colsure for the treatment of chronic pilonidal disease. American J Surg 2009; 197(2): 189-192. 11. Moran DC, Kavanagh DO, Adhmed I, Regan MC: Excision and primary closure using the Karadakis flap for the treatment of pilonidal disease: outcomes from a single institution. World J Surg 2011; 35(8): 1803-1808. 12. Gonenc M, Yirigin H, Dinc M et al.: Karadakis flap for sacrococcygeal pilonidal sinus disease: Long term outcomes. A retrospective analysis. Medical J of Bakirkoy 2011; 7(4): 153-155. 13. Muller K, Marti L, Tarantino I et al.: Prospective analysis of cosmesis morbidity and patient satisfaction following Limberg flap for the treatment of sacrococcygeal pilonidal sinus. Dis Colon Rectum 2011; 54(4): 847-894. 14. Shaihid Z, Qureshi K, Ahmed N: Rhomboid flap in the treatment of pilonidal sinus disease. Med Forum Monthly 2012; 23(11): 99-103. 15. Colov E, Bertelsen C: Short convalescence and minimal pain after out-patient Bascom’s pit-pick operation. Dan Med Bull 2011; 58(12): AN:2011689344. 16. Leito E, Castellano P, Pinto M et al.: Dufourmentel rhomboid flap in the radical treatment of primary and recurrent sacrococcygeal pilonidal disease. Dis Colon Rectum 2011; 53(7): 1061-1068. 17. El-Khadrawy O, Hashish M, Ismail K, Shalaby H: Outcome of the rhomboid flap for recurrent pilonidal disease. World J Surg 2009; 33(5): 1064-1068. 18. Erylimal R, Okan I, Coskun A et al.: Surgical treatment of complicated pilonidal sinus with a fasciocutaneus V-Y advancement flap. Dis Colon Rectum 2009; 52(12): 2036-2040. 19. Ciesielski P, Mossakowska S, Górnicki K: Wczesne wyniki leczenia operacyjnego torbieli pilonidalnej metodą przesuniętego płata skórnego. Proktologia suplement 2010: 22-23.


