© Borgis - Nowa Medycyna 3/2014, s. 90-92
*Anna Kosim, Małgorzata Kołodziejczak
Skręt esicy z następową martwicą esicy – opis przypadku
Sigmoidal torsion resulting in necrosis – case report
Oddział Chirurgii Ogólnej z Pododdziałem Proktologii, Szpital na Solcu, Warszawa
Ordynator Oddziału: dr hab. n. med. Jacek Sobocki
Kierownik Pododdziału Proktologii: dr hab. n. med. Małgorzata Kołodziejczak
Summary
Sigmoid volvulus occurs, when the intestine is twisted around the axis of it’s mesentery. It results in partial or total obstruction of the intestine, it can also lead to various levels of disturbance of blood flow in the organ.
This article presents a case of 76-year-old male, who experienced sigmoid volvulus. Patient was admitted to the hospital with symptoms of alimentary canal obstruction since about a week. Patient was in severe condition, in septic shock and was dehydrated. Abdominal x-ray showed dilated sigmoid, characteristic picture of ‘coffee bean’. Patient then was assessed for laparotomy. During the procedure, significantly enlarged sigmoid was already presenting with signs of necrosis. Hartman method sigmoid resection was performed. Patient was discharged 24 days after surgery in a satisfying condition, with the suture healed, with proper renal and haematological laboratory results.
Rapid surgical treatment, multidirectional postsurgical treatment and early rehabilitation can lead to better treatment results. In case of sigmoid volvulus with necrosis of the intestines Hartman method resection is the best treatment option. When the sigmoid volvulus is with no blood flow disturbances – then resection with primary colorectal anastomosis should be done.

Wstęp
Skręt jelita oznacza sytuację, w której jelito zostaje skręcone wokół osi swojej krezki. Powoduje to częściowe lub całkowite zamknięcie światła jelita, może też w różnym stopniu prowadzić do upośledzenia ukrwienia jelita. Najczęściej skrętowi ulega okrężnica, przy czym anatomia jelita grubego powoduje, że ponad 80% przypadków wszystkich skręceń okrężnicy dotyczy esicy. Do skrętu esicy łatwiej dochodzi w przypadku jej wydłużenia i obecnoś ci długiej krezki. Czynnikami sprzyjającymi są zaparcia i podeszły wiek, a szczyt zachorowalności przypada między 7. a 8. dekadą życia, z podobną częstotliwością u obu płci. Zwiększoną częstość występowania skrętu esicy stwierdzano u pacjentów z chorobami neuropsychicznymi i leczonymi środkami psychotropowymi, mającymi wpływ na motorykę jelit. Poniżej przedstawiono przypadek skrętu esicy u 76-letniego pacjenta.
Opis przypadku
Wywiad
76-letni mężczyzna został przyjęty do szpitala w trybie ostrego dyżuru z objawami niedrożności przewodu pokarmowego. Chory zgłaszał rozlane bóle brzucha utrzymujące się od tygodnia, zatrzymanie gazów i stolca bez wymiotów i bez podwyższonej temperatury. W wywiadzie: choroba wieńcowa, udar mózgu przed laty z przetrwałym osłabieniem siły mięśniowej po stronie prawej, niedosłuch oraz depresja leczona stale lekami przeciwdepresyjnymi.
Badanie przedmiotowe
Pacjent w stanie ogólnym ciężkim, przytomny, z zachowanym kontaktem słowno-logicznym, ale okresowo podsypiający, odwodniony. Skóra blada, sucha. RR 100/50 mm Hg, tętno 120/min.
Klatka piersiowa w badaniu bez odchyleń od normy.
Jama brzuszna: brzuch wzdęty, ból w obszarze całej jamy brzusznej, z wyczuwalnym oporem po stronie lewej. Perystaltyka niesłyszalna. Objawy otrzewnowe (+).
Badania dodatkowe
W badaniach laboratoryjnych wykazano: zaburzenie równowagi płynowej, kwasowo-zasadowej i elektrolitowej, podwyższone wykładniki stanu zapalnego.
Na – 132 mEq/L, K – 2,95 mEq/L, kreatynina – 3,9 mg%, bilirubina – 1,7 mg%, L – 12,7 K/Ul, CRP – 236 mg/L.
Na przeglądowym zdjęciu rtg jamy brzusznej, wykonanym w pozycji na boku poziomym promieniem (ze względu na ogólny ciężki stan chorego), stwierdzono znacznie rozdęte jelita, zwłaszcza jelito grube, z poziomami płynu (ryc. 1).
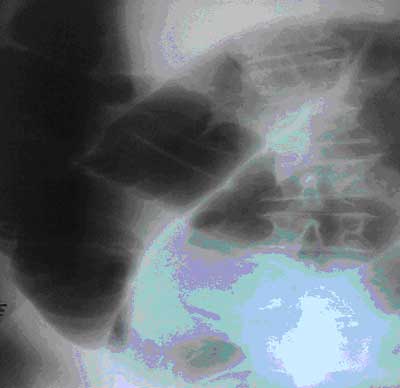
Ryc. 1. RTG przeglądowe jamy brzusznej – poszerzona esica o wyglądzie „ziarna kawy”.
Leczenie
Chorego zakwalifikowano do laparotomii. Jamę otrzewną otworzono z cięcia pośrodkowego. Śródoperacyjnie stwierdzono martwicę esicy spowodowaną jej skrętem. Esica wydłużona, monstrualnie rozdęta (średnica około 15 cm) (ryc. 2).
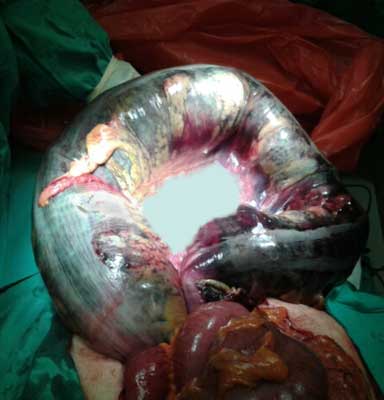
Ryc. 2. Monstrualnie rozdęta esica. Martwica esicy spowodowana skrętem (zdjęcie śródoperacyjne).
Jelito grube powyżej przeszkody rozdęte, z prawidłową żywotnością ściany.
Wykonano resekcję esicy sposobem Hartmana. Wycięty preparat posłano do badania histopatologicznego. Jamę otrzewną wielokrotnie wypłukano, a następnie po kontroli hemostazy i założeniu drenu zamknięto warstwowo.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Biondo S, Pares D, Frago R et al.: Large bowel obstruction: predictive factors for postoperative mortality. Dis Colon Rectum 2004; 47: 1889-1897. 2. Buechter KJ, Boustany C, Caillouette R, Colm I: Surgical management of the acutely obstructed colon. A review of 127 cases. Am J Surg 1988; 156: 163-168. 3. Isbister WH, Prasad J: The management of left-sided large bowel obstruction: an audit. Aust N Z J Surg 1996; 66: 602-604. 4. Chirurgia Sabistona. Tom 4. Tadeusz Popiela (red.). Elsevier Urban & Partner, Wrocław, 2013: 259-261. 5. Bielecki K, Kamiński K: Postępowanie w niedrożności jelita grubego – obserwacje własne. Wiad Lek 2007; 60(7-8): 312-320. 6. Tan KK, Chong CS, Sim R: Management of acute sigmoid volvulus: an institution’s experience over 9 years. World J Surg 2010; 34(8): 1943-1948. 7. Suleyman O, Kessaf AA, Ayhan KM: Sigmoid volvulus: long-term surgical outcomes and review of the literature. S Afr J Surg 2012; 50(1): 9-15. 8. Nuhu A, Jah A: Acute sigmoid volvulus in a West African population. West Afr J Med 2010; 29(2): 109-112. 9. Raveenthiran V: Restorative resection of unprepared left-colon in gangrenous vs. viable sigmoid volvulus. Int J Colorectal Dis 2004; 19(3): 258-263. 10. Bhuiyan MM, Linyama BS, Modiba MC: Management of sigmoid volvulus in Polokwane-Mankweng Hospital. S Afr J Surg 2005; 43(1): 17-19. 11. Samuel JC, Akinkuotu A, Msiska N et al.: Re-examining treatment strategies for sigmoid volvulus: An analysis of treatment and outcomes in Lilongwe, Malawi. Glob J Surg 2010; 1(2): 149-153.



