*Ewa Krasuska-Sławińska1, Dariusz Polnik2, Dorota Olczak-Kowalczyk3, Tomasz Dzik4, Katarzyna Świstak1
Wrodzony guz ziarnistokomórkowy – opis dwóch przypadków
Congenital granular cell tumour – two case reports
1Dental Surgery Clinic, The Children’s Memorial Health Institute
Head of Clinic: Agnieszka Pieniak, MSc
2Department of Paediatric Surgery and Organ Transplantation, The Children’s Memorial Health Institute
Head of Department: Professor Piotr Kaliciński, MD, PhD
3Department of Paediatric Dentistry, Medical University of Warsaw
Head of Department: Professor Dorota Olczak-Kowalczyk, MD, PhD
4Department of Pathology, The Children’s Memorial Health Institute
Head of Department: Associate Professor Maciej Pronicki, MD, PhD
Streszczenie
Wrodzony guz ziarnistokomórkowy jest to rzadko występująca zmiana o łagodnym charakterze, najczęściej pojedyncza, uszypułowana, wyrastająca z przedniej części wyrostka zębodołowego szczęki, rzadziej części zębodołowej żuchwy. Guzy o znacznych rozmiarach mogą utrudniać odżywianie i oddychanie, dlatego wymagają interwencji chirurgicznej, polegającej na ich usunięciu. W przypadku zmian o niewielkich rozmiarach możliwa jest spontaniczna regresja.
Celem pracy jest przedstawienie dwóch pacjentek, u których bezpośrednio po urodzeniu stwierdzono obecność uszypułowanych guzów w jamie ustnej.
Dwa noworodki płci żeńskiej, leczone w Klinice Chirurgii Dziecięcej i Transplantacji Narządów IP-CZD z powodu guzów w obrębie wyrostka zębodołowego szczęki/części zębodołowej żuchwy zdiagnozowanych bezpośrednio po urodzeniu, niewidocznych w badaniach USG wykonywanych w czasie ciąży. Obydwa guzy o średnicy około 1,5 cm łatwo ulegały urazom podczas ssania, powodując krwawienie, dlatego podjęto decyzję o ich chirurgicznym usunięciu. W materiale histopatologicznym uzyskano obraz wrodzonego guza ziarnistokomórkowego noworodków. Badanie kontrolne obu pacjentek po 6 miesiącach wykazało prawidłową budowę wyrostka zębodołowego szczęki/części zębodołowej żuchwy.
W przypadku guzów ziarnistokomórkowych o dużych rozmiarach leczeniem z wyboru jest leczenie chirurgiczne. Guz nie powoduje zmian w budowie wyrostka zębodołowego szczęki/części zębodołowej żuchwy.
Summary
Congenital granular cell tumour is a rare, usually single, pedunculated benign lesion, originating from the anterior part of the maxillary alveolar process, less frequently from the alveolar part of the mandible. Large tumours can cause problems in eating and breathing, therefore require surgical intervention involving excision. Smaller lesions can resolve spontaneously.
The aim of the study was to present 2 case reports of patients with pedunculated oral tumours diagnosed immediately after birth.
Two female newborns treated at the Department of Paediatric Surgery and Organ Transplantation (CMHI) due to tumours located within the maxillary alveolar process/alveolar part of the mandible, which were diagnosed immediately after birth, but were not visualised during prenatal ultrasound. Both tumours with a diameter of about 1.5 cm were easily damaged during sucking, causing bleeding. Therefore a decision was made to perform their surgical removal. Histopathological examination revealed congenital granular cell tumour of the newborn. A follow up after 6 months showed normal structure of the maxillary alveolar bone/alveolar part of the mandible.
Surgery is the treatment of choice in patients with large granular cell tumours. The tumour does not cause changes in the structure of the alveolar process/the alveolar part of the mandible.

Wstęp
Wrodzony guz ziarnistokomórkowy po raz pierwszy został opisany przez Neumana w 1871 roku jako rzadko występująca zmiana o łagodnym charakterze i niejasnej etiologii, spotykana osiem razy częściej u noworodków płci żeńskiej niż męskiej (1). Klinicznie jest to zazwyczaj pojedynczy, uszypułowany guz wyrastający z przedniej części wyrostka zębodołowego szczęki, najczęściej z brodawki dziąsłowej, rzadziej z części zębodołowej żuchwy. Guzy o znacznych rozmiarach mogą utrudniać odżywianie i oddychanie, dlatego też wymagają pilnej interwencji chirurgicznej, polegającej na ich usunięciu. W przypadku zmian o niewielkich rozmiarach możliwa jest spontaniczna regresja. Histologicznie wrodzony guz ziarnistokomórkowy jest identyczny z guzem ziarnistokomórkowym (guzem Abrikosoffa), typowo występującym u dorosłych, najczęściej na języku. Ich różnicowanie oparte jest na badaniach immunohistochemicznych i mikroskopii elektronowej. W diagnostyce różnicowej należy także uwzględnić: guzy neuroektodermalne, naczyniaki, potworniaki, włókniaki, mięśniaki prążkowanokomórkowe, guzy odontogenetyczne, torbiele dermoidalne (1, 2).
Opisy przypadków
Przypadek 1
W 3. dobie życia do Kliniki Chirurgii Dziecięcej i Transplantacji Narządów IP-CZD został przyjęty noworodek płci żeńskiej z powodu obecności w przedniej części wyrostka zębodołowego szczęki zmiany egzofitycznej. Dziewczynka urodzona z ciąży pierwszej, porodu pierwszego poprzez cesarskie cięcie z powodu braku postępu porodu, w 39. tygodniu ciąży, w stanie ogólnym dobrym (10 punktów według skali Apgar). Z wywiadu uzyskano informacje o prawidłowym przebiegu ciąży, stwierdzono jedynie kolonizację dróg rodnych matki GBS (ang. group B Streptococcus). Zastosowano wówczas profilaktykę antybiotykową.
W badaniu przedmiotowym stwierdzono w jamie ustnej noworodka w odcinku przednim wyrostka zębodołowego szczęki, po stronie lewej, obecność egzofitycznego guza osadzonego na szerokiej szypule (ryc. 1). Zmiana o wymiarach około 1,5 x 1,5 x 2 cm, nie utrudniała dziecku ssania i nie powodowała zaburzeń oddychania, łatwo jednak ulegała urazom, które powodowały krwawienie podczas ssania. Poza tym błona śluzowa jamy ustnej prawidłowa, różowa, gładka, lśniąca, bez patologicznych wykwitów. U dziecka wykonano badania krwi (morfologia, układ krzepnięcia, jonogram, grupa krwi) oraz USG jamy brzusznej i ośrodkowego układu nerwowego, w których nie stwierdzono żadnych nieprawidłowości.
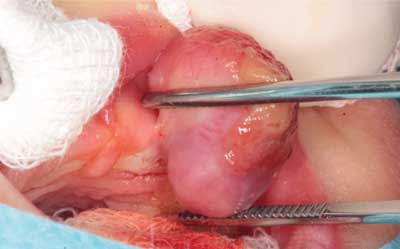
Ryc. 1. Przypadek 1. Guz wyrostka zębodołowego szczęki
W 4. dobie życia w znieczuleniu ogólnym z intubacją dotchawiczą przy użyciu diatermii bipolarnej usunięto w całości polipowaty guz tkanek miękkich wyrostka zębodołowego szczęki (ryc. 2). Ranę zaopatrzono szwami wchłanialnymi. Okres pooperacyjny przebiegał bez powikłań.

Ryc. 2. Przypadek 1. Guz wyrostka zębodołowego szczęki po wycięciu
W badaniu histopatologicznym uzyskano obraz dziąsłowego guza ziarnistokomórkowego noworodków. Wykonano również badania immunohistochemiczne: CD68(+), AE1/AE3(-), CD34(+), S-100(-). Pacjentka obserwowana w Poradni Chirurgii Stomatologicznej dla Dzieci i Dorosłych IP-CZD: 6 miesięcy po usunięciu zmiany, dziecko rozwija się prawidłowo. W badaniu klinicznym zewnątrz- i wewnątrzustnym nie stwierdzono żadnych nieprawidłowości. Błona śluzowa przedsionka i jamy ustnej właściwej prawidłowa. Wyrostek zębodołowy szczęki symetryczny, bez patologicznych wykwitów (ryc. 3).
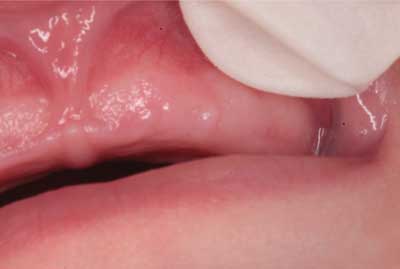
Ryc. 3. Przypadek 1. Wyrostek zębodołowy szczęki 6 miesięcy po zabiegu
Przypadek 2
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Sowa A, Borszewska-Kornacka MK, Małdyk J, Dębska M: Nadziąślak u noworodka z ciąży bliźniaczej – opis przypadku. Ginekol Pol 2013; 84: 733-736. 2. Shaw L, Al-Malt A, Carlan SJ et al.: Congenital epulis. Tree-Dimensional Ultrasonographic Findings and Clinical Implications. J Ultrasound Med 2004; 23: 1121-1124. 3. Bosanquet D, Roblin G: Congenital Epulis: A Case Report and Estimation of Incidence. Int J Otolaryngol 2009; 2009: 508780. 4. Lapid O, Shaco-Levy R, Krieger Y et al.: Congenital Epulis. Pediatrics 2001; 107: 22. 5. Dzieniecka M, Komorowska A, Grzelak-Krzymianowska A, Kulig A: Multiple congenital epuli (congenital granular cell tumors) in the newborn: a case report and review of literature. Pol J Pathol 2011; 1: 69-71. 6. McGuire TP, Gomes PP, Freilich MM, Sandor GKB: Congenital Epulis: A Surprise in the Neonate. J Can Dent Assoc 2006; 72(8): 747-750. 7. Wittebole A, Bayet B, Veyckemans F et al.: Congenital Epulis of the Newborn. Acta chir belg 2003; 103: 235-237. 8. Koch BL, Myer III C, Egelhoff JC: Congenital Epulis. AJNR 1997; 18: 739-741. 9. Silva GCC, Vieira TC, Vieira JC et al.: Congenital granular cell tumor (congenital epulis): A lesion of multidisciplinary interest. Med Oral Patol Oral Cir Bucal 2007 Oct; 12(6): E428-430. 10. Kumar P, Hyon Soo Kim H, Zahtz GD et al.: Obstructive Congenital Epulis: Prenatal Diagnosis and Perinatal Management. Laryngoscope 2002; 112: 1935-1939. 11. Ritwik P, Brannon RB, Musselman RJ: Spontaneous regression of congenital epulis: a case report and review of the literature. Journal of Medical Case Reports 2010; 4: 331. 12. Garg S, Embleton ND, Cole B: Congenital epulis: from birth to childhood. Turk J Pediatr 2014; 57: 97-99. 13. Sakai VT, Oliveira TM, Silva TC et al.: Complete spontaneous regression of congenital epulis in a baby by 8 months of age. International Journal of Paediatric Dentistry 2007; 17: 309-312.




