Anna Kołakowska, *Anna Pigan
Znieczulenie miejscowe u pacjentów w wieku rozwojowym
Local anesthesia for pediatric dental patients
Zakład Stomatologii Dziecięcej, Warszawski Uniwersytet Medyczny
Kierownik Zakładu: prof. dr hab. n. med. Dorota Olczak-Kowalczyk
Streszczenie
Artykuł powstał na podstawie analizy aktualnego piśmiennictwa i najnowszych wytycznych międzynarodowych stowarzyszeń stomatologicznych celem przypomnienia i usystematyzowania wiedzy dotyczącej analgezji wśród lekarzy klinicystów. W pracy omówiono środki znieczulenia miejscowego stosowane celem uzyskania analgezji takie jak lignokaina, benzokaina, artykaina czy mepiwakaina, wielokrotnie używane w codziennej praktyce przez lekarzy dentystów. Różne techniki znieczulające w tym sterowane komputerowo systemy do podawania znieczuleń, zostały opisane w publikacji. Poruszono również temat preparatów na ząbkowanie zawierających środki znieczulające oraz zagrożeń związanych z ich stosowaniem, by lekarze dentyści byli w stanie przestrzec przed ich stosowaniem opiekunów i rodziców dzieci i tym samym ograniczyć liczbę powikłań po ich zastosowaniu. Przedstawiono przeciwwskazania do stosowania środków analgezji a także, scharakteryzowano powikłania, jakie mogą wystąpić po ich podaniu dzięki ,czemu właściwy dobór odpowiedniego środka do analgezji zmniejszy ryzyko możliwych powikłań po wykonaniu znieczulenia miejscowego. Autorki mają nadzieję, że po lekturze artykułu lekarze będą bez obaw korzystać z dobrodziejstw środków znieczulenia miejscowego.
Summary
The article is based on the analysis of the literature and the latest international guidelines of dental associations in order to systematize the knowledge of doctors. The paper discusses local anesthetic agents such as lignocaine, benzocaine, articaine or mepivacaine, many times used in daily practice by dentists. Various anesthetic techniques, including computer-controlled systems for administering anesthesia, are described in the publication. The topic of teething preparations containing anesthetics and the risks associated with their use were also discussed, so that dentists could warn against their use of carers and parents of children and thus reduce the number of complications after their use. Contraindications to the use of analgesia have been presented and the complications that may occur after their administration have been characterized, thanks to which the right choice of the appropriate agent for analgesia will reduce the risk of possible complications after local anesthesia. The authors hope that after reading the article, doctors will be confident in using the benefits of local anesthetics..

Wstęp
Celem pracy było przedstawienie aktualnej wiedzy dotyczącej znieczulenia miejscowego w stomatologii dziecięcej. W medycznych bazach danych wyszukiwano publikacje, posługując się słowami kluczowymi: „stomatologia dziecięca”, „znieczulenie miejscowe”, „środki znieczulające”. Do analizy włączono aktualne wytyczne międzynarodowych stowarzyszeń stomatologicznych.
Ból jest to nieprzyjemne zmysłowe i emocjonalne doświadczenie, które towarzyszy istniejącemu lub zagrażającemu uszkodzeniu tkanek (1). Pomimo że celem znieczulenia miejscowego jest eliminacja bólu, strach przed iniekcją stanowi jeden z powodów niezgłaszania się do lekarza dentysty (2). Lekarze powinni posiadać wiedzę na temat znieczuleń miejscowych, a także powikłań po podaniu anestetyku, by wykonywać ten zabieg w sposób bezpieczny i bezbolesny dla pacjenta. W zależności od wieku, stanu ogólnego pacjenta oraz zaplanowanego leczenia istotne jest odpowiednie wyselekcjonowanie środka i techniki znieczulenia miejscowego.
Środki stosowane do znieczulenia miejscowego
Do znieczulenia powierzchownego używane są prylokaina, benzokaina i lidokaina. Dostępne na rynku preparaty są najczęściej mieszaniną dwóch i więcej środków. Nie zawierają one substancji obkurczających naczynia, ponieważ ich dodatek uniemożliwiłby wchłanianie środka z błony śluzowej (3). Ze względu na możliwość precyzyjnej aplikacji i większej kontroli preferowane są żele (4). Stosowanie aerozolu wiąże się z ryzykiem rozpylania na większą powierzchnię, dlatego zaleca się nanoszenie preparatu za pomocą watki.
Benzokaina jest to ester kwasu p-aminobenzoesowego (PABA) i etanolu, charakteryzuje się szybkim początkiem działania. Powoli absorbuje się z błony śluzowej, dzięki temu ryzyko przedawkowania jest niskie (4). Stosowanie benzokainy i prylokainy jest związane z ryzykiem wystąpienia methemoglobinemii. Prylokaina jest składnikiem popularnego na rynku kremu EMLA. Znajduje się on w kategorii B w klasyfikacji FDA. Maksymalna dawka, która nie powinna być przekraczana, to 6 mg/kg (3).
Lidokaina – środek typu amidowego z pierścieniem benzoesowym. Metabolizowana jest w wątrobie. Jest wykorzystywana do znieczulenia miejscowego i powierzchniowego. Uważa się ją za najbezpieczniejszy środek znieczulający, może być stosowana u pacjentów w każdym wieku. W preparatach znieczulenia miejscowego używana w postaci 2% roztworu chlorowodorku lidokainy, bez dodatku adrenaliny lub z adrenaliną w stężeniu: 1:50 tys., 1:80 tys. i 1:100 tys. (4). Przy miejscowym podaniu istnieje niskie ryzyko wystąpienia reakcji alergicznych. Substancja wchłania się i wykazuje również działanie ogólnoustrojowe, dlatego należy zsumować podane dawki w znieczuleniu powierzchownym i miejscowym, aby nie przekroczyć dawki maksymalnej.
Rycina 1 przedstawia różne ilości żelu (ml) i dawki środka znieczulającego (mg) zawierającego 5% chlorowodorek lidokainy (50 mg/g). Zdjęcie wykonano, inspirując się zaleceniami EAPD (5).
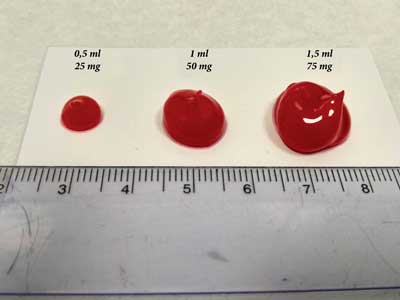
Ryc. 1. Różne ilości żelu (ml) i dawki środka znieczulającego (mg) zawierającego 5% chlorowodorek lidokainy (50 mg/g)
Artykaina – środek typu amidowego z pierścieniem tiofentowym o najwyższej toksyczności. Wykazuje cztery razy silniejsze działanie od lidokainy. Metabolizowana jest w osoczu. Wskazana do stosowania u dzieci powyżej 4. r.ż. Artykaina w środkach znieczulenia miejscowego występuje w stężeniu 4% z adrenaliną w stężeniu 1:100 tys. i 1:200 tys. (4).
Mepiwakaina – środek typu amidowego z pierścieniem benzoesowym. Siła działania podobna jest do lidokainy. Metabolizowana jest w wątrobie. Może być stosowana u dzieci powyżej 4. r.ż. (4).
Bupiwakaina – długo działający środek amidowy, metabolizowany w wątrobie. W środkach znieczulenia miejscowego występuje w stężeniu 0,5% z adrenaliną w stężeniu 1:200 tys. (6).
Preparaty na ząbkowanie zawierające środki znieczulające
Amerykańska Agencja Żywności i Leków (Food and Drug Administration – FDA) ostrzega lekarzy i rodziców przed stosowaniem preparatów zawierających środki miejscowo znieczulające celem uśmierzenia dolegliwości związanych z ząbkowaniem (5). Środki te są łatwo wypłukiwane przez ślinę i połykane. Ze względu na małą masę dziecka i wysoką zawartość środka do znieczulenia łatwo przekroczyć zalecaną dawkę. Mogą powodować wiele działań niepożądanych, tj.: drgawki, problemy z sercem, uszkodzenie mózgu, methemoglobinemię (7), a także śmierć według FDA 2014 (5).
Podział środków do znieczulenia miejscowego ze względu na budowę chemiczną przedstawia tabela 1.
Tab. 1. Podział środków do znieczulenia miejscowego ze względu na budowę chemiczną
| Środki stosowane do znieczulenia miejscowego |
| O budowie estrowej | O budowie amidowej |
| Benzokaina | Artykaina |
| Prokaina | Lidokaina |
| Tetrakaina | Mepiwakaina |
| | Bupiwakaina |
| | Prylokaina |
W tabeli 2 zawarto porównanie środków stosowanych w znieczuleniu miejscowym.
Tab. 2. Środki stosowane w znieczuleniu miejscowym z uwzględnieniem dawek maksymalnych i podziału FDA
| Środek ZM | Lidokaina | Artykaina | Mepiwakaina |
| Nazwa handlowa, | pojemność | Xylonor – ampułki 1,8 ml | Xylodont – 1,8 ml | Lidocainum – 2 ml | Ubistesin – 1,7 ml | Citocartin – 1,7 ml | Septanest – 1,8 ml | Dentocaine – 1,8 ml | Mepivastesin – 1,7 ml | Scandonest – 1,8 ml | Mepidont – 1,8 ml |
| Substancja | Środek typu amidowego z pierścieniem benzoesowym | Środek typu amidowego z pierścieniem tiofentowym | Środek typu amidowego z pierścieniem benzoesowym |
| Stężenie | 1:50 tys. | 1:80 tys. | 1:100 tys. | 1:100 tys. | 1:200 tys. | 1:100 tys. |
| MRD | Bez adr. 4 mg/kg | z adr. 7 mg/kg | 20 mg/ml | max. 500 mg | 7 mg/kg | 40 mg/ml | max. 500 mg | 5 mg/kg | max. 400 mg |
| Metabolizm | Wątroba | Osocze | Wątroba |
| Wskazania | Bez ograniczeń wiekowych | Powyżej 4. r.ż. | Powyżej 4. r.ż. |
| Kategoria wg FDA | B | C | C |
MRD (ang. maximum recommended dose) – maksymalna zalecana dawka
Brak jest dostatecznych badań oceniających skuteczność środków miejscowo znieczulających. Stwierdzono, że każda z badanych substancji jest porównywalnie efektywna w zapobieganiu odczuwania bólu (8).
Środki ZM zawierają również środki obkurczające naczynia: adrenalinę lub noradrenalinę. Dodatek tych substancji obkurcza naczynia krwionośne w miejscu aplikacji, zapewnia mniejszą absorpcję leku i zmniejsza ryzyko przedawkowania, a także zmniejsza krwawienie oraz wydłuża czas działania (6).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. International Association for Study of Pain (IASP): Pain terms: a list with definitions and notes on usage. Pain 1997; 6: 249-252.
2. Garrett-Bernardin A, Cantile T, D’Antò V et al.: Pain Experience and Behavior Management in Pediatric Dentistry: A Comparison between Traditional Local Anesthesia and the Wand Computerized Delivery System. Pain Res Manag 2017; 2017: 7941238.
3. Lee HS: Recent advances in topical anesthesia. J Dent Anesth Pain Med 2016; 16(4): 237-244.
4. Kühnisch J, Daubländer M, Klingberg G et al.: Best clinical practice guidance for local analgesia in paediatric dentistry: an EAPD policy document. Eur Arch Paediatr Dent 2017; 18: 313-321.
5. FDA Drug Safety Communication: FDA recommends not using lidocaine to treat teething pain and requires new Boxed Warning. 2014; https://www.fda.gov/Drugs/DrugSafety/ucm402240.htm.
6. American Academy of Pediatric Dentistry (AAPD) Clinical Guidelines: Guideline on use of local anesthesia for peadiatric dental patients. Revised 2015: 199-205.
7. FDA: Benzocaine and Babies: Not a Good Mix. 2012; https://www.fda.gov/ForConsumers/ConsumerUpdates/ucm306062.htm.
8. Klingberg G, Ridell K, Brogardh-Roth S et al.: Local analgesia in paediatric dentistry: a systematic review of techniques and pharmacologic agents. Eur Arch Paediatr Dent 2017; 18: 323-329.
9. Grzanka A, Wasilewska I, Śliwczyńska M, Misołek H: Nadwrażliwość na leki znieczulenia miejscowego. Anest Intens Ter 2016; 48(2): 135-141.
10. Olczak-Kowalczyk D, Szczepańska J, Kaczmarek U: Współczesna stomatologia wieku rozwojowego. Med Tour Press International, Otwock 2017: 255-259.
11. Krasny K, Wanyura H, Mayzner-Zawadzka E, Kołacz M: Nagłe przypadki w praktyce stomatologicznej: reakcja na preparaty znieczulenia miejscowego. Czas Stomat 2005; LVIII(2): 129-134.
12. Tahmassebi JF, Nikolaou M, Duggal MS: A comparison of pain and anxiety associated with the administration of maxillary local analgesia with Wand and conventional technique. Eur Arch Paediatr Dent 2009; 10(2): 77-82.
13. Millestone Scientific: The wand: computer controlled anaesthesia. Delivery system (manual) 1998; 1-27.
14. Mittal M, Kumar A, Srivastava D et al.: Pain Perception: Computered versus Traditional Local Anesthesia in Peadiatric Patiens. J Clin Pediatr Dent 2015; 39(5): 470-474.
15. Nieuwenhuizen J, Hembrecht EJ, Aartman IHA et al.: Comparison of two computerised anaesthesia delivery system: pain and pain-related behavior in children during a dental injection. Eur Arch Paediatr Dent 2013; 14: 9-13.
16. Sambrook PJ, Smith W, Elijah J, Goss AN: Severe adverse reaction to dental local anaesthetics: systemic reaction. Aust Dent J 2011; 56: 148-153.
17. Piccinni C, Gissi DB, Gabusi A et al.: Paraesthesia after Local Anaesthetics: An Analysis of Reports to the FDA Adverse Event Reporting System. Basic Clin Pharmacol Toxicol 2015; 117(1): 52-56.

