© Borgis - Nowa Pediatria 4/2012, s. 75-77
Michał Błaszczyński1, *Jakub Noskiewicz2, Agata Peikow2, Katarzyna Szczęsna2
Ocena ryzyka oraz możliwości przewidzenia amputacji gonady w przypadku skrętu jądra u dzieci
The evaluation of risk and possibility of prediction of orchiectomy for testicular torsion in children
1Katedra i Klinika Chirurgii, Traumatologii i Urologii Dziecięcej, Uniwersytet Medyczny im. Karola Marcinkowskiego w Poznaniu
Kierownik Katedry i Kliniki: prof. dr hab. med. Andrzej Jankowski
2Studenckie Koło Naukowe Chirurgii Dziecięcej, Uniwersytet Medyczny im. Karola Marcinkowskiego w Poznaniu
Opiekun Koła: lek. Patrycja Sosnowska
Summary
Introduction. Testicular torsion is presenting as an acute pain in the testicle, redness and swelling of the scrotum. Immediate surgical exploration of the inguinal canal (duration of symptoms up to surgical exploration less than 4-6 h) gives the opportunity to save the gonad from necrosis.
Aim. The evaluation of risk factors and possibility of prediction of orchiectomy for testicular torsion in children.
Material and methods. A retrospective analysis of case records of 97 patients with testicular torsion hospitalized in the years 2001-2011 in the Department of Pediatric Surgery, Traumatology and Urology PUMS.
Results. Testicular torsion occured most frequently in patients between 13 and 18 years and in infants. Risk of amputation in these groups was equal: 57.0%, 72.0%. General risk of orchiectomy for testicular torsion in children reached 56.7%. Only reduction of blood flow observed during Power Doppler examination can differentiate two groups: with and without necessity of orchiectomy (p = 0.005). This examination was a sensitive marker detecting the risk of testicular necrosis (sensitivity = 64.6%; specificity = 66.7%) in case of testicular torsion. This examination was the most sensitive in patients between 13 and 18 years (81.8%).
Conclusion. Reduction of blood flow observed during Power Doppler examination is a sensitive marker detecting testicular torsion and it correlates with testicular necrosis. This examination cannot delay surgical exploration of the inguinal canal – the most important diagnostic and therapeutic procedure.

WSTĘP
Skręt jądra objawia się nagle, występującym silnym bólem gonady oraz obrzękiem i zaczerwienieniem moszny. Obok skrętu przydatka i zapalenia jądra lub najądrza, wchodzi on w skład zespołu ostrej moszny (ang. acute scrotum syndrome, ASS), stanowiąc wśród pacjentów pediatrycznych 20-25% przypadków tego zespołu (1). Do torsji gonady dochodzi w osi pionowej (wewnątrzosłonkowo lub zewnątrzosłonkowo), co powoduje zaciśnięcie naczyń krwionośnych i prowadzi do martwicy narządu wynikającej z jego niedokrwienia. Oprócz objawów typowych dla zespołu ostrej moszny, dziecko ze skrętem jądra może mieć podwyższoną ciepłotę ciała, podwyższone wartości leukocytów (WBC) i granulocytów obojętnochłonnych (NEU), dodatni objaw Phrena (2). Niemowlęta i dzieci młodsze wykazują również niechęć do jedzenia, często wymiotują. W przypadku podejrzenia skrętu jądra należy zawsze wykonać w trybie pilnym operacyjną rewizję jądra lub najądrza, która z jednej strony pozwala postawić ostateczne rozpoznanie, z drugiej zaś jest metodą z wyboru w leczeniu tej jednostki chorobowej. Zabieg operacyjny powinien zostać wykonany w czasie 4-6 godzin od momentu pojawienia się pierwszych objawów. W sytuacji znalezienia martwiczo zmienionej gonady dokonuje się jej amputację (3). Pozostawienie takiego jądra grozi powstaniem przeciwciał przeciwplemnikowych, co może ostatecznie doprowadzić do trwałej niepłodności (2).
CEL PRACY
Badanie zostało przeprowadzone w celu określenia czynników różnicujących populacje pacjentów pediatrycznych z koniecznością oraz bez konieczności amputacji skręconej gonady, a także w celu oceny ryzyka i możliwości przewidzenia orchidektomii w przypadku skrętu jądra u dzieci.
MATERIAŁ I METODY
Dokonano analizy retrospektywnej 97 historii chorób chłopców hospitalizowanych i operowanych z powodu skrętu jądra w latach 2001-2011 w Klinice Chirurgii, Traumatologii i Urologii Dziecięcej Uniwersytetu Medycznego w Poznaniu. Pacjentów podzielono na cztery grupy wiekowe. Analizie poddano: informacje otrzymane z wywiadu (prezentowane objawy, wiek, miejsce zamieszkania), wyniki badań laboratoryjnych (WBC, NEU) i obrazowych (obecność patologicznych zmian morfologicznych, wielkość przepływów krwi w gonadzie) oraz czas leczenia szpitalnego. Dane porównano w kontekście uzyskanego obrazu śródoperacyjnego, oceniono je przy użyciu metod i narzędzi statystyki opisowej.
WYNIKI
W badanej grupie chorych skręt jądra najczęściej wystąpił wśród niemowląt (26%) i w grupie chłopców w wieku 13-18 lat (43%). W tych grupach wiekowych dokonano również najwięcej amputacji gonad – odpowiednio: 33 i 44%. Najmniej przypadków torsji jądra dotyczyło dzieci w wieku od 1. do 7. roku życia (7%), w tym przedziale wiekowym najczęściej udało się uratować skręconą gonadę (ryc. 1).
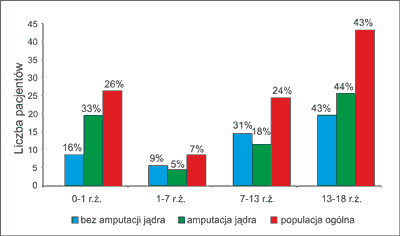
Ryc. 1. Skręt jądra u dzieci w podziale na grupy wiekowe.
Ogólne ryzyko amputacji skręconej gonady u dzieci wyniosło 56,7%. Ryzyko to osiągnęło największą wartość wśród niemowląt (72%), natomiast najmniejsze było wśród chłopców w wieku przedszkolnym i wczesnoszkolnym (43%) (tab. 1).
Tabela 1. Ryzyko amputacji skręconej gonady w poszczególnych grupach wiekowych.
| Przedział wiekowy | Ryzyko amputacji |
| 0.-1. rok życia | 72,0% |
| 1.-7. rok życia | 42,9% |
| 7.-13. rok życia | 43,5% |
| 13.-18. rok życia | 57,1% |
| Populacja ogólna | 56,7% |
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Krakós M, Niedzielski J: Ostra moszna – wciąż aktualny problem kliniczny. Chir Pol 2006; 8: 191-197. 2. Sarrazin O: Zespół ostrej moszny. [W:] Czernik J (red.): Chirurgia dziecięca. PZWL, Warszawa 2005, 782-789. 3. Saxena AK, Castellani C, Ruttenstock EM, Höllwarth ME: Testicular torsion: a 15-year single-centre clinical and histological analysis. Acta Paediatr 2012; 101(7): e282-e286. 4. Cuckow PM, Frank JD: Torsion of the testis. BJU Int 2000; 86: 349-353. 5. Edelsberg JS, Surh YS: The acute scrotum. Emerg Med Clin North Am 1988; 6: 521-546. 6. Radomska K, Majewska A, Jankowski Z, Niedzielski J: Zespół ostrej moszny u dzieci. Leczenie zachowawcze czy operacyjne? Urol Pol 1999; 52(3): 273-284. 7. Cost NG, Bush NC, Barber TD et al.: Pediatric testicular torsion: demographics of national orchiopexy versus orchiectomy rates. J Urol 2011; 185(Suppl 6): 2459-2463. 8. Mansbach JM, Forbes P, Peters C: Testicular torsion and risk factors for orchiectomy. Arch Pediatr Adolesc Med 2005; 159(12): 1167-1171. 9. Yang C, Song B, Tan J et al.: Testicular torsion in children: a 20-year retrospective study in a single institution. Scien World J 2011; 11: 362-368. 10. Chmelnik M, Schenk JP, Hinz U et al.: Testicular torsion: sonomorphological appearance as a predictor for testicular viability and outcome in neonates and children. Pediatr Surg Int 2010; 26(3): 281-286. 11. Stehr M, Boehm R: Critical validation of colour Doppler ultrasound in diagnostics of acute scrotum in children. Eur J Pediatr Surg 2003; 13: 386-392. 12. Galejs LE: Diagnosis and treatment of the acute scrotum. Am Fam Physician 1999; 59: 817-824.

