© Borgis - Anestezjologia Intensywna Terapia 1/2003, s. 44-47
Krzysztof Bieda, Paweł Sobczyński, Roman Szulc
Nadciśnienie śródbrzuszne – czy tylko problem chirurgiczny?
Intra-abdominal hypertension – is it only a surgical problem?
Katedra i Klinika Anestezjologii i Intensywnej Terapii AM im. Karola Marcinkowskiego w Poznaniu
Kierownik: prof. dr hab. R. Szulc

Objawy nadciśnienia śródbrzusznego oraz zespołu cieśni śródbrzusznej występują przynajmniej u 20% krytycznie chorych leczonych w oddziałach intensywnej terapii. Mimo że następstwa zwiększonego ciśnienia śródbrzusznego są poważne, w większości przypadków pozostaje ono nierozpoznane i nieleczone. Dzieje się tak pomimo faktu, że metoda pomiaru tego ciśnienia należy do najprostszych, a sprzęt niezbędny do jej wykonania dostępny jest praktycznie w obrębie każdego oddziału.
Wśród przyczyn tego stanu rzeczy wymienia się m.in. niedostateczną znajomość konsekwencji nadciśnienia śródbrzusznego. Niedoceniona pozostaje także wartość prognostyczna pomiaru ciśnienia śródbrzusznego, mimo iż pomiar ten wpisuje się dobrze w koncepcję monitorowania przesłanek rozwoju niewydolności wielonarządowej, a rozpoznanie nadciśnienia śródbrzusznego koreluje z gorszym rokowaniem.
DEFINICJA
Ciśnienie śródbrzuszne ( intra-abdominal pressure, IAP) jest to średnie ciśnienie panujące w obrębie jamy brzusznej, będące wypadkową objętości narządów jamy brzusznej, jamy otrzewnej oraz podatności ścian jamy brzusznej. U osób zdrowych, oddychających samoistnie IAP waha się od wartości nieznacznie ujemnych do 0 mmHg. U chorych sztucznie wentylowanych wartość ta wynosi 3-8 mmHg (0,4-1,06 kPa), a po operacjach brzusznych 3-15 mmHg (0,4-2 kPa) [1, 2].
POMIAR
Standardem pomiaru ciśnienia śródbrzusznego stało się jego oznaczanie przy użyciu cewnika Foleya umieszczonego w pęcherzu moczowym. W naszej klinice zmodyfikowaliśmy technikę pierwotnie zaproponowaną przez Krona i ulepszoną przez Malbraina [1, 3]. Do pomiaru używamy cewnika trójdrożnego typu Foley, w którym do jednego światła dołączony jest worek do odprowadzania moczu, do drugiego zaś przy pomocy złączki (np. Vygon REF 801.00, Niemcy), przyłączony jest standardowy zestaw do inwazyjnego pomiaru ciśnienia wraz z przetwornikiem (ryc. 1).
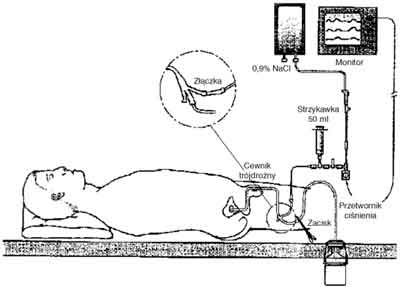
Ryc. 1. Zestaw do pomiaru ciśnienia śródbrzusznego.
Badany ułożony jest w pozycji poziomej na plecach. Po opróżnieniu pęcherza moczowego, przy pomocy zacisku zamyka się światło cewnika połączone z workiem do zbierania moczu. Następnie za pomocą strzykawki (50 ml) przetacza się do pęcherza moczowego badanego pacjenta 100 ml 0,9% NaCl, z wlewu kroplowego podłączonego do zestawu do mierzenia ciś-nienia. Po kalibracji zestawu na poziomie wyniosłości łonowej (linia pachowa środkowa) dokonuje się odczytu wartości ciśnienia śródbrzusznego przy końcu wydechu pacjenta. Aby zweryfikować prawidłowość odczytu można delikatnie nacisnąć brzuch badanego, co powinno wywołać wzrost wartości ciśnienia śródbrzusznego. Jeśli natomiast sygnał zostaje stłumiony, należy zwolnić zacisk, przy pomocy którego zamknięto światło cewnika, usunąć z zestawu pomiarowego powietrze i wykonać pomiar ponownie.
Modyfikacją tej metody jest pomiar IAP przy pomocy zgłębnika żołądkowo-jelitowego. Znajduje on zastosowanie w tych sytuacjach, w których wcześniej opisana metoda jest przeciwwskazana (np. po urazie pęcherza), lub okazać się może mało wiarygodna (np. w przypadku upośledzenia podatności ścian pęcherza przez uciskający krwiak).
NADCIŚNIENIE ŚRÓDBRZUSZNE, A ZESPÓŁ CIEŚNI ŚRÓDBRZUSZNEJ
Szereg przyczyn może powodować wzrost IAP, który mylnie określa się zamiennie jako nadciśnienie śródbrzuszne, lub zespół cieśni śródbrzusznej. Nadciśnienie śródbrzuszne i zespół cieśni śródbrzusznej nie są synonimami. Są to różne stadia tego samego procesu patologicznego [1].
Nadciśnienie śródbrzuszne ( intra-abdominal hypertension, IAH) jest stanem zapoczątkowującym sekwencję niekorzystnych następstw, którego próg krytyczny jest osobniczo zmienny (w zakresie 10-15 mmHg; 1,3-2 kPa) i zależny od czynników etiologicznych, stanu wypełnienia łożyska naczyniowego i chorób współistniejących [1].
Wartość IAP, która określa IAH wciąż pozostaje przedmiotem dyskusji. Dane eksperymentalne wskazują, że nawet nieznaczny i stosunkowo krótkotrwały (30-60 min) wzrost wartości IAP do 10 mmHg (1,3 kPa) wywiera niekorzystny wpływ na funkcje narządów. Wzrost IAP powyżej wartości 12 mmHg (1,6 kPa) koreluje z gorszym rokowaniem co do przeżycia [4].
Zespół cieśni śródbrzusznej ( abdominal compartment syndrome, ACS) jest to stan patologiczny spowodowany gwałtownym wzrostem ciśnienia śródbrzusznego powyżej wartości 20-25 mmHg (2,7-3,3 kPa), w następstwie którego dochodzi do upośledzenia funkcji narządów i/lub gojenia się ran. Dekompresja jamy brzusznej w tym zespole przynosi korzystny efekt dla chorego [5].
Ta zaproponowana przez Morrisa definicja zawiera komponentę określającą dynamikę wzrostu IAP, jednakże wartość określająca ACS, podobnie jak wartość IAH, nadal jest przedmiotem dyskusji.
ETIOLOGIA
Czynniki etiologiczne nadciśnienia śródbrzusznego podzielić można na trzy grupy [1, 4, 6]:
– powikłania pourazowe: uraz wielonarządowy, oparzenia, krwawienie do jamy otrzewnej lub przestrzeni zaotrzewnowej, obrzęk narządów wewnętrznych spo-wodowany masywną resuscytacją płynową, użycie kombinezonu przeciwwstrząsowego;
– przyczyny chirurgiczne i powikłania pooperacyjne: chirurgia jamy brzusznej, chirurgia laparoskopowa, zeszycie powłok brzusznych pod nadmiernym napięciem, pooperacyjne zastosowanie pasów brzusznych, krwawienie pooperacyjne, pooperacyjne zapalenie otrzewnej lub ropień śródbrzuszny, niedrożność pooperacyjna;
– inne: dializa otrzewnowa, zakażenie w obrębie jamy brzusznej, kałowe lub żółciowe zapalenie otrzewnej, ostre zapalenie trzustki, wodobrzusze w przebiegu marskości wątroby, obrzęk narządów w następstwie masywnej płynoterapii (np. podczas wstrząsu septycznego), niedrożność jelit.
CZYNNIKI PREDYSPONUJĄCE DO WYSTĄPIENIA IAH
Spośród licznych czynników predysponujących, do najbardziej niebezpiecznych należą: kwasica (pH <7,2), hipotermia (temp. <34°C) oraz koagulopatie z rozcieńczenia i rozsiane wykrzepianie śródnaczyniowe. Wśród najczęstszych wymienia się także posocznicę i wstrząs septyczny z następową nieszczelnością śródbłonków, która w powiązaniu z masywnymi przetoczeniami płynów (w tym preparatów krwi w ilości> 10-20 j./24 h) prowadzić może do rozwoju IAH. Czynnikami predysponującymi są także niewydolność wątroby oraz zakrzepica naczyń krezki. Wspomnieć należy również o innych czynnikach o charakterze jatrogennym, którymi mogą być: przedawkowanie leków w analgezji zewnątrzoponowej oraz farmakologiczne zwiotczenie mięśni [7].
Odrębnym zagadnieniem jest nakładanie się wymienionych czynników na przewlekle postępujący wzrost IAP w przebiegu otyłości, u kobiet w ciąży oraz w marskości wątroby [8].
PATOFIZJOLOGIA IAH
Wpływ zwiększonego IAP na funkcje narządów ujawnić może się już przy jego wartości rzędu 10 mmHg (1,3 kPa), co zostało udokumentowane szeregiem prac doświadczalnych i klinicznych.
Układ sercowo-naczyniowy
Wzrost IAP powyżej 10 mmHg (1,3 kPa) powoduje spadek rzutu serca przez zwiększenie obciążenia następczego (ucisk na łożysko naczyniowe), zmniejszenie obciążenia wstępnego (spadek powrotu żylnego oraz objętości wyrzutowej) oraz upośledzenie kurczliwości i podatności komór wskutek bezpośredniego ucisku na mięsień serca. Średnie ciśnienie tętnicze pozostaje zwykle niezmienione z powodu wzrostu systemowego oporu naczyniowego – może jednak obniżyć swoją wartość u chorych z krańcowo upośledzoną kurczliwością mięśnia sercowego lub niedostatecznie wypełnionym łożyskiem naczyniowym. Tętno może wzrosnąć lub pozostać bez zmian. Wartości ciśnienia zaklinowania w tętnicy płucnej oraz ośrodkowego ciśnienia żylnego zwykle wzrastają wraz ze wzrostem IAP; może to powodować mylną interpretację wzrostu wartości tych parametrów [1, 4, 6, 7, 9].
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Malbrain M: Intra-abdominal pressure in the intensive care unit: clinical tool or toy? in: Yearbook of intensive care and emergency medicine 2001 (Ed: Vincent J-L), Springer; Berlin, 2001.
2. Pellosi P, Brazzi L, Gattoni L: Meassuring intra-abdominal pressure in intensive care setting; in: Yearbook of intensive care and emergency medicine 2001 (Ed: Vincent J-L), Springer; Berlin, 2001.
3. Kron JL, Harman PK, Nolan SP: The measurement of intra-abdominal pressure as criterion for abdominal re-exploration. Ann Surg 1984; 199: 28-30.
4. Cheayham ML: Intra-abdominal hypertension and abdominal compartment syndrome. New Horizons 1999; 7: 96-115.
5. Morris JA, Eddy VA, Blinman TA, Rutherford EJ, Sharp KW: The staged laparotomy for trauma: issues in unpacking and reconstruction. Ann Surg 1993; 217: 576-586.
6. Schein M, Wittemann DH, Aprahamian CC, Condon RE: The abdominal compartment syndrome: the physiological and clinical consequences of elevated intra-abdominal pressure. J Am Coll Surg 1995; 180: 745-753.
7. Malbrain MLNG: Abdominal pressure in the critically ill. Curr Opin Crit Care 2000; 6: 17-29.
8. Sugermann HJ, Bloomfield GL, Saggi BW: Multisystem organ failure secondary to increased intraabdominal pressure. Infection 1999; 27: 61-66.
9. Sugrue M:Intra-abdominal pressure. Clin Inten Care 1995; 6: 76-79.
10. Bloomfield GL, Ridings PC, Blocher CR, Marmarou A, Sugerman HJ:A proposed relationship between increased intra-abdominal pressure, intrathoracic, and intracranial pressure. Crit Care Med 1997; 25: 496-503.
11. Josephs LG, Este-McDonald JR, Birkett DH, Hirsh EF:Diagnostic laparoscopy increases intracranial pressure. J Trauma 1994; 36: 815-819.
12. Pelosi P, Combo G, Gamberoni C: Effects of positive end-expiratory pressure on respiratory function in head injured patients. Int Care Med 2000; 26: S329.
13. Burch JM, Moore EE, Moore FA, Franciose R: The abdominal compartment syndrome. Surg Clin North Am 1996; 76: 833-842.
14. Sherrick J, Seiver A, Shatney C, Oaks D, Cobb L:Covering the „open abdomen”: a better technique. Am Surg 1998; 64: 854-857.
15. Saggi BH, Bloomfield GL, Sugerman HJ, Blocher CR, Hull JP, Marmarou AP, Bullock MR:Treatment of intracranial hypertension using nonsurgical abdominal decompression. J Trauma 1999; 46: 646-651.

