Maria Korzeniewska-Koseła
Zmiany w układzie oddechowym w przebiegu układowych chorób tkanki łącznej
Involvement of the respiratory system in collagen vascular diseases
z I Kliniki Gruźlicy i Chorób Płuc Instytutu Gruźlicy i Chorób Płuc w Warszawie
Kierownik Kliniki: prof. dr hab. med. Jan Kuś
Streszczenie
Patients with collagen vascular diseases commonly have respiratory complications. Involvement of the pleura, upper and lower airway, lung interstitium, pulmonary vasculature and respiratory muscle may occur. This review will present diseases of the respiratory system caused by systemic lupus erythematosus, rheumatoid arthritis, systemic sclerosis, Sjögren´s syndrome, polymyositis-dermatomyositis, ankylosing spondylitis and mixed connective tissue disease.

Układowe choroby tkanki łącznej są grupą różnorodnych chorób, w której często dochodzi do zmian w układzie oddechowym. Mogą one wyprzedzać inne charakterystyczne objawy kolagenozy, co bywa przyczyną trudności diagnostycznych. W przebiegu chorób tkanki łącznej zajęte bywają górne i dolne drogi oddechowe, miąższ płucny, naczynia płucne, opłucna i mięśnie oddechowe.
TOCZEŃ RUMIENIOWATY UKŁADOWY
Toczeń rumieniowaty układowy (t.r.u.) jest chorobą autoimmunologiczną, z obecnością przeciwciał przeciwjądrowych i wieloma zjawiskami, do których należy zapalenie stawów, zapalenie błon surowiczych, choroba nerek, zmiany neurologiczne i hematologiczne. Jednym z częstszych powikłań t.r.u. jest zapalenie opłucnej z wysiękiem w jamie opłucnowej i bólami opłucnowymi. Występuje u 40-50% chorych na t.r.u., z których jedna trzecia ma zapalenie opłucnej od początku kolagenozy. Chorzy mają bóle opłucnowe bez wysięku opłucnowego albo też jedno- lub obustronny wysięk. Płynu nie ma zwykle dużo, często lokalizuje się w lewej jamie opłucnowej. Płyn jest wysiękiem, zawiera duże stężenia białka. Stężenie glukozy w płynie nie jest obniżone. W składzie komórkowym przeważają albo granulocyty albo limfocyty. Za rozpoznaniem toczniowego pochodzenia wysięku przemawia wysokie miano (> 1:160) przeciwciał przeciwjądrowych w płynie lub też miano przeciwciał w płynie wyższe od miana w surowicy. Biopsja opłucnej nie ma znaczenia diagnostycznego, pokazuje jedynie niespecyficzne zmiany zapalne. Zapalenie opłucnej dobrze poddaje się leczeniu glikokortykoidami. W rzadkich przypadkach nie poddających się leczeniu wykonuje się pleurodezę podając doopłucnowo środki powodujące zarastanie opłucnej (talk, doksycyklina) lub stosuje się metodę chirurgiczną.
Ostre toczniowe zapalenie płuc (o.t.z.p.) jest rzadkim ale bardzo poważnym powikłaniem tocznia. Może być pierwszą manifestacją t.r.u., najczęściej jednak występuje z innymi powikłaniami podczas uogólnionego zaostrzenia choroby. Szczególnie narażone są kobiety w okresie poporodowym. Objawem o.t.z.p. jest duszność, hypoksemia, gorączka. W radiogramach płuc widoczne są zacienienia typu wypełnienia pęcherzykowego. Zmianom miąższowym towarzyszyć może płyn w opłucnej i w osierdziu. W badaniu anatomopatologicznym obecne są zmiany tworzące obraz rozlanego uszkodzenia pęcherzyków (ang. diffuse alveolar damage – DAD). Na obraz DAD składa się obrzęk śródmiąższu i w świetle pęcherzyków, błony szkliste, krwawienie pęcherzykowe i nacieki komórkowe śródmiąższu. Obecne może być zapalenie drobnych naczyń z naciekami granulocytów obojętnochłonnych. Podobne objawy towarzyszą krwawieniu pęcherzykowemu. Chorzy mają krwioplucia, gorączkę, duszność, zmiany typu wypełnienia pęcherzyków w obrazie radiologicznym klatki piersiowej i niedokrwistość. Przebieg krwawienia pęcherzykowego bywa różny: od łagodnego, przejawiającego się jedynie niedokrwistością, do masywnego, śmiertelnego krwotoku. Krwawienie pęcherzykowe może być pierwszym przejawem t.r.u. Występuje u około 5% chorych na kolagenozę. Badanie bronchoskopowe pokazuje uogólnione krwawienie z wielu ujść oskrzelowych. Za rozpoznaniem krwawienia pęcherzykowego przemawia obecność w płynie uzyskanym podczas płukania oskrzelowo-pęcherzykowego (ang. bronchoalveolar lavage – BAL) makrofagów obładowanych hemosyderyną. Pamiętać trzeba, że u chorych, u których na podstawie objawów podejrzewa się o.t.z.p. lub krwawienie pęcherzykowe, należy wykluczyć zakażenie. Obraz histopatologiczny w krwawieniu pęcherzykowym w przebiegu t.r.u. przypomina DAD, z nasileniem zapalenia kapilarów płucnych. Przypadki zapalenia naczyń włosowatych płuc i krwawienia pęcherzykowego obserwowano także u chorych na zapalenie skórno-mięśniowe, reumatoidalne zapalenie stawów, mieszaną chorobę tkanki łącznej. W leczeniu stosuje się kortykosteroidy, cyklofosfamid, azatioprynę, plazmaferezę.
Śródmiąższowe włóknienie płuc występuje rzadko w przebiegu t.r.u., rzadziej niż w innych kolagenozach jak reumatoidalne zapalenie stawów, twardzina układowa i zapalenie skórno-mięśniowe. Włóknienie zwykle nie postępuje i nie daje istotnych klinicznie objawów. Chorzy nie mają dużych zaburzeń spirometrycznych i gazometrycznych. W rzadkich przypadkach włóknienie może wyprzedzić inne objawy kolagenozy. Włóknienie o cięższym przebiegu przemawia raczej za rozpoznaniem innej kolagenozy niż toczeń.
W przebiegu t.r.u. występować może zatorowość płucna, prowadząc do rozwoju nadciśnienia płucnego. Ryzyko zatorowości występuje u osób z trombofilią w zespole przeciwciał antyfosfolipidowych, w którym obecne są przeciwciała antykardiolipinowe i antykoagulant toczniowy. U części chorych na toczeń rumieniowaty układowy występuje nadciśnienie płucne i zmiany w naczyniach płucnych jak w pierwotnym nadciśnieniu płucnym. Zmiany te są częstsze u chorych ze współistniejącymi objawami twardziny układowej. Leczeniem jest podawanie inhibitorów konwertazy angiotensyny, leków blokujących kanał wapniowy i prostaglandyn.
Objawem zespołu kurczącego się płuca jest duszność nasilająca się w pozycji leżącej. Badanie radiologiczne pokazuje płuca o zmniejszonej objętości a zaburzenia wentylacji są typu restrykcyjnego. DLCO (pojemność dyfuzyjna płuc dla tlenku węgla) skorelowana z objętością pęcherzykową jest zwykle prawidłowa. Przyczyną zespołu jest osłabienie przepony, występujące niezależnie od leczenia sterydami. Zaburzenia czynnościowe przepony potwierdzić można mierząc ciśnienia przezprzeponowe. Osłabienie przepony nie wymaga zwykle leczenia, może zmniejszać się samoistnie. W pojedynczych cięższych przypadkach skuteczne bywa łączne podawanie kortykosteroidów i teofiliny.
W przebiegu tocznia polekowego często dochodzi do zajęcia miąższu płucnego i opłucnej. Toczeń bywa powikłaniem prokainamidu, chinidyny, hydralazyny, izoniazydu, leków blokujących receptory betaadrenergiczne i dwufenylohydantoiny.
W uogólnionych zaostrzeniach t.r.u. opisywano odwracalną hipoksemię bez towarzyszącej choroby miąższu, opłucnej lub naczyń płucnych. Przyczyna zjawiska nie została wyjaśniona. Wywołuje ją najpewniej aglutynacja leukocytów w naczyniach płucnych (1, 7, 8, 9, 12, 14, 16).
REUMATOIDALNE ZAPALENIE STAWÓW
Reumatoidalne zapalenie stawów (r.z.s.) jest chorobą powodującą wielostawowe zapalenie stawów symetrycznych, powodujące ich zniekształcenie. Chociaż występuje częściej u kobiet, objawy pozastawowe są cięższe u mężczyzn.
W przebiegu r.z.s. występuje kilka typów zmian płucnych – płucne guzki reumatoidalne, śródmiąższowe włóknienie płuc, zarostowe zapalenie oskrzelików z organizującym się zapaleniem płuc (ang. bronchiolitis obliterans organizing pneumonia – BOOP), zapalenie oskrzelików i zapalenie opłucnej.
Śródmiąższowe włóknienie płuc przebiega pod postacią zwykłego śródmiąższowego zapalenia płuc (ang. usual interstitial pneumonia – UIP) lub komórkowego nazywanego też nieswoistym śródmiąższowym zapaleniem płuc (ang. nonspecific interstitial pneumonia). Chorobę śródmiąższową można rozpoznać na podstawie obrazu radiograficznego płuc i zaburzeń czynnościowych u około 15% chorych na r.z.s. Chorzy ze zmianami śródmiąższowymi mają kaszel, duszność wysiłkową, często palce pałeczkowate. Włóknienie śródmiąższowe występuje częściej u mężczyzn, po 60 r.ż., palących papierosy, którzy mają jednocześnie inne pozastawowe objawy r.z.s. Włóknienie może być pierwszym objawem kolagenozy, wyprzedzającym zmiany stawowe. W radiogramach płuc widoczne są zmiany siateczkowe i drobnoguzkowo-siateczkowe (Ryc. 1). Obraz tomografii komputerowej o wysokiej rozdzielczości – HRCT w UIP jest taki jak w samoistnym śródmiąższowym włóknieniu płuc. Widoczne są pogrubiałe przegrody międzyzrazikowe, drobne torbiele głównie na obwodzie, podopłucnowo, z towarzyszącymi zmianami typu mlecznej szyby. O rozpoznaniu przesądza biopsja płuca, z której można zrezygnować, jeśli obraz HRCT jest charakterystyczny. UIP prowadzić może do niewydolności oddechowej. Leczenie, podobnie jak chorych na samoistne śródmiąższowe włóknienie płuc, polega na podawaniu kortykosteroidów lub kortykosteroidów łącznie z lekami immunosupresyjnymi.
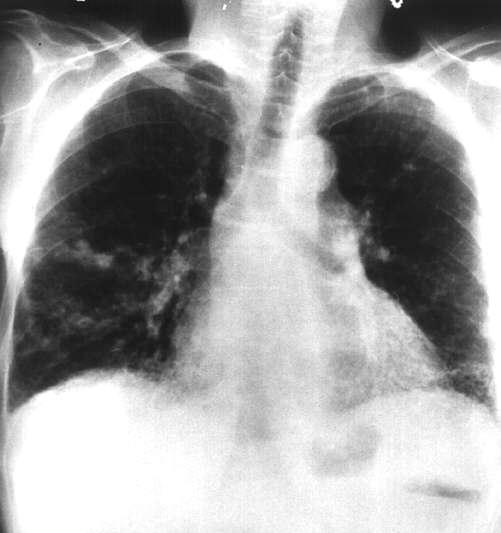
Ryc. 1. Włóknienie płuc o wieloletnim przebiegu u chorej na r.z.s.
Kolejną chorobą śródmiąższową występującą w przebiegu r.z.s. jest BOOP. Chorzy na to powikłanie mają zwykle kaszel, duszność wysiłkową i gorączkę, narastające przez kilka tygodni. Badanie radiograficzne płuc i HRCT wykazują rozsiane nacieczenia pneumoniczne. Zaburzenia wentylacji mają charakter restrykcyjny z obniżeniem DLCO. Ostateczne rozpoznanie BOOP uzyskać można dzięki biopsji płuca. Badanie histopatologiczne wykazuje rozplem fibroblastów i odkładanie wczesnego kolagenu w przewodach pęcherzykowych i świetle pęcherzyków płucnych, obecność czopów zapalnych zawierających fibroblasty i komórki jednojądrzaste w świetle oskrzelików oddechowych i końcowych, nacieki komórkowe w tkance śródmiąższowej. BOOP jest powikłaniem potencjalnie całkowicie wyleczalnym, chociaż w części przypadków prowadzi mimo leczenia do włóknienia płuc i powstania „plastra miodu”. Stosuje się prednizon lub w przypadkach opornych na kortykosteroidy – cyklofosfamid. Chorobie śródmiąższowej w przebiegu r.z.s. towarzyszyć mogą widoczne w badaniu histologicznym ogniska rozrostu okołooskrzelowej tkanki limfatycznej, tzw. follicular bronchiolitis. Kliniczne znaczenie zmian oskrzelowych tego typu nie jest wyjaśnione.
Guzki reumatoidalne są jedynymi zmianami płucnymi swoistymi dla r.z.s. Przebiegają zwykle bezobjawowo nie dając zaburzeń czynnościowych płuc. Guzki te mają taką samą budowę jak guzki podskórne, tworzące się nad stawami u chorych na r.z.s. o wysokim mianie czynnika reumatoidalnego w surowicy. Guzki umiejscawiają się zwykle pod opłucną. Mogą ulegać rozpadowi, czego powikłaniem bywa odma opłucnowa. Guzki z rozpadem przypominają radiologicznie proces zapalny, np. gruźlicę. W rzadkich przypadkach występują w świetle oskrzeli, dając podczas badania bronchoskopowego obraz guza. Odmianą guzków reumatoidalnych są guzki występujące w zespole Caplana. Zespół Caplana polega na współistnieniu guzków reumatoidalnych i zmian pyliczych. Opisany był po raz pierwszy u górników węgla chorych na r.z.s. ale występować może także u osób narażonych na inne pyły mineralne. Guzki w zespole Caplana są zwykle większe od zwykłych guzków reumatoidalnych. Guzki reumatoidalne nie wymagają leczenia. W przypadkach niejasnych należy wykonać biopsję zmiany, by wykluczyć nowotwór lub zapalenie (np. gruźlicę).
Wysięk opłucnowy występuje w sposób jawny klinicznie, według niektórych badań, u 20% chorych na r.z.s. Badania autopsyjne przemawiają za częstszym zajęciem opłucnej, które w wielu przypadkach przebiega bezobjawowo. Objawy, jeśli są obecne, to duszność i bóle opłucnowe. Wysięk opłucnowy może wyprzedzać inne objawy r.z.s., chociaż zwykle pojawia się po długotrwałej chorobie. Najczęściej występuje w czasie zaostrzenia dolegliwości stawowych i u chorych z podskórnymi guzkami. Cechą charakterystyczną wysięku opłucnowego w przebiegu r.z.s. jest niskie stężenie glukozy oraz wysokie miano czynnika reumatoidalnego, równe lub wyższe mianu w surowicy krwi. W składzie komórkowym dominują zwykle limfocyty. Zdarza się, jak w innych długotrwałych płynach wysiękowych, że płyn upodabnia się do chłonki, z dużym stężeniem cholesterolu. Obraz histopatologiczny opłucnej pobranej podczas biopsji pokazuje niecharakterystyczne zmiany zapalne i włóknienie. Część płynów utrzymuje się przez długi czas bez nasilonych objawów, część ustępuje samoistnie bez leczenia. W przypadku płynów przebiegających z dusznością pomocne jest leczenie kortykosteroidami.
W przebiegu r.z.s. wystąpić może, głównie u kobiet, zarostowe zapalenie oskrzelików. Objawami tego powikłania jest kaszel i narastająca duszność. Badanie radiologiczne klatki piersiowej jest prawidłowe lub też wykazuje cechy rozdęcia miąższu płuc. Badania czynnościowe wykazują zaburzenia wentylacji typu obturacyjnego ze zwiększonym oporem oskrzelowym i wzrostem objętości zalegającej. W badaniu HRCT widoczne być mogą rozstrzenie oskrzeli, obszary gorszego i lepszego wypełnienia tworzące mozaikowy wzór i pułapka powietrzna podczas nasilonego wydechu. Biopsja płuc wykazuje nacieki komórkowe wokół oskrzelików i w ich świetle, które przechodzą we włóknienie zamykając światło oskrzelików. Zarostowe zapalenie oskrzelików nie poddaje się zwykle leczeniu, prowadząc do niewydolności oddechowej z hyperkapnią. W niektórych przypadkach pomocne jest stosowanie kortykosteroidów i cyklofosfamidu.
U chorych na r.z.s. częściej niż w ogólnej populacji występują rozstrzenie oskrzeli. W części przypadków stwierdzano je przed zmianami stawowymi, w części – wykazywano po wielu latach trwania kolagenozy (6, 8, 9, 10, 16, 18, 19).
U chorych leczonych metotreksatem wystąpić może metotreksatowe zapalenie płuc (m.z.p.). Powikłanie ma ostry początek z gorączką, kaszlem i dusznością. Prowadzić może do niewydolności oddechowej zagrażającej życiu. W badaniu radiograficznym płuc widoczne są nacieki typu wypełnienia pęcherzykowego i zmiany śródmiąższowe. We krwi stwierdza się podwyższoną liczbę białych krwinek z łagodną eozynofilią, przyspieszenie odczynu opadania krwinek i wzrost stężenia dehydrogenazy mleczanowej. W diagnostyce pomocne jest płukanie oskrzelowo-pęcherzykowe. Typowym zjawiskiem w BAL jest limfocytoza. Badanie to pozwala także na wykluczenie zakażenia jako przyczyny zaburzeń. U chorych na m.z.p. należy odstawić metotreksat, poprawę kliniczną dają kortykosteroidy.
TWARDZINA UKŁADOWA
Głównym zjawiskiem twardziny układowej jest zapalenie i włóknienie skóry i narządów wewnętrznych. W kolagenozie tej występuje zespół Raynaud, zaburzenia ruchomości przełyku, teleangiektazje, zapalenie mięśni, stawów i zmiany w nerkach. Ograniczoną postacią twardziny o lepszym rokowaniu jest ograniczona twardzina skórna lub zespół CREST (ang. calcinosis, Raynaud´s, esophagal dysmotility, sclerodactyly, telangiectasia – wapnienie, zespół Raynaud, zaburzenia ruchomości przełyku, sklerodaktylia i telangiektazje).
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Abramson S.B. et al.: Acute reversible hypoxemia in systemic lupus erythematosus. Ann. Intern. Med., 1991, 114, 941. 2. Cain H.C. et al.: Pulmonary manifestations of Sjögren´s syndrome. Clin. Chest. Med., 1998, 19, 687. 3. Constantopoulos S.H. et al.: Respiratory manifestations in primary Sjögren´s syndrome. A clinical, functional, and histologic study. Chest., 1985, 88, 226. 4. Derderian S.S. et al.: Pulmonary involvement in mixed connective tissue disease. Chest., 1985, 88, 45. 5. Fetelius N. et al.: Pulmonary involvement in ankylosing spondylitis. Ann. Rheum. Dis., 1986, 45, 736. 6. Garwolińska H., Korzeniewska-Koseła M.: Śródmiąższowe włóknienie płuc u chorych na reumatoidalne zapalenie stawów. Reumatologia Polska, 1998, 36, 401. 7. Good J.T. et al.: Lupus pleuritis: clinical features and pleural fluid characteristics with special references to pleural fluid antinuclear antibodies. Chest., 1983, 84, 714. 8. Hunninghake G.W., Fauci A.S.: Pulmonary involvement in the collagen vascular diseases. Am. Rev. Respir. Dis., 1979, 119, 471. 9. Korzeniewska-Koseła M. et al.: Collagen vascular diseases. Eur. J. Respir. Dis., 1999, Supl. 30, 139s. 10. Korzeniewska-Koseła i wsp.: Zarostowe zapalenie oskrzelików z organizującym się zapaleniem płuc. Nowa Medycyna, 1998, 8, 27. 11. Lee-Chiong T.L.: Pulmonary manifestations of ankylosing spondylitis and relapsing polychondritis. Clin. Chest. Med., 1998, 19, 747. 12. Matthay R. A. et al.: Pulmonary manifestations of systemic lupus erythematosus. Review of twelve cases of acute lupus pneumonitis. Medicine (Baltimore), 1975, 54, 397. 13. Minai O.A., Dweik R.A., Arroliga A.C.: Manifestations of scleroderma pulmonary disease. Clin. Chest. Med., 1998, 19, 713. 14. Murin S., Wiedemann H.P., Matthay R.A.: Pulmonary manifestations of systemic lupus erythematosus. Clin. Chest. Med., 1998, 19, 641. 15. Schwarz M.I.: The lung in polymyositis. Clin. Chest. Med., 1998, 19, 701. 16. Springmeyer S.C., Furst D.E.: Initial evaluation of diffuse parenchymal lung disease: Is it a connective tissue disease. Sem. Respir. Crit. Care. Med., 1999, 20, 83. 17. Strange Ch.: Rare and unusual connective tissue diseases in the lung. Sem. Respir. Crit. Care. Med., 1999, 20, 91. 18. Tanoue L.T.: Pulmonary manifestations of rheumatoid arthritis. Clin. Chest. Med., 1998, 19, 667. 19. Todd N.W., Wise R.A.: Respiratory complications in the collagen vascular diseases. Clin. Pulm. Med., 1996, 3, 101. 20. Wells A.U. et al.: Fibrosing alveolitis in systemic sclerosis. Bronchoalveolar lavage findings in relation to computed tomographic appearance. Am. J. Respir. Crit. Care. Med., 1994, 150, 462.

