© Borgis - Nowa Stomatologia 4/2006, s. 146-153
*Franciszek Szatko1, Agnieszka Włostek1, Anna Garus1, Maria Wierzbicka2
Bariery osiągalności opieki stomatologicznej w populacji 18-letniej młodzieży z grupy szczególnego ryzyka*
Barriers of dental care accessibility in the population of 18-year-olds from the special risk group
1z Zakładu Higieny i Promocji Zdrowia Katedry Higieny i Epidemiologii Uniwersytetu Medycznego w Łodzi
Kierownik Zakładu: dr hab. n. med. Franciszek Szatko
2z Zakładu Stomatologii Zachowawczej Instytutu Stomatologii Akademii Medycznej w Warszawie
Kierownik Zakładu: prof. dr hab. n. med. Elżbieta Jodkowska

WSTĘP
Prezentowana praca stanowi kontynuację artykułu pt. „Stan i potrzeby stomatologiczne młodzieży 18-letniej z grupy szczególnego ryzyka”, jaki ukazał się w „Nowej Stomatologii” 2006, 35, 23-26. W publikacji tej stwierdzono, że: statystyczny 18-latek z grupy szczególnego ryzyka posiada 8,5 zębów dotkniętych próchnicą lub jej skutkami, z czego jedynie 3 zostały wypełnione, jeden usunięty, a 4,5 wymagają leczenia; u 2/3 populacji stwierdzono kamień nazębny. W porównaniu z 18-latkami uczęszczającymi do tradycyjnych szkół, osoby z grupy szczególnego ryzyka mają trzykrotnie więcej zębów z czynną próchnicą, czterokrotnie więcej usuniętych, oraz trzykrotnie mniej wypełnionych. Leczenie w tej grupie jest zwykle podejmowane w razie bólu i ogranicza się głównie do ekstrakcji. Wskaźnik leczenia zachowawczego waha się zaledwie w granicach 40%. Ponad 33% młodzieży objętej badaniem wymaga leczenia endodontycznego, a 26% przynajmniej jednej ekstrakcji.
Ze względu na tak niepokojącą sytuację epidemiologiczną cel obecnej pracy jest utożsamiany z próbą odpowiedzi na pytanie, jakie zjawiska/bariery są odpowiedzialne za ten stan rzeczy?
Dodatkowym czynnikiem motywującym do poszukiwania barier osiągalności opieki stomatologicznej są przesłanki natury moralnej, obligujące do zapewnienia szczególnych form opieki tej właśnie kategorii młodzieży z następujących powodów:
1. u dzieci przewlekle chorych m.in. niedosłyszących, niedowidzących, z cukrzycą, nowotworami lub/i upośledzonych psychicznie, czy zaniedbanych społecznie, etiopatogeneza i przebieg próchnicy oraz chorób przyzębia jest zdecydowanie zwielokrotniony w porównaniu do populacji ich rówieśników. Jest to spowodowane m.in. złą higieną wynikającą z upośledzenia psychofizycznego, wad zgryzu, zaburzeń immunologicznych oraz szeroko rozumianych negatywnych czynników społeczno-ekonomicznych i kulturowych.
2. w krajach rozwiniętych cywilizacyjnie – ze względu na rozwiązania prawno-ekonomiczne – dzieci i młodzież do 16-18 roku życia należą do grupy szczególnej troski; korzystają m.in. z bezpłatnej opieki dentystycznej, są pierwszoplanowym adresatem programów edukacyjnych, a problematyce stomatologicznej poświęca się bardzo konkretne, obligatoryjne działania profilaktyczne (programy) finansowane zarówno ze źródeł rządowych jak i pozarządowych.
Należałoby zatem oczekiwać, że w polskim modelu opieki zdrowotnej dzieci i młodzież cierpiąca na choroby przewlekłe winna być objęta szczególną opieką stomatologiczną o podwójnym natężeniu.
Materiał i metody
W ramach Ogólnopolskiego Monitoringu Stanu Zdrowia Jamy Ustnej i Jego Uwarunkowań, prowadzonego w 2004 roku, równolegle do badań klinicznych koncentrowano się na badaniu socjomedycznym, mającym ustalić przyczyny wyżej sygnalizowanego bardzo złego stanu uzębienia osiemnastolatków z grupy szczególnego ryzyka.
Zastosowane narzędzie badawcze to kwestionariusz wywiadu zawierający 135 jednostek informacyjnych, wypełniany przez respondenta, a w razie potrzeby z pomocą opiekuna/rodzica – w sytuacji, kiedy osoba badana z powodów psychofizycznych nie była w stanie wypełnić ankiety.
Wywiad koncentrował się w głównej mierze na następujących problemach badawczych:
– samoocena stanu uzębienia, będąca podstawowym czynnikiem motywującym do podejmowania przez respondenta działań profilaktycznych i leczniczych,
– zachowania higieniczne w odniesieniu do jamy ustnej,
– korzystanie z usług stomatologicznych (częstotliwość i wzorce korzystania),
– poziom wiedzy stomatologicznej,
– bariery dostępności i osiągalności opieki dentystycznej (organizacyjne, świadomościowe, behawioralne).
Z uwagi na złożoną problematykę barier osiągalności opieki stomatologicznej, poza ww. kwestionariuszem kierowanym do ogólnopolskiej populacji 18-latków opracowano dodatkowe narzędzie badawcze adresowane do pielęgniarek i opiekunów, sprawujących bezpośrednią opiekę nad dziećmi z grupy szczególnego ryzyka. Koncentrowało się ono głównie na barierach organizacyjnych systemu opieki dentystycznej.
Paradygmat nauk socjomedycznych przedstawiony na schemacie wskazuje, że głównych barier dostępności i osiągalności opieki dentystycznej należy poszukiwać w szeroko rozumianych uwarunkowaniach środowiskowych (systemowych) oraz stylu życia jednostki. Łącznie aż w 70% odpowiadają one za stan uzębienia jednostki (ryc. 1). Socjoepidemiologicznymi badaniami objęto 2868 osiemnastoletnich uczniów uczęszczających do standardowych szkół średnich, oraz 183 osiemnastolatków z grupy szczególnego ryzyka – którą stanowili:
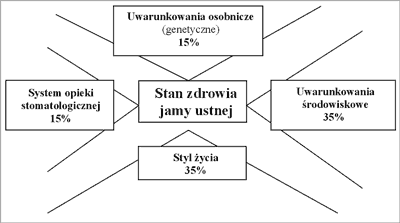
Ryc. 1. Zespół uwarunkowań stanu zdrowia jamy ustnej.
– uczniowie szkół specjalnych z chorobami przewlekłymi – 123 osoby,
– wychowankowie ośrodków szkolno-wychowawczych – 30 osób,
– przebywający w zakładach penitencjarnych – 30 osób.
Wyżej wymienione osoby zostały dobrane celowo z placówek usytuowanych na terenie województwa łódzkiego. Jako że badanie osób z grupy szczególnego ryzyka było elementem ogólnokrajowego monitoringu, dało to możliwość odniesienia otrzymanych informacji do wyników charakteryzujących populację generalną 18-latków.
WAŻNIEJSZE WYNIKI BADAŃ
1. Samoocena stanu uzębienia i posiadanej wiedzy stomatologicznej
Jedynie 15% badanych z grupy szczególnego ryzyka ma świadomość, że ich uzębienie jest w złym/bardzo złym stanie (tab. 1). Aż 62% ocenia ten stan jako względnie dobry/dostateczny, a 21% jako bardzo dobry. W świetle wykazanych wcześniej potrzeb leczniczych (ponad 92% wymaga leczenia), samoocena badanych jest nazbyt optymistyczna, co świadczy o niewiedzy lub fałszywej wiedzy na temat rzeczywistego stanu swojego uzębienia.
Tabela 1.Ocena własnego uzębienia w grupie w grupie 18-letniej młodzieży szczególnego ryzyka (%).
| Częstotliwość mycia zębów | miasto | wieś | mężczyźni | kobiety |
| dwa razy dziennie lub częściej | 63 | 39 | 44 | 72 |
| raz dziennie | 16 | 23 | 25 | 7 |
| zdarza się w niektóre dni zapomnieć o myciu zębów | 10 | 11 | 11 | 11 |
| bardzo rzadko lub wcale | 3 | 8 | 7 | 0 |
| brak danych | 8 | 20 | 14 | 10 |
Odpowiedzi na kolejne pytanie potwierdzają to spostrzeżenie, szczególnie w odniesieniu do chłopców: ponad 69% respondentów ocenia swoją wiedzę stomatologiczną jako ograniczoną, niedostateczną lub żadną (tab. 2). Z drugiej jednak strony, dla ponad 97% osiemnastolatków z grupy szczególnego ryzyka posiadanie zdrowego estetycznego uzębienia jest rzeczą bardzo ważną (tab. 3).
Tabela 2. Samoocena wiedzy i umiejętności w zakresie troski o uzębienie w grupie 18-letniej młodzieży szczególnego ryzyka (%).
| Samoocena wiedzy i umiejętności | Odpowiedź pozytywna |
| miasto | wieś | mężczyźni | kobiety |
| bardzo dobra/dobra | 34 | 33 | 32 | 34 |
| ograniczona | 60 | 57 | 62 | 55 |
| niedostateczna/żadna | 6 | 10 | 7 | 10 |
| brak danych | 0 | 2 | 0 | 1 |
Tabela 3. Znaczenie naturalnego uzębienia w grupie 18-letniej młodzieży szczególnego ryzyka (%).
| Znaczenie naturalnego uzębienia | Odpowiedź pozytywna |
| miasto | wieś | mężczyźni | kobiety |
| bardzo ważne | 84 | 79 | 86 | 79 |
| w pewnym stopniu | 14 | 15 | 12 | 17 |
| nieważne | 1 | 2 | 1 | 1 |
| brak danych | 1 | 5 | 2 | 3 |
2. Zachowania higieniczne
W grupie badanych jedynie 55% myje zęby z wystarczającą częstotliwością (przynajmniej 2 razy dziennie) (tab. 4). Tylko 17% osiemnastolatków z grupy szczególnej troski stosuje – zwykle okazjonalnie – nitkę dentystyczną (tab. 5). Natężenie negatywnych wzorców zachowań o 20-45% gorsze od tego, jakie obserwujemy u ich rówieśników, wyjaśniałoby tak dużą zapadalność na próchnicę oraz bardzo zły stan przyzębia (tab. 4, 5, 6, 7).
Tabela 4. Częstotliwość czyszczenia zębów wg płci i miejsca zamiess="tyt_tab">Tabela 6. Odsetek osób czyszczących zęby z wystarczającą częstotliwością (przynajmniej 2 razy dziennie) wg płci i miejsca zamieszkania – dane z 3 badań.
| Badanie | miasto | wieś | mężczyźni | kobiety |
| Monitoring Polska 1998 | 69 | 64 | 55 | 77 |
| Monitoring Polska 2001 | 75 | 66 | 58 | 83 |
| Monitoring Polska 2004 | 75 | 72 | 63 | 81 |
| Monitoring Polska 2004 - grupa szczególnego ryzyka | 63 | 39 | 44 | 72 |
Tabela 5. Znajomość zasad stosowania i używanie nici dentystycznej według płci i środowiska zamieszkania w grupie 18-letniej młodzieży szczególnego ryzyka (%).
| Znajomość i używanie nici dentystycznej | miasto | wieś | mężczyźni | kobiety |
| czy respondent wie, do czego służy nić dentystyczna; | 82 | 72 | 75 | 85 |
| czy w najbliższej rodzinie resp. ktoś używa nić dentystyczną; | 41 | 23 | 31 | 39 |
| czy resp. osobiście używa nić dentystyczną | 16 | 20 | 13 | 23 |
Tabela 6. Odsetek osób czyszczących zęby z wystarczającą częstotliwością (przynajmniej 2 razy dziennie) wg płci i miejsca zamieszkania – dane z 3 badań.
| Badanie | miasto | wieś | mężczyźni | kobiety |
| Monitoring Polska 1998 | 69 | 64 | 55 | 77 |
| Monitoring Polska 2001 | 75 | 66 | 58 | 83 |
| Monitoring Polska 2004 | 75 | 72 | 63 | 81 |
| Monitoring Polska 2004 - grupa szczególnego ryzyka | 63 | 39 | 44 | 72 |
Tabela 7. Częstotliwość wizyt u lekarza stomatologa w grupie 18-letniej młodzieży szczególnego ryzyka (% odpowiedzi pozytywnych).
| Kategorie częstotliwości | miasto | wieś | mężczyźni | kobiety |
| Raz w roku | 55 | 51 | 56 | 48 |
| Raz na dwa lata | 20 | 20 | 18 | 23 |
| Raz na 3-5 lat | 14 | 15 | 14 | 15 |
| Rzadziej niż raz na 5 lat | 9 | 15 | 12 | 11 |
| brak danych | 2 | 0 | 0 | 3 |
3. Korzystanie z usług stomatologicznych
Tylko 53% osiemnastolatków odwiedza gabinet przynajmniej raz w roku; 20% robi to raz na dwa lata, a aż 26% jeszcze rzadziej (tab. 7). Przy tak niskiej zgłaszalności do stomatologa zwykle nie ma możliwości poprowadzenia planowego leczenia, nie wspominając o zabiegach profilaktycznych. Pozostaje leczenie o charakterze interwencyjnym. Skutkuje to opisanymi poprzednio bardzo dużymi potrzebami w zakresie endodoncji, chirurgii i protetyki.
Około 2/3 osiemnastolatków z grupy szczególnej troski korzysta z placówek publicznych a 1/3 z gabinetów prywatnych. Sytuacja ta jest niemal odwrotna niż u ich rówieśników w populacji generalnej.
4. Bariery dostępności i osiągalności
Przyczyny odpowiedzialne/współodpowiedzialne za ten stan uzębienia osiemnastolatków, jaki przedstawiono wyżej, a do tego jeszcze u osiemnastolatków z grupy szczególnego ryzyka – w swojej istocie – są bardzo złożone (1). Obecnie zostaną przedstawione jedynie te, które mieszczą się w obszarze pojęciowym barier; ekonomicznych, organizacyjnych, świadomościowych i behawioralnych.
Należy zwrócić uwagę na znaczenie używanych w tej pracy dwu pojęć: dostępność (availability) i osiągalność (accessibility). Są one rozłącznie stosowane w niedoinwestowanych i rozwijających się systemach opieki medycznej m.in. w krajach Europy Środkowo-Wschodniej, w których jednostka lub grupa ma zabezpieczone formalnie niemal wszystkie usługi przez wystarczającą liczbę dentystów (pełna dostępność), a równocześnie współistnieje tak wiele barier, że konkretna usługa staje się praktycznie nieosiągalna (3, 4).
4.1. Bariery skutkujące odsuwaniem w czasie (odkładaniem) zgłoszenia się do dentysty
Jeżeli, pomimo wspomnianego wcześniej nadmiernego optymizmu co do stanu własnego uzębienia, osiemnastolatek dostrzeże wreszcie potrzebę pójścia do dentysty, a mimo to odsuwa w czasie tę wizytę, to oznacza, że istnieją jakieś przeszkody – bariery. Informacje przedstawione w tabeli 8 wskazują na rodzaj i natężenie tych barier zarówno w populacji ogólnopolskiej w latach 1998 -2004, jak i w grupie szczególnego ryzyka.
Tabela 8. Młodzież 18-letnia. Przyczyny odsuwania w czasie wizyty u stomatologa pomimo odczuwania potrzeby takiej wizyty (%). Rezultaty uzyskane w trzech badaniach.
| Przyczyny odkładania wizyty u lekarza stomatologa | Monitoring 1998 | Monitoring 2001 | Monitoring 2004 | Monitoring 2004 - grupa szczególnego ryzyka |
| respondenta nie stać na leczenie u stomatologa prywatnego, a stomatolog rejonowy wyznacza długie terminy; | 33 | 15 | 16 | 30 |
| resp. nie stać na leczenie prywatne, a stomatolog rejonowy nie ma dobrych materiałów; | 33 | 13 | 13 | 22 |
| resp. nie stać na leczenie prywatne, a stomatolog rejonowy niestarannie wykonuje zabiegi; | 33 | 14 | 15 | 26 |
| resp. nie stać na leczenie prywatne, a stomatolog rejonowy jest nieuprzejmy; | 23 | 8 | 9 | 15 |
| resp. nie stać na leczenie prywatne, a stomatolog rejonowy nie wykonuje zabiegów koniecznych dla resp.; | 23 | 8 | 8 | 19 |
| resp. boi się bólu, jaki stomatolog może mu sprawić; | 72 | 28 | 29 | 40 |
| resp. sądzi, że kłopoty, jakie ma z uzębieniem, same miną; | 16 | 7 | 8 | 17 |
| resp. przypuszcza, że stomatolog niewiele mu pomoże; | 11 | 4 | 5 | 10 |
| resp. nie troszczy się zbytnio o stan uzębienia, ma inne, ważniejsze problemy; | 21 | 10 | 10 | 22 |
| rówieśnicy w otoczeniu resp. też mają kłopoty z uzębieniem i także zwlekają z pójściem do dentysty; | 67 | 25 | 24 | 34 |
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Szatko F.: Społeczne uwarunkowania stanu zdrowotnego jamy ustnej. Rozprawa habilitacyjna. Łódź, Akademia Medyczna, 2001. 2.Szymborski J., i wsp.: Nierówności w zdrowiu dzieci i młodzieży w Polsce. Warszawa, PZH, 1996. 3.Szatko F., Grzybowski A.: Formalna dostępność a rzeczywista osiągalność opieki stomatologicznej w Polsce – bariery osiągalności. Przegląd Stom. Wieku Rozw., 2000; 3/4, 31-32. 4.Boczkowski A., Szatko F.: Postawy i zachowania uczniów w wieku 12-13 lat związane ze stanem zdrowotnym jamy ustnej oraz funkcjonowaniem systemu opieki stomatologicznej. Niedostępność, nieosiągalność i nieakceptowalność świadczeń stomatologicznych w opinii młodzieży szkolnej. Zdrowie Publiczne 1993; 104, 2, 75-77. 5.Wierzbicka M., i wsp.: Ogólnopolski Monitoring Stanu Zdrowia Jamy Ustnej i Jego Uwarunkowań – Polska 2004. Z-d Stomatologii Zachowawczej Instytutu Stomatologii w Warszawie, Z-d Higieny i Promocji Zdrowia Uniwersytetu Medycznego w Łodzi, Ministerstwo Zdrowia – raport. 6.Wierzbicka M., i wsp.: Ogólnopolski Monitoring Stanu Zdrowia Jamy Ustnej i Jego Uwarunkowań – Polska 2001. Z-d Stomatologii Zachowawczej Instytutu Stomatologii w Warszawie, Z-d Higieny i Promocji Zdrowia Uniwersytetu Medycznego w Łodzi, Ministerstwo Zdrowia – raport. 7.Wierzbicka M., i wsp.: Ogólnopolski Monitoring Stanu Zdrowia Jamy Ustnej i Jego Uwarunkowań – Polska 1998. Z-d Stomatologii Zachowawczej Instytutu Stomatologii w Warszawie, Z-d Higieny i Promocji Zdrowia Uniwersytetu Medycznego w Łodzi, Ministerstwo Zdrowia – raport. 8.Woynarowska B., i wsp.: Zdrowie, zachowania zdrowotne i środowisko społeczne młodzieży w krajach Unii Europejskiej, Katedra Biomedycznych Podstaw Rozwoju i Wychowania Uniwersytetu Warszawskiego, Warszawa 2005 – raport. 9.The state of the world´s children. United Nationals Childrens´ Fund, New York, 2003. 10. Zdrowie 21. Zdrowie dla wszystkich w XXI wieku. Wersja polska wydana przez Centrum Systemów Informacyjnych Ochrony Zdrowia i Uniwersyteckie. Warszawa, Kraków Wydawnictwo „Vesalius”, 2001. 11. Petersen P.E.: The World Oral Health Report 2003: Countinuous Improvement of Oral Health in the 21 Century- the approach of the WHO Global Oral Health Programme. Community Dent. Oral. Epidemiol., 2003; 31, 1 Supl., 3- 23. 12. Mitsea A.G., et al.: Oral health status in Greek children and teenagers with disabilities. J. Clin. Pediatric. Dent., 2001, 26, 1, 111-118. 13. Rump Z.: Promocja zdrowia jamy ustnej: strategia i treści merytoryczne dla populacji dzieci przewlekle upośledzonych, Przegląd Stom. Wieku Rozw. 1994; 6, 7, 100-102. 14. Wójciak L., i wsp.: Czynniki wpływające na profilaktykę i leczenie zębów u dzieci upośledzonych umysłowo w stopniu lekkim. Czas. Stoma. 1990; XLIII, 8, 459-463. 15.Kozak R., i wsp.: Higiena jamy ustnej a stan przyzębia dzieci upośledzonych umysłowo w stopniu umiarkowanym. Czas. Stoma. 2005; LVIII, 12, 885-891.


