A. dzieci zgłaszające objawy chorób układu oddechowego w ciągu ostatniego roku;
B. dzieci bez objawów
Wyniki poddano analizie statystycznej przy pomocy pakietu Statistica, StatSoft, stosując test χ2 i test Fischera, przyjmując za poziom istotności p<0,05.
Wyniki
Na ankietę odpowiedziało 583 rodziców. Wskaźnik zwrotu ankiet wynosił 97,2%. Uzyskano dane dotyczące stanu zdrowia 310 dziewczynek (53,2%) i 273 chłopców (46,8%). Ankietę wypełniały głównie matki dzieci (89,0%), rzadziej ojcowie (9,3%), sporadycznie inne osoby (1,7%).
83,5% badanych stanowili mieszkańcy Trzcianki, pozostali (16,5%) zamieszkiwali pobliskie miejscowości.
Na rycinie 1 przedstawiono częstość występowania wybranych chorób układu oddechowego kiedykolwiek i w ciągu ostatnich 12 miesięcy. Zapalenie oskrzeli przebyło kiedykolwiek 33,4% ankietowanych. W ciągu ostatniego roku na zapalenie oskrzeli chorowało 10,1% badanych, przy czym 1,5% z badanych (9 dzieci) co najmniej 3-krotnie. Na zapalenie płuc chorowało przynajmniej raz w życiu 14,8% analizowanych dzieci, a w ciągu ostatnich 12 miesięcy do zachorowania doszło u 1,9% badanych. Astma oskrzelowa była rozpoznawana u 2,1% dzieci, a jej zaostrzenie wystąpiło w ciągu ostatniego roku u 0,9% dzieci.
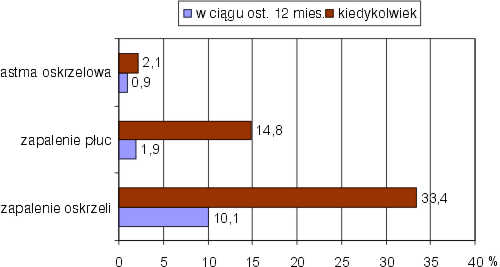
Ryc. 1. Częstość występowania (%) wybranych chorób układu oddechowego w ciągu ostatnich 12 miesięcy i kiedykolwiek u badanych dzieci (n = 583).
Analiza wyników w zależności od płci wykazała, że w badanej grupie istotnie częściej doszło do zachorowania na zapalenie oskrzeli w jakimkolwiek okresie życia u chłopców niż dziewczynek (odpowiednio 38,5% i 29,0%; p<0,01). Również zapalenie płuc (odpowiednio 15,8%; 13,9%) i astmę oskrzelową (odpowiednio 2,9%; 1,3%) częściej stwierdzano u chłopców, ale nie były to różnice istotne statystycznie. W ciągu ostatniego roku zapalenie oskrzeli (odpowiednio 10,6%; 9,7%) i płuc (odpowiednio 2,6%; 1,3%) przebyli częściej chłopcy, natomiast do zaostrzenia astmy oskrzelowej częściej dochodziło w grupie dziewcząt (odpowiednio 1,0%; 0,7%).
Częstość występowania wybranych objawów sugerujących astmę oskrzelową w jakimkolwiek okresie życia obrazuje rycina 2, a w ciągu ostatniego roku rycina 3. Suchy nocny kaszel nie związany z zakażeniem układu oddechowego przynajmniej raz w życiu stwierdzono u 12,0%, a w ciągu ostatnich 12 miesięcy u 7,2% badanych. Zadyszkę powysiłkową zgłaszało kiedykolwiek 9,6%, a w ciągu ostatniego roku 7,7% dzieci. Świszczący oddech i napadowa duszność wystąpiły u 5,0% dzieci przynajmniej raz w życiu, a w ciągu ostatniego roku odpowiednio u 2,4% i 2,1%. Wyżej wymienione objawy sugerujące astmę oskrzelową, tj. suchy nocny kaszel, zadyszkę powysiłkową, świszczący oddech, napadową duszność obserwowano częściej u chłopców niż u dziewczynek (ryc. 2, ryc. 3), ale różnice te nie były istotne statystycznie.
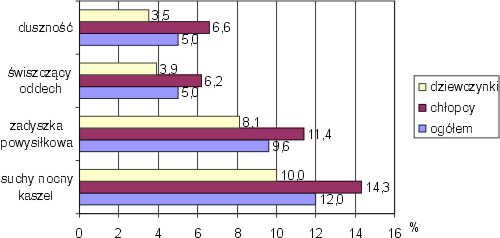
Ryc. 2. Częstość występowania (%) kiedykolwiek objawów sugerujących astmę oskrzelową w zależności od płci badanych dzieci (n = 583).
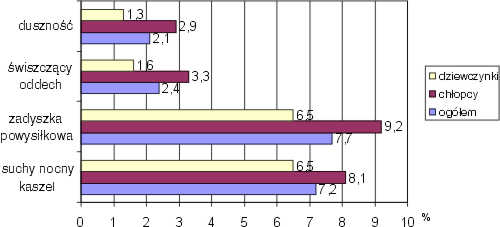
Ryc. 3. Aktualna częstość występowania (%) objawów sugerujących astmę oskrzelową w zależności od płci badanych dzieci (n = 583).
Z analizy liczby objawów pozwalających wysunąć podejrzenie astmy oskrzelowej, występujących w ciągu ostatniego roku u badanych dzieci wynika, że u 9,1% ankietowanych obserwowano 1 objaw, u 5,1% badanych – 2 objawy, u 3,1% – 3 objawy, natomiast 4 objawy wystąpiły u 2,4% dzieci. Spośród dzieci demonstrujących 4 objawy astmy ustalone rozpoznanie miało 1,4% badanych, w grupie manifestującej 3 objawy – 0,5%, a z 2 objawami – 0,2%. Co najmniej jeden z objawów astmy stwierdzono w ciągu ostatnich 12 miesięcy u 19,7%, przy czym wystąpił on istotnie częściej u chłopców niż dziewczynek (odpowiednio: 23,8% i 16,1%; p<0,05).
Objawy alergicznego nieżytu nosa sezonowego (ANNS) w ciągu ostatniego roku (ryc. 4) zgłaszało 8,6% dzieci, a alergicznego nieżytu nosa całorocznego (ANNC) – 3,1%. U 8,1% badanych wystąpiły objawy alergicznego nieżytu spojówek sezonowego (ANNS), u 2,1% – objawy alergicznego nieżytu spojówek całorocznego (ANSC). Objawy alergii skórnej w ciągu ostatniego roku pojawiły się u 20,6%. Nie zaobserwowano różnic w częstości występowania ANSS u chłopców i dziewczynek (8,1%). Objawy ANNC (odpowiednio 4,4% i 1,9%) i ANSC (odpowiednio 2,6% i 1,6%) występowały częściej u chłopców niż u dziewczynek, natomiast ANNS (odpowiednio 7,7% i 4,5%) i objawy alergii skórnej (odpowiednio 21,3% i 19,8%) częściej stwierdzano u dziewczynek. Jednak różnice te nie są znamienne statystycznie.

Ryc. 4. Aktualna częstość występowania (%) alergicznego sezonowego (ANNS) i całorocznego nieżytu nosa (ANNC), alergicznego sezonowego (ANSS) i całorocznego nieżytu spojówek (ANSC) oraz alergii skórnej u badanych dzieci (n = 583).
Choroby układu oddechowego wystąpiły przynajmniej raz w życiu u 47,9% dzieci. Z powodu chorób układu oddechowego leczonych było kiedykolwiek przez lekarza ogólnego – pediatrę 174 dzieci (29,8%), natomiast z porad specjalisty pulmonologa bądź alergologa skorzystało 33 dzieci (5,7%). Testy skórne alergiczne wykonano u 30 dzieci (5,1%). Wykazały one uczulenie na kurz domowy u 5 dzieci, na zwierzęta – u 3 dzieci, na pyłki roślin – u 6 dzieci, a na inne badane alergeny (pierze, pokarmy) u 21 testowanych. Wśród 164 dzieci (28,1%) zgłaszających występowanie objawów chorób układu oddechowego w ciągu ostatnich 12 miesięcy regularnie przyjmowało leki (bronchodilatatory, pprzeciwzapalne) tylko 22 dzieci, tj. 3,8%.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Aberg N., Engström I.: Natural history of allergic diseases in children. Acta Paediatr. Scand. 1990. 79:206-211. 2. Almirall J.: Eur. Respir. J. 1993, 6:14. 3. Andrea S. et al.: Symptoms of bronchial hyperreactivity and asthma in relation to environmental factors. Arch. Dis. Child. 1988, 63:473-478. 4. Arshad S.H., Hide D.W.: Effect of environmental factors on the development of allergic disorders in infancy. J. Allergy Clin. Immunol. 1992, 90:235-241. 5. Bartkowiak M. i wsp.: Występowanie astmy oskrzelowej i objawów chorób układu oddechowego u dzieci miasta Poznania w wieku 7-18 lat. Post. Aerozoloter. 1996, 2:73-83. 6. Benediktsdottier B.: Upper airway infections in preschool children-frequency and risk factors. Scand. J. Prim. Health Care. 1993, 11:197-201. 7. Björksten B.: Risk factors in early childhood for the development of atopic disease. Allergy 1994, 49:400-407. 8. Brabäck L. et al.: Risk factors for respiratory symptoms and atopic sensitisation in the Baltic area. Arch. Dis. Child. 1995, 72:487-493. 9. Brabäck L. et al.: Atopic sensitization and respiratory symptoms among Polish and Swedish school children. Clin. Exp. Allergy 1994, 24:826-835. 10. Bręborowicz A. i wsp.: Występowanie chorób alergicznych u dzieci szkolnych miasta Poznania w świetle badań epidemiologicznych ISAAC. Nowa Pediatria 1998, 6:6-9. 11. Bręborowicz A. i wsp.: Astma, alergiczny nieżyt nosa i atopowe zapalenie skóry u dzieci w wieku szkolnym. Pneumonol. Alergol. Pol. 1995, 63:157-161. 12. Bręborowicz A. i wsp.: Charakterystyka astmy oskrzelowej u dzieci szkolnych w świetle badań epidemiologicznych ISAAC Poznań. Przegl. Pediatr. 1999, 29:115-118. 13. Chyrek-Borowska S.: Dychawica oskrzelowa – patomechanizmy, diagnostyka, leczenie. Farm. Pol. 1994, 50:335-343. 14. Dales R. et al.: Respiratory health effects of home dampness and molds among Canadian children. Am. J. Epidemiol. 1991, 134:196-203. 15. Dingle J. et al.: Illness in the home. A study of 25000 illnesses in a group of Cleveland families. The Press of Western Reserve University. Cleveland 1964. 16. Ewans R.: Epidemiology of asthma in childhood. Pediatrician 1991, 18:250-256. 17. Fergusson D.M. et al.: Parental smoking and respiratory illness in infancy. Arch. Dis. Child. 1980, 55:358-361. 18. Global Initiative for Asthma: Global Strategy for Asthma Management and Prevention. NHLBI/WHO Workshop Report 95-3659, 1995. 19. Halken S. et al.: Reccurrent wheezing in relation to environmental risk factors in infancy. Allergy 1991, 46:507-514. 20. Holt P. et al.: Pediatr. Allergy Immunol. 1990, 1:3. 21. Ishizaki T. et al.: Studies of prevalence of Japanese cedar pollinosis among the residents in a densely cultivated area. Ann. Allergy 1987, 58:265-270. 22. Levy M., Bell L.: General practice audit of asthma in childhood. BMJ 1984, 289:1115-1116. 23. Marrie T.J.: Community-acquired pneumonia. Clin. Infect. Dis. 1994, 18:501-513. 24. Von Mutius E. et al.: Prevalence of asthma and allergic disorders among children in united Germany: a descriptive comparison. Br. Med. J. 1992, 305:1395-1399. 25. Riedel F.: Influence of adjivant factors on development of allergy. Pediatr. Allergy Immunol. 1991, 2:1-5. 26. Schultz-Larsen F. et al.: Atopic dermatitis – a genetic – epidemiologic study in population based twin sample. J. Am. Acad. Derm. 1986, 15:487-494. 27. Sennhauser F.H., Guentert B.J.: Prevalenz des Asthma bronchiale im Kindersalter in der Schweiz: Die Bedeutung von Symptomatic und Diagnose. Schweiz. Med. Wochenschr. 1992, 122:189-193. 28. Speight A.N.P. et al.: Underdiagnosis and undertreatment of asthma in childhood. BMJ 1983, 286:1253-1256. 29. Venn A. et al.: Increasing prevalence of wheeze and asthma in Nottingham primary schoolchildren 1988-1995. Eur. Respir. J. 1998, 11:1324-1328. 30. Waegemakres M. et al.: Respiratory symptoms in damp homes. A pilot study, Allergy 1989, 44:192-198. 31. Weiss K.B.: An overviem of recent trends in asthma epidemiology. Eur. Respir. Rev. 1996, 35:101-104. 32. Weitaman M. et al.: Recent trends in the prevalence and severity of chilhood asthma. JAMA 1992, 268:2673-2677. 33. Woodhaed M. et al.: Use of investigations in lower respiratory tract infection in the community: a Europeean survery. Eur. Respir. J. 1996, 9:1596-1600. 34. Worldwide variation in prevalence of symptoms of asthma, allergic rhinoconjunctivitis, and atopic eczema: ISAAC: Lancet 1998, 351:1225-1232.




