© Borgis - Postępy Nauk Medycznych 5b/2013, s. 31-37
*Andrzej Habior
Niealkoholowa stłuszczeniowa choroba wątroby a otyłość
Nonalcoholic fatty liver disease and obesity
Klinika Gastroenterologii i Hepatologii, Centrum Medyczne Kształcenia Podyplomowego, Warszawa
Kierownik Kliniki: prof. dr hab. med. Jarosław Reguła
Streszczenie
Niealkoholowa stłuszczeniowa choroba wątroby (NAFLD) polega na nadmiernym nagromadzeniu ciał tłuszczowych (głównie triglicerydów) w hepatocytach. Ten stan nazywany stłuszczeniem wątroby jest łatwo rozpoznawany w badaniach obrazowych (USG) lub w badaniu histopatologicznym. Termin „NAFLD” jest zarezerwowany dla choroby polegającej na stłuszczeniu wątroby w związku z istniejącym u pacjenta zespołem metabolicznym i otyłością. W kontekście tej definicji, aby rozpoznać NAFLD, konieczne jest wykluczenie innych przyczyn stłuszczenia wątroby, do których między innymi należą leki, zakażenie wirusem hepatitis C, toksyny, niektóre choroby metaboliczne i co najważniejsze – nadmierne spożywanie alkoholu. Do niedawna powszechnie przyjmowano, że NAFLD jest spektrum różnie nasilonych zmian w wątrobie, od najłagodniejszej formy, jaką jest proste stłuszczenie, nazywane niealkoholowym stłuszczeniem wątroby (NAFL) do bardziej zaawansowanej formy – niealkoholowego stłuszczeniowego zapalenia wątroby (NASH). Według tej hipotezy nazywanej „teorią dwu uderzeń” (ang. „two hits”) choroba w wyniku pierwszego „uderzenia” („first hit”), jakim jest insulinooporność i zespół metaboliczny manifestuje się jako NAFL. Po drugim „uderzeniu” („second hit”) wywołanym na przykład endotoksynami napływającymi żyłą wrotną z jelit do wątroby, zmiany w wątrobie nasilają się, przybierają formę NASH i często postępują dalej, do zwłóknienia, marskości, a nawet raka wątrobowokomórkowego. Ostatnio pojawiło się inne wytłumaczenie patogenezy NAFLD. Według tej teorii NAFL i NASH są różnymi chorobami. W NAFL triglicerydy nagromadzone w hepatocytach pełnią rolę ochronną i choroba nie postępuje do NASH. Natomiast u innych osób, w wyniku równoczesnego działania wielu czynników (teoria „multi hit”) powstają zmiany zapalne a następnie włóknienie. Czynnikami usposabiającymi do NASH są między innymi mikroflora jelitowa, cytokiny produkowane w wisceralnej tkance tłuszczowej, stres metaboliczny w strukturach siateczki gładkiej endoplazmatycznej hepatocytów i dysbioza indukowana przez inflammasomy. NAFLD i NASH są jednymi z najczęstszych chorób wątroby w skali światowej. W wysoko rozwiniętych krajach europejskich NAFLD występuje do 44% populacji i koreluje z „epidemią” cukrzycy i otyłości. Ostatnie badania wykazały, że mikroflora jelitowa, która jest jednym z głównych czynników powstawania NASH odgrywa również rolę w powstawaniu otyłości, która z kolei także usposabia do NAFLD i NASH. W ostatniej części przeglądu omówiono rolę rosnącego spożycia fruktozy (szczególnie pod postacią stężonego syropu) w powstawaniu otyłości, insulinooporności, a także rolę tego powszechnie stosowanego w przemyśle spożywczym środka słodzącego w inicjowaniu zmian zapalnych w wątrobie prowadzących do NASH.
Summary
Nonalcoholic fatty liver disease (NAFLD) is defined as the accumulation of fat (mainly triglycerides) in the liver cells. This condition termed as hepatic steatosis is easily visualised on ultrasound or on liver histology. The term NAFLD is reserved for the liver disease that is predominantly associated with metabolic syndrome and obesity. In the context of this definition the exclusion of secondary causes of liver steatosis (medications, virus hepatitis C, toxins, some metabolic diseases and other medical conditions and, what is most important, excessive alcohol consumption) is mandatory for NAFLD diagnosis. NAFLD is categorised into simple steatosis, termed nonalcoholic fatty liver (NAFL) and nonalcoholic steatohepatitis (NASH). According to the first “two hit” model of pathogenesis, NAFLD presents the wide spectrum of liver changes. Insulin resistance and metabolic syndrome, acting as a “firs hit” result in NAFL. After a “second hit” (e.g. gut-derived endotoxins), NAFL progress to NASH, the more advanced form of NAFLD. Furthermore, NASH frequently progress to fibrosis, cirrhosis and even to hepatocellular carcinoma. Recently, a new model of pathogenesis of NAFLD has been proposed. According to this model, NAFL and NASH are the distinct conditions. In NAFL the intrahepatic triglycerides exert rather protective effect and the disease does not progress to NASH. In other patients, many factors (“multi hit” theory) acting in parallel, result in liver inflammation (NASH). Gut microbiota and adipose tissue derived cytokines, endoplasmic reticulum stress, inflammasome mediated dysbiosis and other, actually less known factors, may play a central role in NASH developing. NAFLD and NASH are common causes of chronic liver diseases worldwide. In Western countries NAFLD is the most common liver disease (up to 44% in the general European population) closely associated with the epidemic of diabetes and obesity and is increasingly relevant public health issue. Recently published studies shown, that gut microbiota, which may be in important risk factor of NASH, may also predispose the host to obesity. In the last part of this review the role of growing consumption of fructose (especially in form of high fructose corn syrup) in development of obesity and insulin resistance and also in triggering of hepatic inflammation (NASH) is discussed.

WSTĘP I RYS HISTORYCZNY
Stłuszczenie wątroby, przez co rozumie się nadmierne nagromadzenie lipidów głównie triglicerydów (TG) w hepatocytach, jest patologią znaną od dawna i polega na zachwianiu równowagi między ilością lipidów napływających do wątroby lub tworzonych w niej de novo, a ich sekrecją pod postacią lipoprotein o bardzo niskiej gęstości (ang. very low density lipoprotein – VLDL). Nadmierna ilość TG w komórkach miąższu wątroby jest najczęściej niespecyficzną odpowiedzią narządu na różne czynniki szkodliwe i zwykle, jeśli ustanie działanie czynnika sprawczego jest to proces odwracalny. Jedną z najczęstszych przyczyn stłuszczenia wątroby jest alkohol etylowy i ta patologia jest klasycznym przykładem na odwracalność zmian w wątrobie po zaprzestaniu spożywania substancji wywołującej stłuszczenie. Znanych jest wiele innych czynników i stanów mogących powodować stłuszczenie wątroby (1). Należą do nich nieprawidłowości w odżywianiu i trybie życia, wrodzone lub nabyte choroby, a także liczne czynniki egzogenne, jak leki i inne substancje chemiczne (tab. 1 i 2).
Tabela 1. Czynniki egzogenne, choroby i inne stany patologiczne, w których wystąpić może stłuszczenie wątroby (wg 1).
| Leki (patrz tabela 2) |
Toksyny
Alkohol etylowy
Węglowodory, rozpuszczalniki
Niektóre metale (np. nieorganiczne związki fosforu) |
Insulinooporność
Otyłość
Cukrzyca typu 2
Hipertriglicerydemia
Nadciśnienie tętnicze |
Nieprawidłowości odżywiania
Nadmierna podaż węglowodanów (dieta, żywienie pozajelitowe)
Niedobór białka w diecie
Gwałtowna redukcja wagi ciała (odchudzanie)
Niedobór witaminy B12 |
Zmiany anatomiczne jelita cienkiego
Chirurgiczne wytworzenie ślepej pętli (np. w leczeniu otyłości)
Uchyłkowatość jelita cienkiego
Zespól krótkiego jelita |
Choroby metaboliczne
Hipo- i abetalipoproteinemia
Choroba Wilsona
Lipodystrofie
Zespół Webera-Christiana |
Zakażenia
Wirus hepatitis C (szczególnie genotyp 3)
HIV |
Ostatnio poznane współistnienie
Zespół policystycznych jajników
Niedoczynność tarczycy
Zespół bezdechu nocnego
Niedoczynność przysadki
Hipogonadyzm |
Tabela 2. Niektóre powszechnie znane i często stosowane leki, które mogą powodować stłuszczenie wątroby (wg 6).
| Amiodaron | Methotrexat | Estrogeny syntetyczne |
| Kortykosteroidy | Tamoxifen | Aspiryna |
| Kwas walproinowy | Thioridazina | Blokery kanału wapniowego |
| Tetracykliny | Chlorochina | Zidowudyna |
| Didanozyna | Fialuridina | Griseofulwina |
W 1980 roku, Ludwig i wsp. po raz pierwszy zwrócili uwagę, że u osób, u których na podstawie wywiadów wykluczono alkohol jako przyczynę stłuszczenia wątroby, można spotkać przypadki o „bogatszym” obrazie morfologicznym niż proste stłuszczenie. Obserwowano u nich cechy zapalenia wątroby i różnie nasilone włóknienie (2). Były to pierwsze opisy nowej jednostki chorobowej nazwanej niealkoholowym stłuszczeniowym zapaleniem wątroby (ang. nonalcoholic steatohepatits – NASH), która od trzech dekad wzbudza niemalejące zainteresowanie klinicystów i przedstawicieli nauk podstawowych zajmujących się hepatologią. W początkowym okresie badań ustalono definicje patologii wątroby polegające na stłuszczeniu i przyjęte wówczas terminy, z pewnymi modyfikacjami (patrz dalej) obowiązują do dzisiaj. Wyróżnia się: niealkoholową stłuszczeniową chorobę wątroby (ang. nonalcoholic fatty liver disease – NAFLD) obejmującą dwa rodzaje patologii – niealkoholowe stłuszczenie wątroby (ang. nonalcoholic fatty liver – NAFL) i niealkoholowe stłuszczeniowe zapalenie wątroby (NASH).
W 1998 roku Day i James przedstawili propozycję patogenezy NASH (3). Według tej hipotezy, NASH rozwija się w dwóch etapach (ang. two hits). Pierwszym etapem jest proste stłuszczenie, do którego usposabia insulinooporność, a drugim etapem („uderzeniem”) jest rozwój zapalenia, apoptozy i martwicy hepatocytów, do których dochodzi w wyniku stresu oksydacyjnego indukowanego przez wiele czynników – głównie przez prozapalne cytokiny, czynniki środowiskowe i genetyczne. Ta patogeneza NASH była powszechnie przyjmowana do końca pierwszej dekady obecnego wieku, kiedy pojawiły się nowe propozycje (patrz dalej).
Rosnące zainteresowanie chorobami wątroby z kręgu NAFLD i potrzeba poprawy jakości rozpoznań oraz precyzji w komunikacji nie tylko między naukowcami, ale również w codziennej praktyce klinicznej wymusiły prace nad klasyfikacją morfologicznych zmian w wątrobie. Pierwszą histopatologiczną klasyfikację NASH, która jest stosowana do dzisiaj zaproponowali w 1999 roku Brunt i wsp. (4). Od 2005 roku dostępna jest bardziej precyzyjna, ale też bardziej czasochłonna klasyfikacja punktowa, uwzględniająca znacznie większą liczbę parametrów niż klasyfikacja Brunt i wsp. Jednak ze względu na złożoność, klasyfikacja punktowa NASH znajduje zastosowanie prawie wyłącznie w opracowaniach naukowych (5).
Przed wyodrębnieniem w latach 80. ubiegłego wieku NAFLD jako nowej jednostki, stłuszczenie traktowano jako nieprawidłowość histopatologiczną składającą się na obraz konkretnej choroby lub zespołu. Potem, pod nazwą „NAFLD” kryły się różne stany chorobowe przebiegające ze stłuszczeniem, najczęściej przypisywane toksycznemu działaniu leków i niemające związku z konkretną chorobą (np. choroba Wilsona) pod warunkiem wykluczenia etiologii alkoholowej. Dopiero od roku 2002 zawężono kryteria rozpoznawania NAFLD i przyjęto, że termin ten odnosi się wyłącznie do zmian stłuszczeniowych w wątrobie obserwowanych u osób z insulinoopornością i klinicznym, pozawątrobowym wykładnikiem tej nieprawidłowości, jakim jest zespół metaboliczny lub pojedynczo występujące jego składowe – nadwaga lub otyłość, cukrzyca typu 2, nadciśnienie albo dyslipidemia (obszar zacieniowany w tabeli 1). Wszystkie inne przyczyny stłuszczenia wątroby wymienione w tabeli 1 i 2 uznawane są obecnie za niemieszczące się w rozpoznaniu NAFLD i nazywa się je stłuszczeniem wtórnym (6).
Mimo dużej liczby badań naukowych i obserwacji klinicznych problematyka stłuszczeniowej choroby wątroby nie jest dokładnie poznana i bez odpowiedzi pozostaje wiele pytań i wątpliwości dotyczących patogenezy, rozpoznawania i leczenia, a szczególnie rokowania w NAFLD. To ostatnie odnosi się przede wszystkim do NASH wobec coraz liczniejszych dowodów na postępujący charakter tej choroby, kończący się w niemałym odsetku przypadków zaawansowanym zwłóknieniem (37-41%), marskością (ponad 5%), a nawet rakiem wątroby, a w generalnej ocenie znacznie większą śmiertelnością niż w populacji ogólnej (7-9). W celu uporządkowania aktualnej wiedzy na temat NAFLD, wytyczenia kierunków badań i zaproponowania klinicystom postępowania opartego na dowodach o najwyższej jakości, prestiżowe towarzystwa hepatologiczne – europejskie (European Association for the Study of Liver – EASL) w 2010 roku (10) i amerykańskie (American Associacion for the Study of Liver Diseases – AASLD) łącznie z dwoma amerykańskimi towarzystwami gastroenterologicznymi (American College of Gastroenterology – ACG i American Gastroenterological Association – AGA) w 2012 roku (11) opublikowały formalne stanowisko (10) i wytyczne (11) postępowania w NAFLD.
Niniejsza praca ma na celu przybliżenie polskiemu czytelnikowi „Postępów Nauk Medycznych” najważniejszych, a przede wszystkim praktycznych informacji na temat NASH w oparciu o powyższe wytyczne i nowsze opracowania oraz omawia niektóre aspekty łączące NAFLD/NASH z „epidemią otyłości”, którą się obserwuje ostatnio na świecie.
DEFINICJE, EPIDEMIOLOGIA, ROZPOZNAWANIE NAFLD, NAFL I NASH
Przyjmuje się, że termin „niealkoholowa stłuszczeniowa choroba wątroby” (NAFLD) odpowiada patologii wątroby związanej z ogólnoustrojowymi nieprawidłowościami metabolicznymi, jakimi są insulinooporność i rozwijający się na jej tle zespół metaboliczny. Nie zalicza się do NAFLD alkoholowego uszkodzenia (stłuszczenia) oraz wymienionych wcześniej (tab. 1 i 2) wtórnych stłuszczeń wątroby (ryc. 1). NAFLD dzieli się na dwie formy – mniej zaawansowaną, czyli niealkoholowe stłuszczenie (ang. nonalcoholic fatty liver – NAFL) i niealkoholowe stłuszczeniowe zapalenie wątroby (ang. nonalcoholic steatohepatitis – NASH). W obrazie mikroskopowym NAFL charakteryzuje się prostym stłuszczeniem (nie ma żadnych cech uszkodzenia hepatocytów), natomiast w NASH, oprócz stłuszczenia hepatocytów obserwuje się w różnym nasileniu i w różnej konstelacji (4, 5): zapalenie zrazikowe, martwicę hepatocytów, hialinę Mallory’ego, zwyrodnienie glikogenowe jąder, włóknienie/marskość.
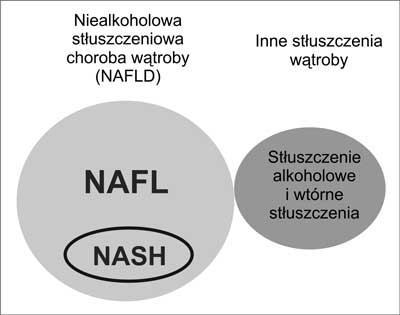
Ryc. 1. Podział stłuszczeniowych chorób wątroby.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. Puri P, Sanyal A: Nonalcoholic fatty liver disease: definitions, risk factors, and workup. Clinical Liv Dis 2012; 1: 99-103.
2. Ludwig J, Viggiano T, McGill D, Oh B: Nonalcoholic steatohepatitis: Mayo Clinc with a hitherto unnamed disease. Mayo Clin Proc 1980; 55: 434-438.
3. Day C, James O: Steatohepatitis: a tale of two ”hits”. Gastroenterology 1998; 114: 842-845.
4. Brunt E, Janney C, Di Bisceglie A et al.: Nonalcoholic steatohepatitis: a proposal for grading and staging the histological lesions. Am J Gastroenterol 1999; 94: 2467-2474.
5. Kleiner D, Brunt M, Van Natta M et al.: Design and validation of a histological scoring system for nonalcoholic fatty liver disease. Hepatology 2005; 41: 1313-1321.
6. Angulo P: Nonalcoholic fatty liver disease. N Engl J Med 2002; 346: 1221-1231.
7. Mehta R, Younossi Z: Natural history of nonalcoholic fatty liver disease. Clinical Liv Dis 2012; 1: 112-113.
8. Adams L, Lymp J, Sauver J et al.: The natural history of nonalcoholic fatty liver disease: a population-based kohort study. Gastroenterology 2005; 129: 113-121.
9. Ong J, Pitts A, Younossi Z: Incerased overall mortality and liver-related mortality in non-alcoholic fatty liver disease. J Hepatol 2008; 49: 608-612.
10. Ratziu V, Bellentani S, Cortez-Pinto H et al.: A position statement on NAFLD/NASH based on the EASL 2009 special conference. J Hepatol 2010; 53: 372-384.
11. Chalasani N, Younossi Z, Lavine J et al.: The diagnosis and management of non-alcoholic fatty liver disease: practice guideline by the American Association for the Study of Liver Diseases, American College of Gastroenterology, and the American Gastroenterological Association. Hepatology 2012; 55: 2005-2023.
12. Blachier M, Lelu H, Peck-Radosavljevic M et al.: The burden of liver disease in Europe: a review of available epidemiological data. J Hepatol 2013; 58: 593-608.
13. Williams C, Stenger J, Asike M et al.: Prevalence of nonalcoholic fatty liver disease and nonalcoholic steatohepatitis among a largely middle-aged population utilizing ultrasound and liver biopsy: a prospective study. Gastroenterology 2011; 140: 124-131.
14. Rorat M, Jurek T, Kuchar E et al.: Liver steatosis in Polish children assessed by medicolegal autopsies. World J Pediatr 2013; 9: 68-72.
15. Festi D, Schiumerini R, Marzi L et al.: The diagnosis of non-alcoholic fatty liver disease. Availability and accuracy of non-invasive methods. Aliment Pharmacol Ther 2013; 37: 392-400.
16. Myers R, Pollett A, Kirsch R et al.: Controlled attenuation parameter (CAP): a noninvasive metod for the detection of hepatic steatosis based on transient elastography. Liver Int 2012; 32: 902-910.
17. Tilg H, Moschen A: Evolution of inflammation in nonalcoholic fatty liver disease: the Multiple parallel hits hypothesis. Hepatology 2010; 52:1836-1846.
18. Yilmaz Y: Review article: is non-alcoholic fatty liver disease a spectrum, or are steatosis and non-alcoholic steatohepatitis distinct conditions? Alimentary Pharmacol Ther 2012; 36: 815-823.
19. Farrell G, van Rooyen D, Gan L, Chitturi S: NASH is an inflammatory disorder: pathogenic, prognostic and therapeutic implications. Gut Liver 2012; 6: 149-171.
20. Mouzaki M, Comelli E, Arendt B et al.: Intestinal microbiota in patients with non- alcoholic fatty liver disease. Hepatology 2013 Feb 11. doi: 10.1002/hep.26319. [Epub ahead of print]
21. Henao-Mejia J, Elinav E, Jin Ch et al.: Inflammasome-mediated dysbiosis regulates progression of NAFLD and obesity. Nature 2012; 482: 179-185.
22. Csak T, Ganz M, Pespisa J et al.: Fatty acid and endotoxin activate inflammasomes in mouse hepatocytes that release danger signals to stimulate immune cells. Hepatology 2011; 54: 133-144.
23. Dongiovanni P, Anstee Q, Valenti L: Genetic predisposition in NAFLD and NASH: impact on severity of liver disease and response to treatment. Curr Pharm Des 2013 Feb 4. [Epub ahead of print].
24. Fabbrini E, Sullivan S, Klein S: Obesity and nonalcoholic fatty liver disease: biochemical, metabolic, and clinical implications. Hepatology 2010; 51: 679-689.
25. Bray G, Nielsen S, Popkin B: Consumption of high-fructose corn syrup in beverages may play a role in the epidemic of obesity. Am J Clin Nutr 2004; 79: 537-543.
26. Ferder L, Ferder M, Inserra F: The role of high-fructose corn syrup in metabolic syndrome and hypertension. Curr Hypertens Rep 2010; 12: 105-112.
27. Moeller S, Fryhofer S, Osbahr A et al.: The effects of high fructose syrup. J Am Coll Nutr 2009; 28: 619-626.
28. Lim J, Mietus-Snyder M, Valente A et al.: The role of fructose in the pathogenesis of NAFLD and the metabolic syndrome. Nat Rev Gastroenterol Hepatol 2010; 7: 251-264.
29. Vos M, Lavine J: Dietary fructose in nonalcoholic fatty liver disease. Hepatology 2013; doi: 10.1002/hep.26299.

