© Borgis - Postępy Nauk Medycznych 8/2017, s. 418-421
*Paweł Królik
Nawracające zapalenie chrząstek – opis przypadku
Relapsing polychondritis – case raport
Oddział Geriatrii, Szpital Specjalistyczny w Jaśle
Kierownik Oddziału: lek. med. Paweł Królik
Streszczenie
Nawracające zapalenie chrząstek jest chorobą charakteryzującą się niszczeniem tkanki chrzęstnej ucha zewnętrznego, nosa, krtani, drzewa oskrzelowego, stawów obwodowych, ale również tkanek pozbawionych chrząstki, takich jak: oko, serce, naczynia krwionośne czy skóra. Nieleczona prowadzi do rozwoju poważnych, czasami zagrażających życiu powikłań: zniekształcenia ucha zewnętrznego, uszkodzenia błędnika, głuchoty, zapadnięcia grzbietu nosa, podgłośniowego zwężenia krtani i tchawicy z niewydolnością oddechową, zapalenia twardówki, rogówki i błony naczyniowej oczu, które mogą prowadzić do trwałego uszkodzenia wzroku. W przebiegu choroby może również dojść do poszerzenia aorty wstępującej z uszkodzeniem aparatu zastawkowego, zapalenia naczyń krwionośnych i niewydolności nerek. Przyczyna nawracającego zapalenia chrząstek nie jest znana. Istotną rolę odgrywają zaburzenia immunologiczne. W zajętych chorobą tkankach obecne są kompleksy immunologiczne i limfocyty. W 1/3 przypadków współistnieje z innymi schorzeniami systemowymi, które modyfikując jej przebieg, utrudniają rozpoznanie. Ze względu na różnorodność objawów klinicznych, które zmieniają się wraz z nasileniem i czasem trwania choroby, a także jej rzadkość proces diagnostyczny u ok. 70% pacjentów trwa ponad rok. W leczeniu stosowane są niesteroidowe leki przeciwzapalne oraz sterydy w małych dawkach. W stanach zagrożenia życia konieczne są wyższe dawki sterydów podawane doustnie lub w formie pulsów dożylnych. W artykule omówiono przypadek 65-letniej pacjentki, u której wystąpiło zapalenie małżowin usznych, nosa, rogówki oraz drobnych stawów dłoni. Opierając się na kryteriach diagnostycznych McAdama i wsp., rozpoznano nawracające zapalenie chrząstek. Włączenie niewielkiej dawki sterydów pozwoliło na szybkie ustąpienie dolegliwości.
Summary
Relapsing polychondritis (RPC) is an autoimmune disease characterized by the inflammation and destruction of the cartilaginous tissues, particulary the external ear, nose, larynx, respiratory tract, peripheral joints, but also tissues without cartilages such as the eye, heart, blood vessels or skin. Untreated disease leads to the development of serious, sometimes life-threatening complications: deformation of the ear, damage to the labyrinth, deafness, saddle nose deformity, subglottic stenosis of the larynx and trachea with airway obstruction resulting in even respiratory failure and death, scleritis, keratitis and uveitis, which can lead to permanent eye damage. In the course of the disease, it may also be possible aortic aneurysm with aortic annular dilitation, vasculitis and renal failure. The etiopathogenesis of relapsing polychondritis is still anonymous. Antibodies and humoral immunity play a role in disease pathogenesis. Immune complexes and lymphocytes are present in the diseased tissues. Approximately in one-third of the cases relapsing polychondritis is associated with other systemic diseases, which modifying the course of disease, makes it difficult to recognize. The widespread diversity of clinical manifestations, that change with the disease severity and duration, and its rare occurrence, make diagnostic procedures in about 70% of patients last for over a year. Non steroidal anti-inflammatory drugs (NSAISD) and low-dose steroids are used in the treatment. In patients with potentially severe manifestations higher doses of steroides are required orally or in the form of intravenous pulses. This article discusses the case history of a 65-year-old-woman with the ear, nose, corneal and small joint of hands inflammation. The diagnosis, with normal laboratory results and without histopathological confirmation, was made on the basis of McAdam criteria. Medical treatment of RPC depends on disease severity and extension of the disease. Administration of a small dose of steroids allowed for a quick cure of ailments.

WSTĘP
Nawracające zapalenie chrząstek (ang. relapsing polychondritis – RPC) to choroba autoimmunologiczna, charakteryzująca się zapaleniem tkanki chrzęstnej uszu, nosa, krtani, tchawicy i oskrzeli, stawów obwodowych, a także innych narządów bogatych w proteoglikany, takich jak: oko, serce, naczynia krwionośne, ucho wewnętrzne, kłębuszki nerkowe i skóra. Jej etiopatogeneza pozostaje niewyjaśniona. Często współistnieje z innymi chorobami autoimmunologicznymi. Rozpoznanie opiera się na kryteriach diagnostycznych McAdama i wsp. Przebieg choroby jest trudny do przewidzenia. Leczenie zależy od aktywności choroby, często konieczne jest zastosowanie glikokortykoidów w niskich dawkach (1-4).
OPIS PRZYPADKU
Sześćdziesięciopięcioletnia pacjentka przyjęta została do szpitala na oddział geriatryczny z powodu występujących od 3 miesięcy bólu i obrzęków stawów nadgarstkowych, śródręczno-paliczkowych i międzypaliczkowych bliższych obu dłoni. Skarżyła się również na trwającą około godziny poranną sztywność stawów dłoni i nadgarstków. Dziesięć miesięcy wcześniej przechodziła ostre zapalenie małżowin usznych. Obydwie były zaczerwienione, obrzęknięte, ciepłe i bardzo mocno bolały (ryc. 1). Nie towarzyszyła im gorączka, nie poprzedziły objawy infekcyjne. Zapalenie ustąpiło dopiero po włączeniu przez konsultującego pacjentkę dermatologa doustnych sterydów (metyloprednizolon stosowany był przez miesiąc, dawki pacjentka nie pamiętała). Rozpoznania nie postawiono. Badania laboratoryjne nie były wykonane. Od tego czasu kilkakrotnie występowały zaostrzenia w postaci obrzęków i bólu obu małżowin usznych, ale o mniejszym nasileniu. Pacjentka trzykrotnie przechodziła zapalenie rogówki prawego oka. Po tygodniu od włączenia prednizonu w dawce 10 mg/dobę ból, obrzęki i sztywność poranna stawów, podobnie jak dolegliwości bólowe małżowin usznych były zdecydowanie mniejsze.
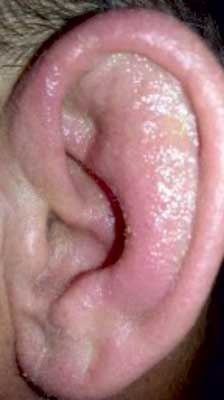
Ryc. 1. Zdjęcie wykonane przez pacjentkę w czasie ostrego zapalenia ucha zewnętrznego: małżowina uszna obrzęknięta i zaczerwieniona. Typowo proces zapalny nie obejmuje płatka ucha
Pacjentka bez istotnej przeszłości chorobowej, dotychczas nie była hospitalizowana.
W badaniu przedmiotowym stwierdzono występowanie niewielkich obrzęków oraz bólu przy ucisku stawów nadgarstkowych, śródręczno-paliczkowych i międzypaliczkowych bliższych obu dłoni. Małżowiny uszne, z wyjątkiem płatków, były bolesne przy dotyku, nieznacznie obrzęknięte i zaczerwienione. Występowała również niewielka bolesność dotykowa grzbietu nosa. Poza tym nie stwierdzono innych nieprawidłowości.
W badaniach laboratoryjnych morfologia prawidłowa, parametry zapalne niskie. Prawidłowe były też: wskaźniki funkcji wątroby, nerek i tarczycy, poziom kwasu moczowego, odczyn Waalera-Rosego, przeciwciała przeciwcytrulinowe i przeciwjądrowe (ANA2 i ANA3). Nie stwierdzono zaburzeń elektrolitowych. Prawidłowe były poziom glukozy i lipidogram. W rtg klatki piersiowej pola płucne bez zmian naciekowych i ogniskowych, sylwetka serca nieznacznie poszerzona. W usg jamy brzusznej wykazano obecność 17 mm okołomiedniczkowej torbieli lewej nerki, poza tym bez nieprawidłowości. W ECHO serca stwierdzono poszerzenie do 42 mm aorty wstępującej oraz obecność łagodnej niedomykalności zastawki mitralnej. Wielkość jam serca oraz kurczliwość odcinkowa i globalna ścian pozostawały w normie. Wynik spirometrii był prawidłowy. Wykonano również rtg dłoni i stóp. Poza płaskostopiem poprzecznym obu stóp z koślawieniem paluchów obecne były drobne zmiany zwyrodnieniowe z niewielkimi cechami zaniku kostnego w stawach śródstopno-paliczkowych I oraz śródręczno-paliczkowych I i międzypaliczkowych dalszych obu dłoni. Nie stwierdzono występowania zmian typowych dla procesu zapalnego: rozrzedzeń struktury kostnej, nadżerek, torbieli itp. Badanie usg nie wykazało obecności wysięku w stawach obwodowych.
Pacjentka konsultowana laryngologicznie – poza zmianami w zakresie małżowin usznych i bolesnością grzbietu nosa nie wykazano innych nieprawidłowości.
Kobietę wypisano do domu z zaleceniem kontynuacji sterydoterapii (prednizon w dawce 5 mg/dobę). Do leczenia włączono też wapń i witaminę D.
DYSKUSJA
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Emmungil H, Aydin SZ: Relapsing polychondritis. Eur J Rheumatol 2015; 2(4): 155-159.
2. Mihułka K, Batko B, Skura A et al.: Nawracające zapalenie chrząstek – wyzwanie współczesnej diagnostyki i terapii. Prz Lek 2008; 65(2): 77-81.
3. Puszczewicz M: Nawracające zapalenie chrząstek. Prz Reumatol 2007; 3-4(14-15): 4-5.
4. Sharma A, Law AD, Bambery P et al.: Relapsing polychondritis: clinical presentations, disease activity and outcomes. Orphanet J Rare Dis 2014; 9: 198.
5. Horváth A, Páll N, Molnár K et al.: A nationwide study of the epidemiology of relapsing polychondritis. Clin Epidemiol 2016; 23(8): 211-230.
6. Zeuner M, Straub RH, Rauh G et al.: Relapsing polychondritis: clinical and immunogenetic analysis of 62 patients. J Rheumatol 1997; 24(1): 96-101.
7. Damiani JM, Levine HL: Relapsing polychondritis – report of ten cases. Laryngoscope 1979; 89(60): 929-946.
8. Longo L, Greco A, Rea A et al.: Relapsing polychondritis: A clinical update. Autoimmun Rev 2016; 15(6): 539-543.
9. DaCunha M, Christensen LC, Aires D, Liu D: Intralesional corticosteroid therapy for relapsing polychondritis. J Am Acad Dermatol 2017; 76(5): 165-166.
10. Wasano K, Tomisato S, Yamamoto S et al.: Successful continua intratympanic steroid injection therapy in a patient with refractory sensorineural hearing loss accompanied by relapsing polychondritis. Auris Nasus Larynx 2017; 44(4): 489-492.
11. Puèchal X, Terrier B, Mouthon L et al.: Relapsing polychondritis. Joint Bone Spine 2014; 81(2): 118-124.
12. Kemta Lekpa F, Kraus VB, Chevalier X: Biologics in relapsing polychondritis: a literature review. Semin Arthritis Reheum 2012; 42(5): 498-500.
13. Letko E, Zafirakis P, Baltatzis S: Relapsing polychondritis: a clinical review. Arthritis Rheum 2002; 31(6): 384-395.
14. Dion J, Costedoat-Chalumeau N, Sene D et al.: Description of 142 cases of relapsing polychondritis followed in a single center since 2000 (abstract). Arthritis Rheum 2013; 10 (suppl.): S868.

