Piotr Wieniawski1, Wioletta Guzik2, Michał Brzewski3, *Bożena Werner1
Czternastoletni chłopiec z podejrzeniem guza prawego przedsionka – znaczenie wywiadu rodzinnego w diagnostyce różnicowej
Fourteen-year-old boy with suspected right atrial tumor – the role of family history in differential diagnosis
1Klinika Kardiologii Wieku Dziecięcego i Pediatrii Ogólnej, Warszawski Uniwersytet Medyczny
Kierownik Kliniki: prof. dr hab. n. med. Bożena Werner
2Studenckie Koło Naukowe, Klinika Kardiologii Wieku Dziecięcego i Pediatrii Ogólnej, Warszawski Uniwersytet Medyczny
Kierownik Kliniki: prof. dr hab. n. med. Bożena Werner
3Zakład Radiologii Pediatrycznej, Warszawski Uniwersytet Medyczny
Kierownik Zakładu: dr n. med. Michał Brzewski
Summary
Fourteen-year-old boy, feeling healthy so far, was admitted to the hospital with effort intolerance and symptoms such as chest pain, cough and fever. X-ray examination revealed pneumonia and on transthoracic echocardiography pedunculated structure in the right atrium was found. The patient was admitted to the Department of Cardiology in a good general condition, without any significant abnormalities in physical examination. He reported retrosternal pain, which gradually intensified during the day of admission. Tachypnea and tachycardia were observed. On physical examination respiratory sounds at the base of the lungs on both sides were diminished. Laboratory tests showed positive markers of inflammation, negative exponents of myocardium damage, elevated levels of D-dimers (4-fold) (no other abnormalities of coagulation parameters). Angio-CT was performed which confirmed suspected pulmonary embolism. Under the urgency procedure, thrombus from the right atrium was surgically removed and pulmonary embolectomy aspiration was performed. Patient was finally diagnosed with family deficiency of S protein.

Czternastoletni chłopiec zgłosił się do Szpitala Dziecięcego z powodu kaszlu, uczucia kłucia w klatce piersiowej, męczliwości, braku łaknienia, w dniu przyjęcia do szpitala u chłopca wystąpiła gorączka (38,4°C). Początkowo chłopiec był leczony amoksycyliną z kwasem klawulanowym, obserwowano przejściową poprawę stanu ogólnego i zmniejszenie dolegliwości. W drugiej dobie hospitalizacji na Oddziale Pediatrii w badaniu echokardiograficznym uwidoczniono nieprawidłową uszypułowaną strukturę w prawym przedsionku serca i z podejrzeniem śluzaka chłopiec został przewieziony do Kliniki Kardiologii Dziecięcej. Przy przyjęciu do Kliniki Kardiologii chłopiec odczuwał, poza zgłaszanymi wcześniej objawami, niewielką duszność i dość silny ból w okolicy mostka, nasilający się w fazie wdechu. W badaniu echokardiograficznym potwierdzono obecność tworu w prawym przedsionku o wymiarach około 2,5 x 1,5 cm, o nieco mniejszej echogeniczności niż tkanki serca (ryc. 1).

Ryc. 1. Badanie echokardiograficzne ukazujące skrzeplinę w prawym przedsionku
PP – prawy przedsionek; PK – prawa komora; LP – lewy przedsionek; LK – lewa komora
W wywiadzie rodzinnym od matki chłopca uzyskano informacje o zakrzepicy żył głębokich i licznych poronieniach. U brata chłopca wystąpił w przeszłości epizod zakrzepicy zatoki jamistej. W toku diagnostyki stwierdzono wówczas u obojga niedobór białka S, jednak u pacjenta aktywności białka C i S były w normie, w związku z czym nie podjęto u niego dalszej diagnostyki hematologicznej. Na podstawie danych z wywiadu rodzinnego oraz objawów klinicznych uznano twór w prawym przedsionku za skrzeplinę i podjęto decyzję o leczeniu.
Po podaniu heparyny drobnocząsteczkowej chłopiec zgłaszał nasilenie bólu w klatce piersiowej oraz duszność, w badaniu przedmiotowym stwierdzono tachykardię i tachypnoe. W badaniu tomografii komputerowej z kontrastem wykazano obecność materiału zatorowego obustronnie w obrębie rozgałęzień tętnic płucnych. U podstawy płuc opisano niewielkie obszary zagęszczeń miąższowych oraz w tylnej części szóstego segmentu lewego płuca niewielki pęcherz rozedmowy o średnicy około 14 mm (ryc. 2 i 3).
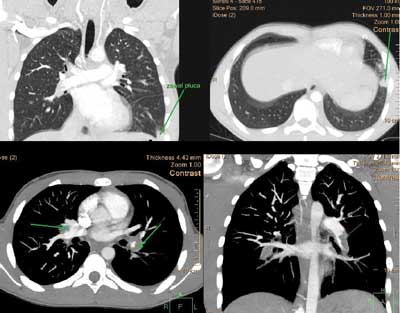
Ryc. 2. Badanie tomografii komputerowej tętnic płucnych wykonane po dożylnym podaniu środka kontrastowego. Materiał zatorowy widoczny jest w postaci hipodensyjnych ubytków zakontrastowania w gałęziach płatowych i gałęziach do segmentów obu płuc (strzałki); rekonstrukcje typu MIP (ang. maximum intensity projections), przekroje osiowe (rząd górny) i czołowe (rząd dolny)
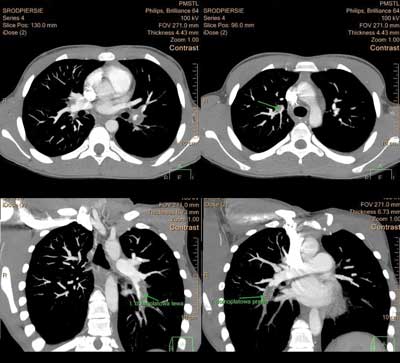
Ryc. 3. Badanie tomografii komputerowej tętnic płucnych. Klinowaty obszar zawału w płacie dolnym lewym; rekonstrukcje czołowa i osiowa, okno płucne (strzałki, rząd górny). Hipodensyjne skrzepliny (strzałki, rząd dolny) widoczne w tętnicach obu płuc, przekrój osiowy i czołowy, okno śródpiersiowe
W wykonanych badaniach laboratoryjnych stwierdzono podwyższone stężenie D-dimerów (2068 ng/mL, norma: 170-550 ng/mL). Pacjent został zakwalifikowany do pilnej interwencji kardiochirurgicznej, w czasie której usunięto materiał zatorowy z obu tętnic płucnych oraz ich odgałęzień. W okresie pooperacyjnym stosowano heparynę niefrakcjonowaną, później heparynę drobnocząsteczkową w dawce leczniczej. Następnie do leczenia włączono warfarynę pod kontrolą INR.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Dijk FN, Curtin J, Lord D et al.: Pulmonary embolism in children. Paediatr Respir Rev 2012; 13(2): 112-122.
2. Kempny A, McCabe C, Dimopoulos K et al.: Incidence, mortality and bleeding rates associated with pulmonary embolism in England between 1997 and 2015. Int J Cardiol 2019; 277: 229-234.
3. Ramiz S, Rajpurkar M: Pulmonary Embolism in Children. Pediatr Clin North Am 2018; 65(3): 495-507.
4. Konstantinides S: Clinical practice. Acute pulmonary embolism. N Engl J Med 2008; 359(26): 2804-2813.
5. Nowak-Gottl U, Janssen V, Manner D et al.: Venous thromboembolism in neonates and children – update 2013. Thromb Res 2013; 131 (suppl. 1): S39-41.
6. Phillippe HM, Hornsby LB, Treadway S et al.: Inherited thrombophilia. J Pharm Pract 2014; 27(3): 227-233.
7. Al-Mateen M, Hood M, Trippel D et al.: Cerebral embolism from atrial myxoma in pediatric patients. Pediatrics 2003; 112(2): e162-167.
8. Assaf Y, Nasser M, Jneid H et al.: Pulmonary Embolism Following Incomplete Surgical Resection of a Right Ventricular Myxoma: A Case Report and Review of the Literature. Cardiol Ther 2018; 7(1): 107-117.
9. Singh S, Tripathy MP, Mohanty BB et al.: Sporadic Multicentric Right Atrial and Right Ventricular Myxoma Presenting as Acute Pulmonary Thromboembolism. Heart Views 2016; 17(1): 19-22.
10. Ahmadi-Zarghami H, Fallah-Tafti S, Behzadnia N et al.: Photoclinic. Right ventricular myxoma presenting as pulmonary embolism. Arch Iran Med 2007; 10(2): 268, 270-271.
11. Moyssakis I, Anastasiadis G, Papadopoulos D et al.: Second recurrence of cardiac myxoma in a young patient. A case report. Int J Cardiol 2005; 101(3): 501-502.
12. Segal OR, Robinson NM, Timmis AD: Images in cardiology: recurrent myxoma of the right ventricle. Heart 2000; 84(6): 652.
13. Gonzalez A, Altieri PI, Marquez EU et al.: Massive pulmonary embolism associated with a right ventricular myxoma. Am J Med 1980; 69(5): 795-798.
14. Szymanska M, Wypasek E, Undas A: Diagnostyka laboratoryjna i genetyczna niedoboru antytrombiny, białka C i białka S u chorych po incydentach zakrzepowych. Hematologia 2014; 5(3): 212-227.
15. Johnson NN, Toledo A, Endom EE: Pneumothorax, pneumomediastinum, and pulmonary embolism. Pediatr Clin North Am 2010; 57(6): 1357-1383.



