Natalia Bargieł, Małgorzata Jamka-Kasprzyk, Magdalena Kępisty, *Magdalena Kukurba-Setkowicz
Postępowanie terapeutyczne w poprzecznym złamaniu korzenia u 14-letniego pacjenta – opis przypadku klinicznego
Management of horizontal root fracture in the middle third in 14 years old patient – clinical case
Zakład Stomatologii Dziecięcej, Instytut Stomatologii, Collegium Medicum Uniwersytetu Jagiellońskiego w Krakowie
Kierownik Zakładu: dr hab. n. med. Anna Jurczak
Streszczenie
Złamania korzeni zębów obejmują swoim zasięgiem wiele struktur, tj.: zębinę, cement korzeniowy oraz miazgę. Ze względu na stosunkowo rzadkie występowanie, złamania korzeni mogą sprawiać trudność w postawieniu właściwej diagnozy oraz przygotowaniu planu leczenia. Do złamań korzeni zębów dochodzi najczęściej u pacjentów w wieku 16-20 lat. Urazy te dotyczą głównie zębów siecznych przyśrodkowych w szczęce. W złamaniach poprzecznych o powodzeniu leczenia decyduje lokalizacja linii złamania. Dodatkowo optymalna repozycja odłamów, okresowa kontrola radiologiczna oraz prawidłowe unieruchomienie mają istotne znaczenie dla optymalnego przebiegu gojenia. Efekty leczenia zależą również od: wieku pacjenta, stadium rozwoju korzenia, ruchomości i przemieszczenia odłamu, a także od stanu miazgi przed rozpoczęciem leczenia. W pracy przedstawiono 18-miesięczną obserwację leczenia 14-letniego pacjenta z poziomym złamaniem korzenia w 1/3 środkowej zęba.
Summary
Root fractures are lesions involving dentine, cementum and pulp. The highest incidence range of roots fractures is recorded in patients 16-20 years. Horizontal root fractures mainly affect the maxillary anterior region. Due to relatively rare occurrence of root fractures, they may be difficult to make appropriate diagnosis and treatment plan.
The treatment success is determined by the location of fracture line. Additional the healing process depends on optimal fragments reposition an immobilization, regular clinical an radiological control, patients age, tooth mobility, degree of root formation, pulp condition, diastasis of fragments and time between trauma and treatment. The clinical study presents 18- month follow-up treatment of a 14 years old patient with horizontal root fracture located in 1/3 middle of root.

Wstęp
Złamania korzeni zębów nie są częste i stanowią według piśmiennictwa 1% uszkodzeń zębów stałych. Jednak ze względu na zwiększającą się popularność wśród dzieci i młodzieży sprzętów sportowych typu hulajnogi, w tym elektryczne, deskorolki i trampoliny, do tego typu urazów dochodzi coraz częściej (1).
Najczęściej dotyczą przyśrodkowych siekaczy szczęki. Zgodnie z doniesieniami z literatury wraz z wiekiem wzrasta predyspozycja do złamań, w porównaniu ze zwichnięciami zębów stałych, z powodu zmniejszania się elastyczności kości wyrostka zębodołowego oraz całkowitego ukształtowania wierzchołków korzeni zębów (2). Złamania poprzeczne korzeni dzielimy na: umiejscowione w 1/3 przykoronowej, w części środkowej lub w 1/3 przywierzchołkowej części korzenia (3). Według Andreasen gojenie po złamaniu korzenia może przebiegać na 4 sposoby:
1. gojenie za pomocą tkanki twardej,
2. gojenie poprzez odkładanie się tkanki twardej i miękkiej,
3. gojenie za pomocą tkanki miękkiej,
4. brak gojenia (3).
Zgodnie z aktualnymi wytycznymi International Association of Dental Traumatology (IADT), w celu zapewnienia prawidłowego przebiegu gojenia wskazana jest jak najszybsza repozycja fragmentu koronowego w przypadku jego przemieszczenia, następnie kontrola radiologiczna oraz unieruchomienie zęba elastyczną szyną na okres 4 tygodni. W przypadku, gdy nie doszło do przemieszczenia odłamów, a fragment koronowy nie wykazuje zwiększonej ruchomości, szynowanie nie jest zalecane (5). W przypadku lokalizacji złamania w rejonie przyszyjkowym, okres unieruchomienia może ulec wydłużeniu – nawet do 4 miesięcy. Zalecenia dla pacjenta obejmują: stosowanie diety miękkiej przez tydzień, utrzymywanie dobrej higieny jamy ustnej oraz płukanie jamy ustnej płynem z 0,1% chlorheksydyną (CHX). Konieczne jest kontrolowanie kliniczne i radiologiczne stanu miazgi zęba przez co najmniej rok od urazu, a w przypadku pojawienia się objawów martwicy – niezwłoczne wdrożenie leczenia endodontycznego części koronowej do linii złamania (5). Pacjent powinien zgłaszać się na wizyty kontrolne: po 4 i 6-8 tygodniach, 4, 6, 12 miesiącach i corocznie przez 5 lat od urazu. Należy pamiętać, że bezpośrednio po urazie szczelina złamania poprzecznego korzenia może być niewidoczna w obrazie radiologicznym i ujawnić się dopiero po pewnym czasie, ponieważ odłamy mogą ulec późniejszemu rozsuwaniu w następstwie obrzęku, krwawienia lub tworzenia się ziarniny zapalnej (8).
Opis przypadku
Pacjent w wieku 14 lat zgłosił się do Zakładu Stomatologii Dziecięcej CMUJ w Krakowie w celu kontynuowania leczenia urazu zębów przednich. Z wywiadu wynikało, że do urazu doszło 8 dni wcześniej w następstwie upadku w domu. Pierwsza pomoc została udzielona na oddziale SOR w dniu urazu, gdzie zaopatrzono ranę ciętą wargi dolnej szwami (ryc. 1) i unieruchomiono zęby taśmą z włókna szklanego w zakresie zębów 12, 11, 21.
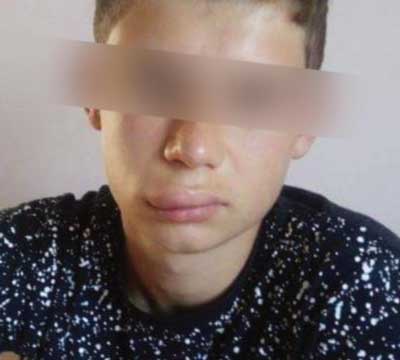
Ryc. 1. Pacjent bezpośrednio po urazie. Widoczna asymetria twarzy, obrzęk wargi górnej po stronie prawej
W badaniu wewnątrzustnym stwierdzono prawidłowe położenie zębów przednich szczęki unieruchomionych szyną sztywną. W przeprowadzonym teście żywotności miazgi za pomocą chlorku etylu stwierdzono reakcję ujemną zębów 13, 12, 11, 21, 22, 23, 33, 32, 31, 41, 42, 43. W badaniu opukowym wykazano wzmożoną reakcję zęba 11, pozostałe zęby reagowały prawidłowo. W tkankach miękkich w okolicy zębów przednich szczęki nie stwierdzono zmian patologicznych. W badaniu radiologicznym (projekcja zgryzowa, kąta prostego i skośna) stwierdzono poprzeczne złamanie korzenia ze skośnym przebiegiem szczeliny złamania w 1/3 części środkowej korzenia zęba (ryc. 2-4).
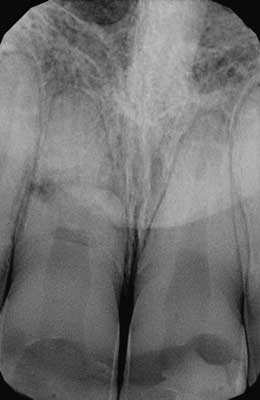
Ryc. 2. Rtg w projekcji kąta prostego. Widoczne poprzeczne złamanie korzenia ze skośnym przebiegiem szczeliny złamania w 1/3 części środkowej korzenia zęba 11
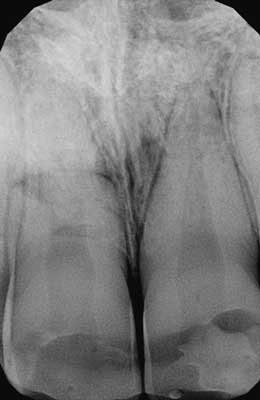
Ryc. 3. Rtg w projekcji skośnej. Widoczne poprzeczne złamanie korzenia ze skośnym przebiegiem szczeliny złamania w 1/3 części środkowej korzenia zęba 11
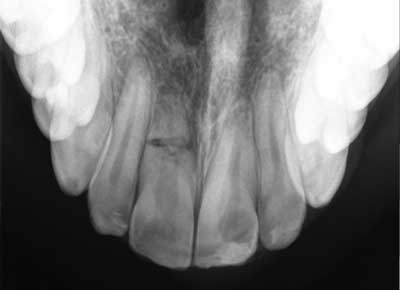
Ryc. 4. Rtg w projekcji zgryzowej. Widoczne poprzeczne złamanie korzenia ze skośnym przebiegiem szczeliny złamania w 1/3 części środkowej korzenia zęba 11
Po usunięciu sztywnego unieruchomienia stwierdzono prawidłowe położenie zęba 11. Ząb 11 wykazywał zwiększoną ruchomość w płaszczyźnie pionowej i poziomej w porównaniu z zębami sąsiednimi. Wykonano szynowanie zębów od 13 do 22 za pomocą ligatury półsztywnej o przekroju 2 x 0,3 mm i kompozytu typu flow na okres 4 tygodni. Pacjentowi zlecono dietę miękką, płukanie jamy ustnej 0,1% roztworem chlorheksydyny (CHX) oraz utrzymywanie prawidłowej higieny jamy ustnej. Pacjenta poinformowano o konieczności zgłaszania się na wizyty kontrolne.
Podczas wizyty kontrolnej po 4 tygodniach pacjent nie zgłaszał dolegliwości. W badaniu klinicznym stwierdzono prawidłowe zabarwienie korony zębów przednich szczęki, brak zmian w tkankach miękkich. W badaniu żywotności miazgi testem termicznym za pomocą chlorku etylu stwierdzono opóźnioną reakcję zęba 11, pozostałe zęby reagowały prawidłowo. W badaniu palpacyjnym ząb 11 wykazywał dodatnią reakcję oraz zwiększoną ruchomość w płaszczyźnie pionowej i poziomej. W badaniu radiologicznym stwierdzono poszerzenie w szparze złamania (ryc. 5). Na podstawie badania klinicznego i radiologicznego podjęto decyzję o przedłużeniu czasu unieruchomienia na kolejne 4 tygodnie.
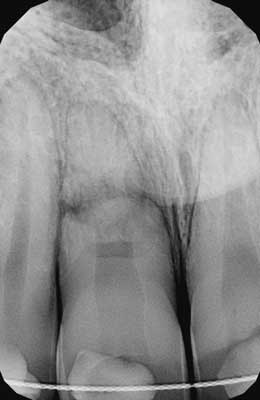
Ryc. 5. Rtg kontrolne ząb 11. Widoczne poszerzenie szczeliny złamania, 4 tygodnie po urazie
Podczas kolejnej wizyty kontrolnej po 8 tygodniach od urazu ząb 11 wykazywał zwiększoną bolesność w trakcie badania palpacyjnego oraz ruchomość w osi pionowej i poziomej. Test żywotności miazgi testem termicznym za pomocą chlorku etylu był ujemny. Pozostałe zęby reagowały prawidłowo. W tkankach miękkich w rzucie szczeliny złamania korzenia zęba 11 stwierdzono zaczerwienienie i rozpulchnienie dziąsła oraz obecność nacieku zapalnego. W badaniu radiologicznym uwidoczniono poszerzenie szczeliny złamania i rozrzedzenie struktury kostnej (ryc. 6). Na podstawie badania klinicznego i radiologicznego podjęto decyzję o wdrożeniu leczenia endodontycznego odłamu koronowego zęba 11 zgodnie z protokołem dla zębów stałych niedojrzałych. W znieczuleniu miejscowym ekstyrpowano miazgę, kanał korzeniowy opracowano chemo-mechanicznie do wysokości szczeliny złamania. Kanał korzeniowy wypełniono tymczasowo preparatem wodorotlenkowo-wapniowym (Calcipast, Cerkamed). Z powodu utrzymującej się zwiększonej ruchomości zęba 11 pozostawiono unieruchomienie na kolejne 2 tygodnie. Ząb 11 wyłączono ze zgryzu.

Ryc. 6. Rtg kontrolne ząb 11. Widoczne poszerzenie szczeliny złamania, 8 tygodni po urazie
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Szpringer-Nodzak M, Wochna-Sobańska M: Urazowe uszkodzenia zębów. [W:] idem, Stomatologia wieku rozwojowego. Wydanie czwarte poprawione i uzupełnione PZWL, Warszawa 2005: 382-415.
2. Olczak-Kowalczyk D, Szczepańska J, Kaczmarek U: Współczesna Stomatologia Wieku Rozwojowego. Wydanie I, Otwock 2017: 588-589.
3. Andreasen JO, Andreasen FM, Mejàre I, Cvek M: Healing of 400 intra-alveolar root fractures. 1. Effect of pre-injury and injury factors such as sex, age, stage of root development, fracture type, location of fracture and severity of dislocation. Dent Traumatol 2004; 20: 192-202.
4. Wölner-Hanssen AB, von Arx T: Permanent teeth with horizontal root fractures after dental trauma. Schweiz monatsschr zahnmed 2010; 120(7): 200-206.
5. Diangelis AJ, Andreasen JO, Ebeleseder KA et al.: International Association of Dental Traumatology guidelines for the management of traumatic dental injuries: 1. Fractures and luxations of permanent teeth. Dent Traumatol 2012; 28: 2-12.
6. Zachrisson BU, Jacobsen I: Long-term prognosis of 66 permanent anterior teeth with root fracture. Scand J Dent Res 1975; 83(6): 345-354.
7. Andreasen JO, Andreasen FM, Mejàre I, Cvek M: Healing of 400 intra-alveolar root fractures. 2. Effect of treatment factors such as treatment delay, repositioning, splinting type and period and antibiotics. Dent Traumatol 2004; 20: 203-211.
8. Cvek M, Mejàre I, Andreasen JO: Conservative endodontic treatment of teeth fractured in the middle or apical part of the root. Dent Traumatol 2004; 20(5): 261-269.






