© Borgis - Medycyna Rodzinna 3/2008, s. 77-80
Wojciech Cielica1, *Agnieszka Sajdak-Wojtaluk1, Grażyna Chodorowska2, Agnieszka Barczyk1
Przypadek półpaśca uogólnionego zgorzelinowego i krwotocznego u pacjenta w przebiegu białaczki limfatycznej typu B
The generalized gangrenous and haemorrhagic shingles at the patient in course of lymphatic leukaemia of the type B
1 Oddział Dermatologiczny 1. Szpitala Wojskowego w Lublinie
Ordynator Oddziału: lek med. Krystyna Bańka
2 Klinika Dermatologiczna Uniwerstytetu Medycznego w Lublinie
Kierownik Kliniki: prof. dr hab. n. med. Grażyna Chodorowska
Summary
The shingles (Herpes Zoster) it is the sharp infectious disease, that is caused by the Varicella Zoster virus which is also the cause of smallpox disease. After the primary infection the virus stays in form of latency in rolls of cranial nerves, in the rolls of spinal ganglion or the nerves of the peripheral nervous system. The development of shingles (Herpes Zoster) starts after a period of few weeks or even after a few years as a result of activitating delatescent contagion and the development of infectious changes. The factors initiating virus´ activations can be, among others, UV radiation psychical or mechanical injury, infections, neoplasmic diseases (cancers), immunosuppressive treatment, X-ray therapy. It´s a neurotropic virus that main characteristic are skin changes corresponding with the nervure of one (or several) back roots (segments). At older people, due to natural involution of immunological system and the occurance of the diseases disadvantaging natural immunity, the shingles is comparatively frequent. In this ill´s group the course of contagion is heavier, it requires more intensive treatment and is more often complicated by the long-term neuralgias. In this thesis the generalized gangrenous and haemorrhagic shingles was introduced at the patient in course of lymphatic leukaemia of the type B. The special attention was paid on the clinical presentment/image and the therapeutic treatment. As a result of applied general pharmacotherapy profitable effects of treatment were received.

Półpasiec ( Herpes Zoster) jest następstwem reaktywacji wirusa VZV ( Varicella-zoster virus) ze stanu latencji (1-3). Pierwotnie wywołuje on ospę wietrzną, a następnie pozostaje w formie utajonej w czuciowych zwojach nerwów czaszkowych, zwojach międzykręgowych, bądź nerwach układu obwodowego (1). Do jego reaktywacji dochodzi po okresie od kilku tygodni do kilkunastu lat. Jest to wirus o charakterze neurotropowym, który cechują zmiany skórne odpowiadające unerwieniu jednego lub kilku korzeni tylnych (segmentów) (1-3).
Szacuje się, że częstość występowania półpaśca w Europie sięga 3/1000 osób/rok i ponad 10/1000 osób/rok wśród chorych powyżej 80 r.ż. (3-5).
Epidemiologia tego schorzenia związana jest z szeregiem czynników mogących predysponować do reaktywacji utajonego wirusa. U dzieci półpasiec występuje rzadko i cechuje się łagodnym przebiegiem (6). Stosunkowo często występuje natomiast u osób starszych, w związku ze związaną z wiekiem naturalną inwolucją systemu odpornościowego oraz występowaniem chorób dodatkowo upośledzających odporność. Ryzyko zachorowania wzrasta też u pacjentów z chorobami przebiegającymi z defektem komórkowej odpowiedzi immunologicznej (7). Na epidemiologię półpaśca istotny wpływ ma także wiek pierwotnego zakażenia wirusem ospy wietrznej. Wyraźnie mniejszy odsetek wystąpienia tego schorzenia obserwuje się w krajach, które charakteryzuje późny wysiew ospy wietrznej (8). Mniejsze ryzyko reaktywacji wirusa (4, 5) mają również osoby o podwyższonym ryzyku kontaktu z chorymi na ospę wietrzną (służba zdrowia, rodzice).
Do zakażenia pierwotnego w postaci ospy wietrznej, dochodzi drogą kropelkową, poprzez kontakt bezpośredni lub pośredni z osobą chorą na ospę wietrzną lub półpasiec (1-3). Kliniczna manifestacja reaktywacji wirusa VZV przebiega w kilku fazach:
– prodromalnej (przedwysypkowej), która na 1-4 dni wyprzedza wystąpienie zmian skórnych,
– ostrej (wysypkowej), odznaczającej się dużą bolesnością, trwającą 7-10 dni,
– okresu gojenia (2-3 tyg.) (4, 5).
Pierwotnie, półpasiec występuje w postaci zmian o charakterze grudek, plamek, na podłożu rumieniowym, które ulegają progresji do zmian pęcherzykowych, pęcherzowych, a następnie krostek zgrupowanych lub rozsianych w obrębie zajętego segmentu (1-3, 7). Zmiany skórne zajmują najczęściej dermatomy piersiowe (Th5-Th12), nerwy czaszkowe (gałąź I n.V) oraz lędźwiowo-krzyżowe (L1-L2), zazwyczaj o układzie ściśle jednostronnym (1, 7-8). Proces ich gojenia trwa 2-3 tygodnie, w rzadkich przypadkach może dojść do rozsiewu. Pojawienie się półpaśca, na 48-72 godziny lub dłużej, mogą poprzedzać objawy prodromalne takie jak: ból głowy, fotofobia, nudności, osłabienie. Dodatkowo obecna jest okoliczna limfadenopatia (4, 8). Intensywny ból w obrębie zajętych dermatomów oraz przeczulica, należące do objawów poprzedzających zmiany skórne, utrzymują się przez cały czas trwania choroby. U osób starszych występują one przez wiele miesięcy. Dolegliwości te mogą mieć charakter nawrotowy i pojawić się nawet po kilku latach od zakażenia (post herpetic neuralgia – PHN). Jest to najczęstsze i najbardziej uciążliwe powikłanie półpaśca, często nie poddające się żadnemu leczeniu. Ryzyko jego wystąpienia wzrasta z wiekiem (1-5, 9). Inne powikłania półpaśca mogą przebiegać z zajęciem narządu wzroku, zespołem Ramseya-Hunta lub w postaci zaburzeń motorycznych ze strony układu nerwowego. U osób immunokompetentnych (4) rzadko występują komplikacje zagrażające życiu.
Kliniczne odmiany półpaśca mogą przybierać postać:
– Zgorzelinową ( z. gangrenosus) o ciężkim przebiegu, w której dochodzi do rozpadu zmian z powstawaniem zgorzelinowych owrzodzeń, zejściem których są blizny.
– Krwotoczną ( z. haemorrhagicus) z pęcherzykami krwotocznymi, o ciężkim przebiegu
– Oczną ( z. ophthalmicus) ze zmianami w rogówce, prowadzącą do zniszczenia gałki ocznej
– Uogólnioną lub rozsianą ( z. generalisatus s. disseminatus) cechującą się występowaniem zmian skórnych także poza ogniskiem pierwotnym (1,5).
Postać rozsiana może być oznaką załamania odporności ustroju w przebiegu chorób ogólnych, takich jak rozrosty limforetikularne, nowotwory, immunosupresja o różnej etiologii (choroby autoimmunologiczne, leczenie immunosupresyjne, zakażenie HIV) (1, 4, 5). Jest ona spowodowana wiremią, występuje u 10-40% pacjentów z niedoborami odpornościowymi w przebiegu półpaśca i stanowi marker procesu nowotworowego. Rozsiew w przebiegu reaktywacji wirusa VZV może prowadzić do pneumonii, zapalenia wątroby, zapalenia mózgu oraz zespołu rozsianego wykrzepiania wewnątrznaczyniowego (DIC) (4, 7, 10).
Wśród pacjentów z chorobami nowotworowymi największe ryzyko wystąpienia półpaśca jest u chorych na białaczkę lub chłoniaki. Podaje się, że półpasiec rozwinie się u ok. 20-50% chorych na chorobę Hodgkina, zwykle krótko po rozpoczęciu chemio- (1m-c), lub radioterapii (7 m-cy) (4). Natomiast u pacjentów po przeszczepach schorzenie to rozwija się przeważnie w pierwszym roku po transplantacji (4). Występowanie wirusa odpowiedzialnego za półpasiec postaci uogólnionej waha się od 2% wśród pacjentów z przewlekłą białaczką szpikową, 10-15% z przewlekłą białaczką limfatyczną, 25% z chłoniakami bądź po przeszczepach autologicznych szpiku, aż do 45-60% u osób po przeszczepach allogenicznych szpiku. Ryzyko infekcji jest największe w ciągu pierwszych 12 miesięcy od rozpoczęcia leczenia, lub od przeszczepu. Predyspozycja do zakażenia jest spowodowana załamaniem odporności ustroju, związaną z dysfunkcją odpowiedzi komórkowej oraz humoralnej, a także jako wynik skumulowanego leczenia immunosupresyjnego (10).
Opis przypadku
Pacjent l. 81 przyjęty do oddziału dermatologicznego z powodu zmian o charakterze półpaśca zgorzelinowego i krwotocznego uogólnionego. Pierwsze zmiany pojawiły się ok. miesiąc przed przyjęciem i były zlokalizowane wyłącznie na prawej stronie klatki piersiowej na wysokości VI – VIII żebra, którym towarzyszyły umiarkowane dolegliwości bólowe. Od ok. 2 tygodni pomimo zastosowanego leczenia Heviranem – pacjent także otrzymywał Groprinosin i Sumamed - nastąpił masywny wysiew krwotocznych pęcherzyków praktycznie na całym ciele oraz pojawiły się zmiany zgorzelinowe w obrębie pierwotnych zmian półpaścowych. Zmianom towarzyszyło ogólne złe samopoczucie, gorączka, silne dolegliwości bólowe oraz pieczenie i świąd skóry.
Pacjent leczony z powodu przewlekłej białaczki limfatycznej od 1998 r., choruje także na cukrzycę typu II i chorobę wrzodową żołądka, w 1997 r. przebyty zawał mięśnia sercowego z wszczepieniem rozrusznika.
W badaniu przedmiotowym przy przyjęciu, z odchyleń od stanu prawidłowego stwierdzono znacznie podwyższoną temperaturę ciała do 38,4°C, powiększone obwodowe węzły chłonne pachowe i pachwinowe, bolesne przy palpacji oraz pojedyncze świsty i furczenia u podstawy płuc.
Stan miejscowy
Zmiany mają charakter uogólniony. Stwierdza się liczne pęcherzyki zlokalizowane na podłożu rumieniowym, o dość dobrze napiętej pokrywie i zawartości surowiczej, surowiczo-ropnej i krwistej. Obecne także liczne nadżerki przykryte strupami. Po prawej stronie klatki piersiowej wzdłuż przestrzeni międzyżebrowych, na wysokości VI-VIII żebra widoczne zmiany zgorzelinowe pokryte grubym, martwiczym strupem. Na języku widoczne pojedyncze zmiany o charakterze nadżerek. Na twarzy w obrębie policzków widoczne zmiany rumieniowo-naciekowe oraz zmiany obrzękowe w okolicy oczodołów (ryc. 1).
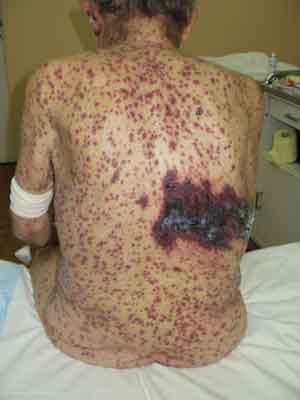
Ryc. 1. Obraz kliniczny zmian o charakterze półpaśca zgorzelinowego i krwotocznego uogólnionego – stan przed leczeniem.
W wykonanych badaniach dodatkowych stwierdzono podwyższone wartości leukocytów (16,0-57,8 x 103/ul), limfocytów, podwyższone stężenie glukozy, kreatyniny i mocznika oraz obniżone wartości erytrocytów, hematokrytu, hemoglobiny, płytek krwi i nieznacznie obniżony poziom białka całkowitego i potasu. W wykonanym rtg. klatki piersiowej stwierdzono serce podparte, cień stymulatora – pozostałe narządy odpowiednie do wieku. W usg. jamy brzusznej – powiększone, układające się w pakiety węzły chłonne wnęki wątroby, wnęki śledziony, okołoaortalne oraz okołokawalne – zwężające światło żyły głównej dolnej, śledziona powiększona dł. ok. 15 cm oraz wzmożenie echogeniczności miąższu nerek.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
24 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
59 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
119 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 28 zł
Piśmiennictwo
1. O. Braun Falco, Dermatologia t. 1. 2. Jabłońska S., Majewski S. Choroby skóry i choroby przenoszone drogą płciową, 2005, str. 108-110. 3. Arvin AM, Varicella-zoster virus: overview and clinical manifestations, Semin Dermatol, 1996 Jun; 15 (2 Suppl): 4-7. 4. Hercogova J, Johnson R W, Current management of Herpes Zoster - The European view, Am J Clin Dermatol 2006;6 (5): 317-325. 5. Ragozzino MW, Melton LJ, Kurland LT, et all. Population based study of herpes zoster and its sequleae. Medicine (Baltimore) 1982; 61 (5): 310-6. 6. Guess HA, Broughton DD, Melton LJ, et all. Epidemiology of herpes zoster in children and adolescents: a population based study. Pediatrics 1985; 76 (4): 512-7. 7. Gnann JW, Whitley RJ. Clinical practice. Herpes zoster. N Engl Med. 2002; 347 (5): 340-346. 8. Thomas SL, Hall A J. What does epidemiology tells us about risk factors for herpes zoster? Lancet Infect. Dis. 2004; 4 (1): 26-33. 9. Kost RG, Straus SE. Postherpetic neuralgia: pathogenesis, treatment and prevention. N Engl Med 1996; 335 (1): 32-43. 10. Volpi A., Grass G, A.M. Arvin, Clinical Mikrobiology Reviews, July 1996, vol. 9, No 3, p. 361-368. 11. Gwieździński Z., Protas-Drozd F.: Nowoczesne leczenie półpaśca. Przew. Lek. 2000, 9. 58-60. 12. Tidwell E., Hutson B., Burkhart N., Gutmann J.L., Ellis C.D.: Herpes zoster of trigeminal nerve third branch: a case report and review of the literature. Int. Endod. J. 1999, 32, 61-66. 13. Gershon A.A.: Prevention and treatment of VZV infections in patients with HIV. Herpes 2001, 8, 32-6. 14. Gourishankar S. i wsp.: Herpes zoster infection following solid organ transplantation: incidence, risk factors and outcomes in the current immunosuppressive era. Am J Transplant 2004, 4, 108-15. 15. Thomson K.J i wsp.: The effect of low-dose aciclovir on reactivation of varicella-zoster virus after allogeneic haemopoietic stem cell transplantation. Bone Marrow Transplant 2005, 35, 1065-9. 16. Buntinx F., Wachana R., Bartholomeeusen S., Sweldens K., Geys H.: Is herpes zoster a marker for occult or subsequent malignancy? Br. J. Gen. Pract. 2005; 55: 102-107. 17. Martin W.J., Stoneburner J.: Symptomatic relief of herpetic skin lesions utilizing an energy-based approach to healing. Exp. Mol. Pathol. 2005; 78: 131-134. 18. Bielan B.: What´s your assessment? Herpes zoster. Dermatol. Nurs. 2004; 16: 431-432. 19. Bennett G.J: Neuropathic pain in the orofacial region: clinical and research challenges. J. Orofac. Pain. 2004; 18: 281-286. 20. Cohen P., Guillevin L.: Vasculitis associated with viral infections. Presse Med. 2004; 33: 1371-1384. 21. Hardy D.: Relief of pain in acute herpes zoster by nerve blocks and possible prevention of post-herpetic neuralgia. Can. J. Anaesth. 2005; 52: 186-190. 22. Agudo R., Lopez-Ramos E., Alonso H., Gomez-Escalonilla C.I, Garcia-Albea E., Jimenez-Jimenez F.J.: Horner´s syndrome secondary to thoracic herpes zoster. Rev. neurol. 2004; 39: 1199. 23. Chamberlain M.C.: Leukemia and the nervous system. Curr. Oncol. Rep. 2005; 7: 66-73. 24. Nogueira R.G., Traynor B.: The neurology of varicella-zoster virus: a historical perspective. Arch. Neurol. 2004; 61: 1974-1977. 25. Lerman Y., Chodick G., Tepper S., Livni G., Ashkenazi S.: Seroepidemiology of varicella-zoster virus antibodies among health-care workers and day-care-center workers. Epidemiol. Infect. 2004; 132: 1135-1138. 26. Wróbel K., Żaba R.: Półpasiec - objawy i leczenie. Zakażenia 2004, 4. 52-61. 27. Radzikowski A., Gyrczuk E.: Acyklowir. Leczenie zakażeń HSV i VZV. Lek. Rodz. 2004, 9, 74-83.

