Tadeusz Tacikowski
Żywienie a choroby wątroby
Nutrition and diseases of the liver
z Kliniki Chorób Metabolicznych i Gastroenterologii Instytutu Żywności i Żywienia w Warszawie
Kierownik Kliniki: prof. dr hab. n. med. Jan Dzieniszewski

I. Żywienie jako czynnik etiologiczny chorób wątroby
Niedożywienie
Czynnikiem etiologicznym chorób wątroby może być niedożywienie co częściej zdarza się w krajach Trzeciego Świata. Sporadycznie ten czynnik przyczynowy może wystąpić również w krajach rozwiniętych gospodarczo, gdy na skutek różnych chorób nie jest możliwe dostateczne odżywienie chorego.
Niedobór białka w pożywieniu przy dostatecznej podaży energii z węglowodanów i tłuszczy (kwashiorkor) powoduje wystąpienie stłuszczenia wątroby, a w zaawansowanych stadiach również włóknienie. Uzupełnienie niedoborów białka powoduje szybkie ustępowanie stłuszczenia i normalizację wielkości wątroby.
W przeciwieństwie do kwashiorkor niedobór zarówno białka jak i energii (marasmus) nie daje specyficznych zmian histopatologicznych. W obu typach niedożywienia nie dochodzi do marskości wątroby.
Przekarmienie
Z uwagi na częstość występowania otyłości w populacji, problematyce tej poświęcono nieco więcej miejsca. Nie ma jednoznacznej, liniowej zależności między nadwagą a stłuszczeniem wątroby, niemniej stłuszczenie znacznie częściej występuje u osób z nadwagą. W zależności od stopnia nadwagi stłuszczenie stwierdzono u 60-90% otyłych pacjentów. Otyłości często towarzyszy cukrzyca typu II. Badania wykazują, że u osób z cukrzycą typu II stłuszczenie wątroby występuje u około 50% pacjentów, znacznie rzadziej w cukrzycy typu I (ok. 4%).
Stłuszczenie wątroby rozwija się, gdy zachodzi dysproporcja między:
– ilością napływających do wątroby kwasów tłuszczowych,
– syntezą wewnątrzwątrobową,
– utlenianiem,
– wydzielaniem trójglicerydów w postaci VLDL (ryc. 1).
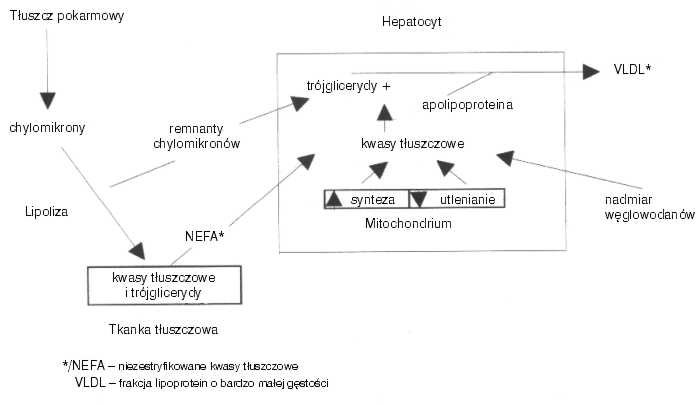
Ryc. 1. Schemat obrazujący patofizjologię stłuszczenia wątroby (wg S. Sherlock).
Patomechanizm stłuszczenia wątroby u osób z hiperinsulinemią i insulinoopornością jest niejasny. Wydaje się, że podstawowe znaczenie ma wzmożone uwalnianie niezestryfikowanych kwasów tłuszczowych (NEFA) z tkanki tłuszczowej; są one substratem dla syntezy trójglicerydów w wątrobie. Wzmożona synteza prowadzi do spichrzania trójglicerydów, czyli stłuszczenia wątroby. Jednocześnie dochodzi do wzmożonego uwalniania frakcji VLDL z wątroby, co jest odpowiedzialne za występującą hipertrójglicerydemię.
U osób otyłych występuje brak równowagi pomiędzy węglowodanami i białkami w diecie. Dominacja węglowodanów nad białkami może być dodatkowym, ważnym czynnikiem prowadzącym do uszkodzenia wątroby.
Choroba stłuszczeniowa wątroby (fatty liver disease) ma swój naturalny przebieg od etapów odwracalnych, do trudno odwracalnego lub nieodwracalnego zwłóknienia. Można ją podzielić, według kryteriów histopatologicznych, na cztery stadia.
1. Proste stłuszczenie (steatosis, simple fatty liver).
2. Stłuszczenie z zapaleniem (fatty liver hepatitis).
3. Stłuszczenie z wrotnym włóknieniem (fatty liver with portal fibrosis).
4. Stłuszczeniowa marskość wątroby (fatty cirrhosis).
Przebieg choroby stłuszczeniowej wątroby nie jest dokładnie poznany. W badaniach Adlera, stwierdzono występowanie marskości wątroby aż u 25% pacjentów z niealkoholowym stłuszczeniem. W pracy Powella analizującej 42 chorych, obserwowanych w ciągu 1,5-21,5 lat, progresję zmian histologicznych stwierdzono u 13 pacjentów. U 1 pacjenta w trakcie tej obserwacji rozwinęła się marskość wątroby.
Silverman stwierdził marskość wątroby u 4% chorych ze znaczną otyłością, leczonych z tego powodu operacyjnie (gastric bypass). W tej samej pracy badania biopsyjne wykazały niewystępowanie stłuszczenia jedynie u 6% pacjentów, 42% chorych miało niewielkie stłuszczenie, 20% umiarkowane i 24% ciężkie. Często występowało włóknienie: u 23% pacjentów zaobserwowano włóknienie wokół żyły środkowej, podobna była częstość włóknienia w przestrzeniach wrotnych, a u 19% stwierdzono włóknienie mostkowe (bridging fibrosis).
Przyjmuje się, że marskość wątroby u chorych z niealkoholową chorobą stłuszczeniową jest stosunkowo rzadkim powikłaniem występującym nie częściej niż u 4-8% chorych. Progresja do marskości, jeżeli już występuje, jest powolna. Rzadko występują powikłania marskości, takie jak krwotok z żylaków przełyku, encefalopatia, czy wodobrzusze. Fiatarone w ciągu 10-letniej obserwacji chorych stwierdził powikłania marskości tylko u 1 pacjenta a niealkoholową marskością.
Nadmierne spożycie witamin i mikroelementów jest rzadką przyczyną uszkodzenia wątroby. Przyjmowanie witaminy A w dawkach powyżej 100 tys. j., lub w nieco mniejszych dawkach, ale przez dłuższy czas, na przykład kilka miesięcy może spowodować uszkodzenie wątroby, hipertrofię komórek spichrzających tłuszcz, włóknienie, a nawet marskość wątroby.
Dawki witaminy D powyżej 60 tys. przez dłuższy czas są hepatotoksyczne. Hepatotoksyczne może być nadmierne spożycie preparatów żelaza, jednak nawet długotrwałe spożycie dużych dawek rzędu 200-1000 mg/dz, relatywnie rzadko daje uszkodzenie wątroby.
Wrodzone zaburzenia metabolizmu
U dzieci z wrodzoną tyrosinaemią, galactosemią i nietolerancją fruktozy może rozwijać się uszkodzenie wątroby w odpowiedzi na normalną dietę. Przyczyna uszkodzenia wątroby nie jest znana, ale ma związek z akumulacją toksycznych metabolitów turozyny, galactozy i fruktozy.
Alkohol
W krajach Europy i Ameryki alkohol jest źródłem około 5% wartości kalorycznych pochodzących z pożywienia. Energia powstająca na skutek metabolizmu alkoholu nie jest jednak efektywnie utylizowana prawdopodobnie dlatego, że utlenianie nie jest sprzęgnięte przez fosforylację z produkcją ATP. Alkohol generuje dużą ilość NADH, których większość nie jest wykorzystana jak źródło energii, ponadto dochodzi do uszkodzenia mitochondriów przez co zaburzona jest oksydacja NADH, transport elektronów i proces fosforylacji. Badania wykazują, że spożycie 2000 kcal pochodzących z alkoholu daje mniejszy przyrost masy ciała niż 2000 kcal z innego produktu.
Stan odżywienia osób z alkoholową chorobą wątroby jest zróżnicowany. W publikowanych badaniach opartych na różnych grupach pacjentów jedne ujawniają znaczne niedobory wagi, stężenia białek, inne nie wykazują różnic w stanie odżywienia w porównaniu do pacjentów przyjmowanych do szpitala z innych wskazań. Stan odżywienia osób z alkoholową chorobą wątroby zależy od wielu wyznaczników niezależnych od zaawansowania choroby wątroby np. od statusu ekonomicznego. Alkohol zmniejsza syntezę protein, abstynencja może powodować powrót stężenia albumin i transferyny do normy.
Metabolizm alkoholu dokonuje się głównie poprzez układ dehydrogenazy alkoholowej i MEOS (microsomal ethanol oxidizing system). Głównym metabolitem jest aldehyd octowy, który powoduje uszkodzenia białek hepatocyta, uszkodzenie transportu protein, a następnie obrzęk komórki wątrobowej i martwicę. Jednocześnie w wyniku działania etanolu dochodzi do powstania stresu oksydacyjnego, powstania wolnych rodników i uszkodzenia błon komórkowych.
Dla mężczyzn hepatotoksyczna dawka etanolu wynosi 40-60 g/dz (w przeliczeniu na czysty spirytus), u kobiet dawki o 50% mniejsze mogą już uszkadzać wątrobę. Szacuje się, że po 10 latach picia alkoholu w powyższych ilościach ryzyko marskości wynosi około 10%, po 20 latach statystycznie u połowy chorych dochodzi do rozwoju marskości wątroby. Pierwszą fazą uszkodzenia wątroby przez alkohol jest stłuszczenie, może ono powstać już po kilku dniach intensywnego picia alkoholu. Po kilku latach picia alkoholu w dawkach toksycznych dochodzi do rozwoju alkoholowego zapalenia wątroby, które w następnym okresie przechodzi w marskość wątroby.
II. Terapia żywieniowa chorób wątroby
Pacjent z chorobą wątroby powinien otrzymać adekwatną do potrzeb ilość kalorii, białka, tłuszczu, witamin i mikroelementów. Jeżeli podaż doustna jest niemożliwa, należy podawać te substancje przez sondę żołądkową, a przy złej tolerancji przez sondę założoną endoskopowo do jelita cienkiego. W przypadku przeciwwskazań do takiego leczenia lub niemożności zapewnienia dostatecznej podaży może być konieczne żywienie parenteralne. W takich sytuacjach należy je prowadzić według ogólnie przyjętych zasad. Należy pamiętać, że u pacjentów z chorobą wątroby podawanie intralipidu nie jest przeciwwskazane.
Wielu pacjentów otrzymuje nieuzasadnione zalecenia ograniczenia białka, tłuszczu lub owoców i warzyw, co prowadzi do istotnych niedoborów białkowych lub witaminowych. Dieta w chorobach wątroby powinna być zawsze indywidualna, uwzględniająca aktualny status żywieniowy pacjenta, jego nawyki kulinarne i towarzyszące schorzenia. Poniższe wskazania dotyczą przeciętnych sytuacji i prawidłowego stanu odżywienia. Dieta powinna zawierać zwiększoną ilość energii i białka u osób niedożywionych. U pacjentów z nadwagą konieczne są ograniczenia.
W okresie wydolności wątroby podaż energii powinna wynosić około 30-40 kcal na kilogram masy ciała należnej. Podaż białka powinna pokrywać zapotrzebowanie ustroju, ponieważ w przypadkach niedoborów nasilają się procesy kataboliczne. Przyjmuje się, że chory powinien spożywać tyle białka co ludzie zdrowi, to jest co najmniej 1 g/kg m.c./d, zwykle 1,3-1,3 g/kg m.c./d (20% energii dziennej racji pokarmowe). Podobnie należy zalecić około 1 g tłuszczu na kg m.c./d, dokładna ilość zależy od indywidualnego zapotrzebowania energetycznego danego pacjenta. Ogólnie można przyjąć, że tłuszcze powinny stanowić 30-35% energii dziennej racji pokarmowej. Ograniczenia są jednak konieczne przy znacznej cholestazie i występowaniu biegunki tłuszczowej, w takich sytuacjach konieczne jest ograniczenie spożycia tłuszczu do około 20% energii dziennej racji pokarmowej. Zalecana jest oliwa, olej słonecznikowy, sojowy, miękkie margaryny. Tolerancja węglowodanów jest obniżona u około 70% chorych z marskością, a u 40% stwierdza się cukrzycę, z tego powodu należy ograniczyć węglowodany proste. Ogólnie można przyjąć, że węglowodany powinny stanowić około 50-60% energii dziennej racji pokarmowej.
Podaż witamin powinna być zapewniona poprzez obfite spożywanie owoców i warzyw, co jednak łączy się ze spożywaniem dużych ilości włókien roślinnych. W przypadku złej tolerancji pokarmów o wysokiej zawartości błonnika, konieczne jest uzupełnienie diety preparatami witaminowymi. Trudno ustalić konkretne zalecenia ponieważ nie u wszystkich chorych stwierdza się niedobory witamin. Suplementacja jest niezbędna u większości chorych z cholestazą, co omówiono w dalszej części artykułu. Wielu chorych z alkoholową chorobą wątroby wymaga podawania tiaminy (10-100 mg/d), riboflaviny (5-10 mg/d), witaminy B6 (30 mg/d), kwasu foliowego (5-45 mg/d), Vit C (500 mg/d), a często również preparatów żelaza, cynku, magnezu czy selenu. Podane dawki witamin należy traktować jako orientacyjne, konieczne jest ich dostosowanie do określonej sytuacji klinicznej. W piśmiennictwie można spotkać bardzo zróżnicowane zalecenia, dla niektórych witamin nie ustalono jak dotychczas wysokości dawek suplementacyjnych czy leczniczych.
Podawanie witamin i mikroelementów może być korzystne również w innych schorzeniach wątroby, nie powinno być jednak rutyną. Należy dążyć do określenia możliwych niedoborów poprzez wywiad żywieniowy, a przede wszystkim badanie podmiotowe i przedmiotowe ukierunkowane na kliniczne cechy niedoboru witamin i mikroelementów, np. upośledzoną adaptację widzenia w ciemności, zmiany na śluzówkach i kącikach ust. Badanie stężenia witamin w osoczu jest trudno dostępne i drogie, z tego powodu rzadko jest wykorzystywane w leczeniu.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Achord J.L.: Not all fatty livers are benign. Gastroenterology 1990, 1:182. 2. Adler M., Schaffner F.: Fatty liver hepatitis and cirrhosis in obese patients. Am. J. Med. 1979, 67:811. 3. Brailon A. Et al.: Liver in ibesity. Gut 1985, 133. 4. Burt A.D. et al.: Non-alcoholic fatty liver: causes and complications. [W:] Oxford textbook of clinical hepatology Red. N. McIntyre. Oxford University Press 1991, 865. 5. Diehl A.M. et al.: Alcohollik liver disease in nonalcoholics. Gastroenterology 1988, 1056. 6. Powell E.E. et al.: The natural history of nonalcoholic steatohepatitis: a follow-up stady of forty-two patients for up to 21 years. Hepatology 1990, 1:74. 7. Sherlock S., Dodeley J.: Diseases of the liver and biliary system. Oxford Blackwell Scientific Publications. 1993, 408. 8. Hryniewiecki L.:Żywienie w chorobach wątroby. Biuletyn PTD 5, 34, 1996. R. 9. Morgan M.Y.: Nutritional aspects of liver and biliary diseases. 10. Nompleggi D.J., Bonkovsky H.L.: Nutritional Suplementation in chronic liver disease: an analytical review. Hepatology 1994, 19:518-533. 11. Kondrup J., Muller M.J.: Energy and protein requirements of patients with chronic liver disease. J. Hepatology 1997, 27:237-247. 12. Nielsen K. et al.: Nutritional assessment and adequacy of dietary intake in hospitalized patients with alcoholic liver disease. Br. J. Nutr., 1993, 69:665-79. 13. Muller M.J. et al.: Impaired glicose tolerance in liver cirrhosis: the role of hepatic and non-hepatic factors. Eur. J. Clin. Chem. Clin. Biochem. 1994, 32:749-56. 14. Nielsen K. et al.: Long-term oral refeeding of patients with cirrhosis of the liver. Br. J. Nutr., 1995, 74:557-67. 15. Linke K.: Dieta w chorobach wątroby. Medipress Gastroenterologia 1999, 4:1.3-10. 16. Nompleggi D.J., Bonkovsky H.L.: Nutritional Suplementation in chronic liver disease: an analytical review. Hepatology 1994, 19:518-533. 17. Kondrup J., Muller M.J.: Energy and protein requirements of patients with chronic liver disease. J. Hepatology 1997, 27:239-247.


