Jerzy Walecki1, Monika Bekiesińska-Figatowska2, Alicja Ceran3
Zastosowanie rezonansu magnetycznego w diagnostyce chorób miednicy kobiety
Magnetic resonance imaging in diagnostics of the female pelvis
1 z Katedry Radiologii Centrum Medycznego Kształcenia Podyplomowego w Warszawie
Kierownik Katedry: prof. dr hab. Jerzy Walecki
2 z Zakładu Diagnostyki Obrazowej Centralnego Szpitala Kolejowego w Warszawie
Kierownik Zakładu: prof. dr hab. Jerzy Walecki
3 z Oddziału Ginekologii i Położnictwa Centralnego Szpitala Kolejowego w Warszawie
p.o. kierownika: lek. med. Jerzy Rudźko

Wprowadzenie
Podstawową metodą obrazową w diagnostyce zmian patologicznych w miednicy u kobiet jest badanie ultrasonograficzne (USG) wykonywane przez powłoki brzucha oraz sondą dopochwową. W razie wątpliwości diagnostycznych USG jest uzupełniane tomografią komputerową (TK). Ze względu na promieniowanie jonizujące i konieczność podania pacjentce środka kontrastowego zawierającego jod ta metoda ma jednak ograniczone zastosowanie, zwłaszcza u dzieci i kobiet w wieku rozrodczym, ciężarnych i osób uczulonych na jod. Rezonans magnetyczny, którego działanie opiera się na wykorzystaniu pola magnetycznego i w którym stosowane są środki kontrastowe nie zawierające jodu, znajduje coraz szersze zastosowanie w ginekologiczno-położniczej, urologicznej i onkologicznej diagnostyce kobiet. Oprócz aspektów bezpieczeństwa wpływa na to również bardzo wysoka rozdzielczość liniowa i kontrastowa metody, specyficzność tkankowa i możliwość wielopłaszczyznowego obrazowania. Ponadto udane próby zastępowania bardziej inwazyjnych technik diagnostycznych, jak histerosalpingografia, limfografia, urografia, arteriografia, planimetria rentgenowska ich odpowiednikami w metodzie MR powodują, że rezonans magnetyczny staje się istotnym narzędziem diagnostycznym dla ginekologów-położników, urologów i onkologów.
Wady rozwojowe miednicy
Ogromna różnorodność wad wrodzonych układu moczowo-płciowego nie pozwala na ich szczegółowe omówienie w ramach tego artykułu. Należy jednak zaznaczyć, iż w chwili obecnej uważa się, że rezonans magnetyczny dostarcza najpełniejszej informacji o morfologicznych cechach nieprawidłowo wykształconego układu moczowo-płciowego i powinien być stosowany jako najważniejsze badanie u dziewcząt i młodych kobiet z podejrzeniem istnienia takiej wady (13), jeżeli badanie USG nie dostarcza pełnej informacji na jej temat (17).
Niepłodność
Jednym z wielu elementów diagnostyki niepłodności jest ocena drożności jajowodów, dokonywana na podstawie rentgenowskiej histerosalpingografii. Technika rezonansu magnetycznego stworzyła możliwość wykonania tego badania bez stosowania promieniowania jonizującego, po podaniu środka kontrastowego do jamy macicy w ten sam sposób, jak do klasycznego badania. Poza brakiem narażenia na promienie X, zaletą histerosalpingografii MR jest możliwość jednoczasowej oceny morfologicznej innych narządów miednicy i stwierdzenia nieznanej wcześniej patologii, wadą natomiast jest brak możliwości przywrócenia drożności jajowodów (26).
Guzy narządów rodnych
Ze względu na konieczność określenia stopnia zaawansowania raka szyjki i raka trzonu macicy oraz konieczność różnicowania łagodnych i złośliwych guzów jajnika przed podjęciem decyzji o wyborze metody leczenia, rezonans magnetyczny staje się metodą z wyboru w diagnostyce tych stanów, jako że dostarcza najbardziej precyzyjnych informacji spośród wszystkich badań obrazowych. Dynamiczny rozwój metody spowodował, że do użytku klinicznego weszły już cewki dopochwowe, służące do określania stopnia zaawansowania nie tylko raka szyjki macicy, ale również raka trzonu i do badań spektroskopowych. Metodą spektroskopii rezonansu magnetycznego (MRS), polegającą na określaniu składników biochemicznych badanej tkanki, próbuje się oceniać stopień zaawansowania oraz odpowiedź nowotworów na chemioterapię (3).
Badania obrazowe, w tym MR, nie służą do wykrycia guza, który zazwyczaj jest już wcześniej rozpoznany innymi metodami (badaniem ginekologicznym, cytologicznym, biopsją).
Rak szyjki macicy
Ocena stopnia zaawansowania tego nowotworu opiera się na klasyfikacji FIGO lub na systemie TNM. Wartość badania MR w tej ocenie szacowana jest na powyżej 80%, a w wielu pracach – na powyżej 90% (16, 22). Głębokość naciekania szyjki można określić na podstawie zaburzenia jej warstwowej budowy, widocznej najlepiej w obrazach T2-zależnych w płaszczyźnie strzałkowej. Błona śluzowa wyścielająca kanał szyjki ma w nich sygnał hiperintensywny, zaś podścielisko włókniste wykazuje niską intensywność sygnału. Zwykle rak szyjki macicy widoczny jest w badaniu MR w stadium IB jako hiperintensywne ognisko na tle ubogosygnałowego podścieliska (ryc. 1). W II stopniu zaawansowania guz nacieka górne 2/3 pochwy, co w obrazie MR powoduje zanik niskiego sygnału ściany pochwy lub jej hiperintensywne pogrubienie (ryc. 2). Rozprzestrzenianie się zmiany do przymacicza (IIB) rozpoznaje się w płaszczyźnie poprzecznej – w obrazach T2-zależnych przerwany zostaje ubogosygnałowy pierścień podścieliska, w T1 – zaś – na tle hiperintensywnej tkanki tłuszczowej otaczającej szyjkę badanie uwidacznia nieprawidłową tkankę o niższej intensywności sygnału. Technika saturacji tkanki tłuszczowej i dożylne podanie środka kontrastowego zazwyczaj rozstrzygają wątpliwości dotyczące przejścia procesu do przymacicza. W stadium IIIA opisane wyżej cechy naciekania ściany pochwy widoczne są w jej dolnej 1/3. Stopień zaawansowania IIIB charakteryzuje się naciekiem przymacicz dochodzącym do mięśni miednicy lub naczyń biodrowych. Jeżeli proces zajmuje moczowód, badanie pozwala uwidocznić jego poszerzenie powyżej miejsca naciekania. W stadium IVA MR uwidacznia cechy naciekania pęcherza moczowego i odbytnicy: w obrazach T2-zależnych przerwana zostaje prawidłowa, ubogosygnałowa ściana tych narządów, a hiperintensywny guz może wpuklać się do ich światła.
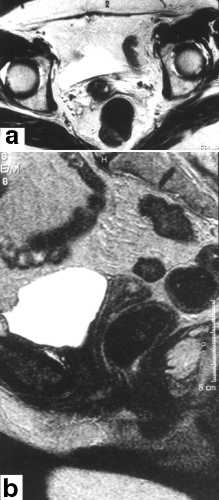
Ryc. 1. Pacjentka l. 72; w wywiadach amputacja trzonu macicy z powodu mięśniaków. Obecnie rak w kikucie. Obrazy T2-zależne: hiperintensywne ognisko raka po stronie lewej w płaszczyźnie poprzecznej (a) i strzałkowej (b).
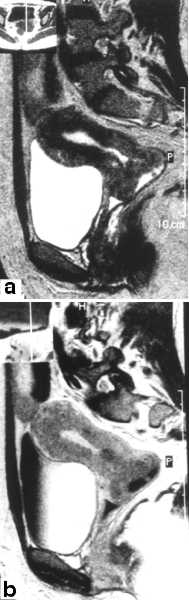
Ryc. 2. Chora l. 36; rak szyjki macicy IIA. Płaszczyzna strzałkowa: olbrzymi guz szyjki wypełniający górną część pochwy w obrazie T2-zależnym (a) i T1-zależnym po wzmocnieniu kontrastowym (b).
Badanie MR służy również do oceny zajęcia węzłów chłonnych i przerzutów odległych – dotyczy to zarówno raka szyjki macicy, jak i wszelkich innych nowotworów złośliwych miednicy, o których będzie mowa w dalszej części artykułu. W tym miejscu wspomnieć zatem należy o obiecujących rezultatach limfografii MR z zastosowaniem specyficznych środków kontrastowych, podawanych dożylnie i docierających do węzłów chłonnych drogą limfatyczną, po przejściu przez ściany naczyń włośniczkowych. Te supermałe cząsteczki tlenku żelaza (ang. USPIO – ultrasmall iron oxide particles) powodują utratę sygnału z miejsca wychwytu w obrazach T2-zależnych. Jako że przerzuty do węzłów chłonnych nie wychwytują środka kontrastowego, podanie USPIO stwarza wyraźną różnicę obrazu MR między prawidłowymi a metastatycznie zmienionymi węzłami chłonnymi. Tak więc zastosowanie kliniczne tego środka kontrastowego daje szansę uwidocznienia przerzutów w niepowiększonych węzłach chłonnych, a także odróżnienia węzłów powiększonych odczynowo od przerzutowych (5, 14).
Metoda MR stosowana jest do oceny pooperacyjnej w przypadkach raka szyjki macicy i nowotworów miednicy w ogóle, do różnicowania wznowy guza i zmian pooperacyjnych, a także do oceny efektów radio- i chemioterapii. Oprócz obliczania objętości guza na podstawie badania morfologicznego (20), stosuje się również ocenę czasu i stopnia wzmocnienia guza w dynamicznym badaniu po podaniu środka kontrastowego. Porównanie czasu początku wzmocnienia i czasu do osiągnięcia jego szczytu w badaniach wykonywanych przed rozpoczęciem i po zakończeniu leczenia dostarcza istotnych informacji na temat odpowiedzi na stosowane leczenie (8).
Rak trzonu macicy
Stopień zaawansowania tego nowotworu określa się również na podstawie klasyfikacji FIGO lub systemu TNM. Ocena głębokości naciekania jest oparta na wykazaniu zaburzenia prawidłowej warstwowej budowy macicy. Błona śluzowa jest w nich hiperintensywna i jest oddzielona od błony mięśniowej (wykazującej pośrednią intensywność sygnału) przez ubogosygnałową linię warstwy łączącej. Ta linia przestaje być widoczna u kobiet po menopauzie.
Już w stadium IA o obecności guza może świadczyć pogrubienie błony śluzowej lub niejednorodne ognisko w jej obrębie, wykazujące obniżoną intensywność sygnału w obrazach T2-zależnych. Warstwa łącząca jest zachowana, a u kobiet w wieku pomenopauzalnym stwierdza się wyraźną granicę miedzy guzem a błoną mięśniową. W II stopniu zaawansowania (IIB) warstwa łącząca jest przerwana na wysokości guza, a o naciekaniu wewnętrznej połowy grubości błony mięśniowej świadczy nieprawidłowy, wysoki w obrazach T2-zależnych, sygnał guza na tle prawidłowego myometrium o pośredniej intensywności sygnału. W stadium IIC nowotwór zajmuje zewnętrzną połowę błony mięśniowej (ryc. 3). W II stopniu zaawansowania stwierdza się również przejście procesu na szyjkę macicy. Guz ulega silniejszemu niż prawidłowa tkanka wzmocnieniu kontrastowemu. W stadium III rak trzonu szerzy się poza macicę zajmując przydatki lub dając rozsiew do otrzewnej (IIIA), obejmując pochwę (IIIB), dając przerzuty do węzłów chłonnych (IIIC). W IV stopniu zaawansowania stwierdza się naciekanie pęcherza moczowego i/lub odbytnicy.

Ryc. 3. Pacjentka l. 27; w wywiadach usunięcie raka endometrioidalnego prawego jajnika. Obecnie rak trzonu macicy IC. Płaszczyzna strzałkowa: przerwanie warstwy łączącej, naciek przekraczający połowę grubości błony mięśniowej na przedniej i tylnej ścianie macicy widoczny w obrazie T2-zależnym (a) i T1 – po wzmocnieniu kontrastowym (b).
W chwili obecnej badanie MR jest uważane za metodę z wyboru w przedoperacyjnej ocenie stopnia zaawansowania raka trzonu macicy (17). Metodę stosuje się też po leczeniu dla odróżnienia wznowy guza od pooperacyjnych zmian bliznowatych i zmian włóknistych będących następstwem zastosowanej radio- i/lub chemioterapii. W pierwszym roku po zakończeniu leczenia to różnicowanie jest bardzo trudne lub wręcz niemożliwe, gdyż zarówno pozostała część guza lub jego wznowa jak i wczesne zmiany popromienne i po chemioterapii wykazują hiperintensywny sygnał w obrazach T2-zależnych i silne wzmocnienie kontrastowe. Po upływie roku w obrazie tkanki nowotworowej i włóknistej zaczyna się pojawiać różnica: ta pierwsza wykazuje nadal wysoką lub pośrednią intensywność sygnału i ulega wzmocnieniu kontrastowemu, podczas gdy druga jest hipointensywna i nie wzmacnia się środkiem kontrastowym (12).
Gruczolistość wewnętrzna (adenomyosis)
Tę nienowotworową chorobę macicy autorzy wymieniają w tym miejscu ze względu na to, że rezonans magnetyczny jest jedyną metodą obrazową pozwalającą na jej rozpoznanie (z dokładnością określaną na 90%) (21). Zarówno USG jak i TK wykazują w tym przypadku jedynie niespecyficzne powiększenie macicy (15). Rozlaną postać gruczolistości wewnętrznej charakteryzuje w obrazie MR poszerzenie ubogosygnałowej warstwy łączącej (która w warunkach prawidłowych nie powinna przekraczać 6 mm) (1) – poszerzenie do 12 lub więcej mm pozwala na pewne rozpoznanie (21). Ogniskowa postać adenomyosis wymaga różnicowania z mięśniakiem gładkokomórkowym, od którego różni się eliptycznym kształtem, nieregularnymi granicami i nieostrym odgraniczeniem od prawidłowej błony mięśniowej; w przypadkach gruczolistości nie stwierdza się poszerzonych naczyń żylnych, które często towarzyszą mięśniakom.
Łagodne i złośliwe guzy jajników
Choć obecnie uważa się, że rezonans magnetyczny nie przewyższa znacząco wartości innych badań obrazowych w ocenie stopnia zaawansowania raka jajnika, to jednak ma on zasadnicze znaczenie w różnicowaniu poszczególnych łagodnych guzów jajnika i odróżnieniu ich od zmian złośliwych, w tych licznych przypadkach, kiedy ultrasonografia nie daje jednoznacznej odpowiedzi na stawiane przez klinicystów pytania (10, 17). Szybki rozwój techniki MR sprawia, że istnieje szereg możliwości zwiększenia jej dokładności diagnostycznej poprzez zastosowanie m.in. metody saturacji tkanki tłuszczowej, doustnych i doodbytniczych środków kontrastowych, czy też wspomnianego wyżej środka kontrastowego wychwytywanego przez węzły chłonne. Dzięki wysokiej specyficzności tkankowej badanie MR pozwala na jednoznaczne różnicowanie tkanki litej i płynnej (ubogo- i bogatobiałkowej), tkanki tłuszczowej i krwi w różnym stopniu hemolizy, co w diagnostyce guzów jajnika ma szczególne znaczenie.
Torbiele proste
W obrazie MR torbiele czynnościowe wykazują gładkie, cienkie ściany i przegrody, jednorodną płynową zawartość o niskiej lub pośredniej intensywności sygnału w obrazach T1-zależnych (izointensywnej z moczem w pęcherzu moczowym w przypadku torbieli surowiczej, hiperintensywnej w porównaniu z moczem – w torbieli śluzowej) i wysokiej w obrazach T2-zależnych (24). Po podaniu środka kontrastowego nie ulegają wzmocnieniu. Podobnie przedstawiają się gruczolakotorbielaki (ryc. 4) – odcinkowe pogrubienie ściany lub przegrody powyżej 3 mm lub obecność przyściennego guzka ulegającego wzmocnieniu kontrastowemu wskazuje na graniczny charakter guza.
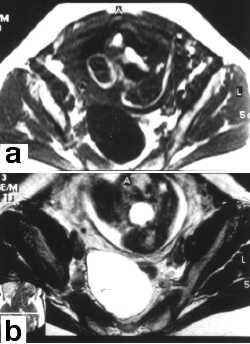
Ryc. 4. Ciężarna l. 33; ciąża II, 27 Hbd. Cienkościenna torbiel prawego jajnika, z cienkimi przegrodami i o jednorodnej płynowej zawartości, zasłonięta przez ciężarną macicę (niejasny obraz USG). Po badaniu MR w terminie porodu wykonano cięcie cesarskie i jednoczasowo usunięto guz. Hist.-pat.: torbielakogruczolak.
Torbiele endometrialne
Charakter sygnału tych torbieli w badaniu MR zależy od stadium ewolucji zawartej w nich wynaczynionej krwi. Obraz MR jest wysoce specyficzny (91-98%), jeżeli zmiany wykazują wysoką intensywność sygnału w obrazach T1-zależnych i stosunkowo niską (ang. shading) w T2-. Bardzo często torbiele endometrialne są hiperintensywne zarówno w obrazach T1- jak i T2-zależnych. Ich charakterystyczną cechą jest gruba, ubogosygnałowa torebka, która powstaje w wyniku odkładania złogów hemosyderyny i włóknienia i może ulegać wzmocnieniu kontrastowemu (10, 11) (ryc. 5a).
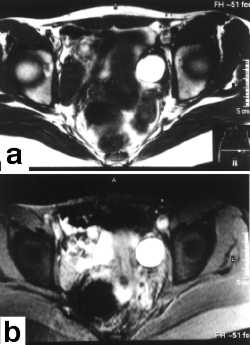
Ryc. 5. Chora l. 25; torbiel endometrialna lewego jajnika. Płaszczyzna poprzeczna: grubościenna torbiel o hiperintensywnej zawartości w obrazie T1-zależnym (a), której sygnał nie ulega stłumieniu po zastosowaniu saturacji tkanki tłuszczowej (b).
Torbiele skórzaste
Intensywność sygnału tych guzów jest w obrazach T1- i T2-zależnych podobna do podskórnej i wewnątrzmiednicznej tkanki tłuszczowej, jako że ich głównym składnikiem jest właśnie ta tkanka. Charakter sygnału, często zróżnicowany, zależy poza tym od obecności w obrębie potworniaka innych tkanek (zwapnień, kości, zębów, włosów); sam tłuszcz, w zależności od konsystencji, może powodować różne natężenie sygnału, a także obecność kul tłuszczowych czy poziomu tłuszcz-płyn (ryc. 6a).
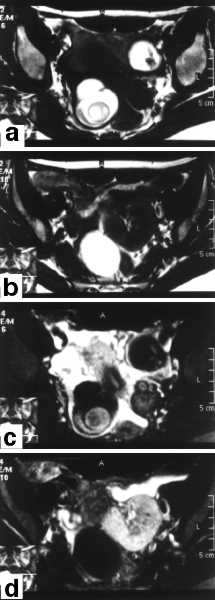
Ryc. 6. Pacjentka l. 20; torbiele skórzaste obu jajników i ektopowa nerka miedniczna (b, d). Płaszczyzna poprzeczna: obustronne torbiele dermoidalne wykazują zróżnicowany sygnał, w przeważającej części hiperintensywny, w obrazach T1-zależnych (a, b) – po zastosowaniu saturacji tkanki tłuszczowej ten sygnał ulega stłumieniu (c, d).
Zastosowanie techniki saturacji tkanki tłuszczowej pozwala na jednoznaczne różnicowanie torbieli endometrialnych i dermoidalnych. Zarówno wynaczyniona krew (w fazie wolnej methemoglobiny) jak i tkanka tłuszczowa mają hiperintensywny sygnał w obrazach T1-zależnych. Ten sygnał ulega stłumieniu w przypadku torbieli skórzastej (ryc. 6c), natomiast nie zmienia się w torbieli endometrialnej (ryc. 5b) (10, 11). Stłumienie sygnału z wewnątrzmiednicznej tkanki tłuszczowej występującej między pętlami jelit pozwala również na wykrywanie drobnych ognisk endometriozy (o średnicy 1 cm i mniejszych) rozsianych w miednicy, poza jajnikami.
Włókniaki i włókniakogruczolaki
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Ascher S.M. et al.: Adenomyosis: prospective comparison of MR imaging and transvaginal sonography. Radiology, 1994, 190:803. 2. Balleyguier C. et al.: Value of MR imaging (MRI) in preoperative evaluation of bladder endometriosis with an endocavitary (EC) and a surface coil (SC). Eur Radiol, Feb. 2000, suppl. 1, 10(2):143. 3. Bekiesińska-Figatowska M.: Choroby macicy i przydatków. [W:] Rezonans magnetyczny i tomografia komputerowa w praktyce klinicznej. Walecki J., Ziemiański A. (red.). Springer PWN, Warszawa 1997, 392-400. 4. Bekiesińska-Figatowska M., Ceran A.: Olbrzymia torbiel prawego jajnika u pacjentki w 33 tygodniu ciąży – diagnostyka metodą rezonansu magnetycznego. Rez. Magn. Med., 1998, 6(1):48. 5. Bellin M.F.: MR lymphography in pelvic cancer. Eur. Radiol., Feb. 2000, suppl. 1, 10(2):54. 6. Bernhardt T.M. et al.: MRI imaging: virtual 3-dimensional cystoscopy of the bladder. Eur. Radiol., Feb. 2000, suppl. 1, 10(2):143. 7. Beyersdorff D. et al.: MRI findings in patients with urinary incontinence not caused by prolapse. Eur. Radiol., suppl. 1, 10(2):144. 8. Boss E.A. et al.: Pharmacokinetic changes in fast dynamic contrast enhanced MR imaging of cervical carcinoma after radiotherapy. Eur. Radiol., suppl. 1, 10(2):123. 9. Catalano C. et al.: Gd-DTPA enhanced MR urography: Comparison with X-ray urography. Eur. Radiol., suppl.1, 10(2):213. 10. Ceran A. i wsp.: Łagodne i złośliwe guzy jajnika w obrazie MR – doświadczenia własne z okresu pięciu lat. Rez. Magn. Med., 1999, 7(1):45. 11. Ceran A. et al.: Magnetic resonance imaging of endometrial cysts – own experience. [W:] New technologies for gynecologic and obstetric investigation. Genazzani A.R., Artini P.G. (red.). CIC Edizioni Internazionali, Rome 1999, 299-302. 12. Ebner F. et al.: Tumor recurrence versus fibrosis in the female pelvis: differentiation with MR imaging at 1,5 T. Radiology, 1998, 166:333. 13. Fielding J.: Anomalies of the muellerian system. [W:] MR and Imaging of the Female Pelvis. Clare M.C. Tempany (red.). Mosby – Year Book, Inc. 1995, 75-94. 14. Hamm B.: Lymphographic agents. Eur. Radiol., Feb. 2000, 10(2):63. 15. Heuck A., Scheidler J.: Uterus and Vagina. [W:] Abdominal and Pelvic MRI. Heuck A., Reiser M. (red.). Springer-Verlag Berlin Heidelberg 1998, 283-318. 16. Kim S.H. et al.: Preoperative staging of uterine cervical carcinoma: comparison of CT and MRI in 99 patients. J. Comput. Assist. Tomogr., 1993, 17:633. 17. Kubik-Huch R.A.: Female pelvis. Eur. Radiol., Feb. 2000, suppl. 1, 10(2):89. 18. Kubik-Huch R.A. et al.: Ultrafast fetal imaging. Eur. Radiol., Feb. 2000, suppl. 1, 10(2):122. 19. Luboldt W., Krestin G.P.: Kidneys. [W:] Abdominal and Pelvic MRI. Heuck A., Reiser M. (red.). Springer-Verlag Berlin Heidelberg 1998, 149-166. 20. Manfredi R. et al.: Cervical cancer response to neoadjuvant therapy: MR imaging assessment. Radiology, 1998, 209:819. 21. Reinhold C. et al.: Uterine adenomyosis: comparison of endovaginal US and MRI with histopathological correlation. Radiology, 1996, 199:151. 22. Scheidler J. et al.: Parametrial invasion in cervical carcinoma: evaluation of detection at MR imaging with fat suppresion.
Radiology, 1998, 206:125. 23. Schnall M.D. et al.: Rectal tumor stage: correlation of endorectal MR imaging and pathologic findings. Radiology, 1994, 190:709. 24. Scoutt L.M. et al.: Imaging of ovarian masses: magnetic resonance imaging. Clinical Obstetrics & Gynecology, 1991, 34(2):443. 25. Scoutt L.M. et al.: MR evaluation of clinically suspected adnexal masses. J. Comput. Assist. Tomogr., 1994, 18:609. 26. Sias A. et al.: MR hysterosalpingography in the assessment of infertility. Eur. Radiol., Feb. 2000, suppl. 1, 10(2):122. 27. Unterweger M. et al.: Ultrafast MR imaging of pelvic floor continence mechanisms. Eur. Radiol., Feb. 2000, suppl. 1, 10(2):144. 28. Wagiel K.: Choroby nerek i pęcherza moczowego. [W:] Rezonans magnetyczny i tomografia komputerowa w praktyce klinicznej. Walecki J., Ziemiański A. (red.). Springer PWN, Warszawa 1997, 377-387.







