© Borgis - Nowa Stomatologia 4/2008, s. 147-150
*Maria Wacińska-Drabińska, Marzena Kaczmarska, Aleksandra Niedziela
Urazowe złamania korzeni zębów stałych – opis przypadku
TRAUMATIC ROOT FRACTURES OF PERMANENT TEETH-CASE REPORT
Zakład Stomatologii Dziecięcej Instytutu Stomatologii Warszawskiego Uniwersytetu Medycznego
Kierownik Zakładu: dr n. med. Aleksander Remiszewski

WPROWADZENIE
Złamania korzeni zębów spowodowane urazem zdarzają się stosunkowo rzadko. Stanowią one jednak poważny problem kliniczny. Uraz zazwyczaj obejmuje wiele struktur zęba: zębinę, cement korzeniowy i miazgę. Trudności dla lekarza stwarza zarówno postawienie właściwej diagnozy, jak również wybór metody leczenia. W przypadku masywniejszych urazów złamaniom korzeni zębów może również towarzyszyć złamanie kości wyrostka zębodołowego. Linie złamania mogą mieć przebieg pionowy, skośny lub poziomy.
Pionowe złamanie dotyczy częściej zębów leczonych endodontycznie. Jedyną metodą leczenia w takich przypadkach jest usunięcie zęba (1, 2, 3).
Linia skośnego złamania korzenia przebiega często przez korzeń i koronę zęba, kontaktując się ze środowiskiem jamy ustnej. W takich złamaniach rokowanie jest złe. Zęby zazwyczaj kwalifikowane są do usunięcia (1, 3, 4).
Linia złamania skośnego może również przebiegać wewnątrzzębodołowo. Jeżeli ten rodzaj urazu jest rozpoznany wcześnie i zastosuje się odpowiednie postępowanie, jest szansa na powodzenie leczenia.
Poprzeczne złamania korzeni, zgodnie z propozycją Wassmunda dzieli się na umiejscowione w 1/3 przykoronowej części korzenia, w połowie długości korzenia i w 1/3 wierzchołkowej części korzenia.
W badaniu klinicznym, zależnie od przebiegu linii złamania, można zaobserwować mniejszą lub większą ruchomość korony, dodatnią reakcję ozębnej na opukiwanie i niekiedy przemieszczenie fragmentu koronowego.
W obrazie radiologicznym szpara złamania jest zwykle bardziej lub mniej dostrzegalna, zdarza się jednak, że bezpośrednio po urazie w badaniu radiologicznym nie obserwuje się zmian patologicznych.
OPIS PRZYPADKU
Dziewczynka J.S. lat 15 została skierowana do Zakładu Stomatologii Dziecięcej Warszawskiego Uniwersytetu Medycznego przez lekarza stomatologa leczącego do tej pory pacjentkę po urazie zębów 21, 22. Skierowanie zawierało prośbę o „ ustalenie dalszego postępowania odnośnie leczonego zęba 22”. Według relacji pacjentki w dn. 28.07.2004 r. doznała ona urazu zębów siecznych górnych. Uderzona została plastikową miską przez siostrę w czasie zabawy. Pacjentka zgłosiła się do lekarza stomatologa w miejscu zamieszkania następnego dnia po urazie.
Na podstawie wywiadu, badania klinicznego i radiologicznego lekarz rozpoznał złamanie korony zęba 21 z obnażeniem miazgi. W badaniu radiologicznym (ryc. 1) obraz korzeni zębów 21, 22 i otaczającej je kości wyrostka zębodołowego został oceniony jako prawidłowy. W znieczuleniu nasiękowym usunięto miazgę zęba 21, opracowano i wypełniono kanał pastą endomethasone. Koronę zęba 21 odbudowano następnego dnia materiałem kompozytowym.
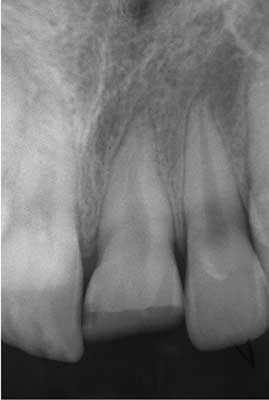
Ryc. 1. Zdjęcie rtg zębów 21, 22 wykonane następnego dnia po urazie.
Ząb 22 w badaniu klinicznym wykazywał nieco zwiększoną reakcję na zimno. Lekarz prowadzący zaaplikował lakier fluorowy na powierzchnię korony zęba.
Pacjentka zgłosiła się na badanie kontrolne dopiero po 2 miesiącach. Lekarz na podstawie badania klinicznego (nieco zwiększona ruchomość korony) podejrzewał złamanie korzenia zęba 22 i skierował pacjentkę do Zakładu Stomatologii Dziecięcej.
W czasie pierwszej wizyty w dn. 13.10.2004 r. stwierdzono prawidłową barwę korony zęba 22, błonę śluzową wyrostka zębodołowego w okolicy zęba 22 bez zmian patologicznych, zwiększoną ruchomość korony zęba. Wargowo nieco poniżej szyjki zęba widoczne, poprzeczne pęknięcie w obrębie szkliwa. W badaniu palpacyjnym wyrostka zębodołowego, podniebiennie ok. 1 cm powyżej brzegu dziąsła wyczuwalny był nieznaczny stopień. Reakcja ozębnej na opukiwanie w linii poziomej i pionowej była dodatnia, a reakcja miazgi na chlorek etylu wzmożona. Badanie rtg potwierdziło obecność linii złamania, przebiegających w części koronowej i w części korzeniowej nieco powyżej brzegu wyrostka zębodołowego (ryc. 2).
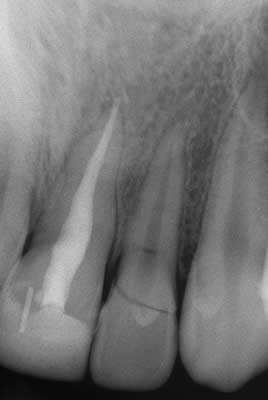
Ryc. 2. Zdjęcie rtg zęba 22 po 2 1/2 mies. od urazu w dniu zgłoszenia się do Zakładu Stomatologii Dziecięcej.
Pomimo złego rokowania podjęto próbę leczenia. Założono unieruchomienie w odcinku zębów 15 do 25 z ligatury stalowej, wzmocnionej materiałem kompozytowym. W znieczuleniu nasiękowym usunięto miazgę komorową i kanałową zęba 22. Kanał opracowano mechanicznie na długość 23 mm i szerokość 45 oraz chemicznie, płucząc 2% roztworem podchlorynu sodu i solą fizjologiczną. W trakcie opracowywania mechanicznego wystąpiło krwawienie z kanału, prawdopodobnie z ziarniny powstałej w szparze złamania. Nie stwierdzono natomiast poprzecznego przemieszczenia odłamów, utrudniającego opracowywanie kanału. Po osuszeniu kanał wypełniono biopulpem, a otwór trepanacyjny zaopatrzono wypełnieniem czasowym. Po tygodniu, w czasie kolejnej wizyty pacjentka nie zgłaszała dolegliwości bólowych. Nie stwierdzono również dodatniej reakcji ozębnej leczonego zęba na opukiwanie. Po usunięciu biopulpu, przemyciu i osuszeniu kanału, dostosowano sztyft wykonany z drutu Kirschnera. Następnie zacementowano go w kanale przy użyciu cementu karboksylowego. Otwór trepanacyjny wypełniono materiałem kompozytowym.
W czasie kolejnych wizyt kontrolnych po 3 i 8 miesiącach pacjentka nie zgłaszała żadnych dolegliwości. Unieruchomienie zdjęto po 3 miesiącach, ruchomość korony oceniono na I stopień.
Po 1 roku i 8 mies. od urazu w kontrolnym badaniu rtg stwierdzono ognisko rozrzedzenia struktury kości na wysokości 2/3 długości korzenia od strony przyśrodkowej (ryc. 3).
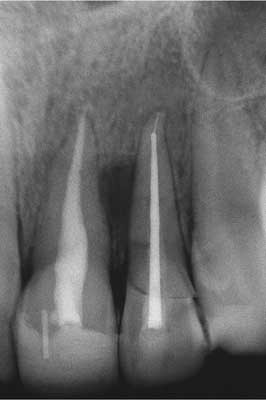
Ryc. 3. Badanie kontrolne po roku i 8 mies. od urazu.
Zaplanowano zabieg usunięcia zmiany ziarninowej i wypełnienia jamy w kości materiałem kościozastępczym.
Zabieg wykonano w znieczuleniu nasiękowym. Nacięto płat śluzówkowo-okostnowy (cięcie Partscha). Po odwarstwieniu płata uwidoczniono miejsce zniszczenia blaszki zewnętrznej zębodołu zęba 22. Usunięto zniszczony fragment blaszki kostnej, wyłyżeczkowano starannie ziarninę zapalną. Jamę kostną wypełniono materiałem Cerasorb. Ubytek zamknięto przyszywając płat śluzówkowo-okostnowy szwami resorbowalnymi. Gojenie po zabiegu przebiegało bez powiklań.
Powyżej zamieściliśmy fragment artykułu, do którego możesz uzyskać pełny dostęp.
Mam kod dostępu
- Aby uzyskać płatny dostęp do pełnej treści powyższego artykułu albo wszystkich artykułów (w zależności od wybranej opcji), należy wprowadzić kod.
- Wprowadzając kod, akceptują Państwo treść Regulaminu oraz potwierdzają zapoznanie się z nim.
- Aby kupić kod proszę skorzystać z jednej z poniższych opcji.
Opcja #1
29 zł
Wybieram
- dostęp do tego artykułu
- dostęp na 7 dni
uzyskany kod musi być wprowadzony na stronie artykułu, do którego został wykupiony
Opcja #2
69 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 30 dni
- najpopularniejsza opcja
Opcja #3
129 zł
Wybieram
- dostęp do tego i pozostałych ponad 7000 artykułów
- dostęp na 90 dni
- oszczędzasz 78 zł
Piśmiennictwo
1. Szpringer-Nodzak M. Urazy zębów u dzieci i młodzieży. Wyd. Czelej, Lublin 1999; 91-98. 2. Wolton R.E.: Craked tooth and vertical root fracture. In: Principles and practice of endodonties. W.B. Saunders, Philadelphia, 1995, 478-491. 3. Andreasen J.O. et al.: Traumatic Dental Injuries – A Manual Munksgaard. Copenhagen 1999. 4. Cvek M. et al.: Healing and prognosis of teeth with intra – alveolar fractures involwing the cervical part of the root. Dent. Traumatol., 2003, 19, 64-66. 5. Jacobsen I., Kerekes K.: Diagnosis and treatment of pulp necrosis in permanent anterior teeth with root fracture. Scand. J. Dent. Res. 1980; 88: 370-376. 6. Feely L., Mackie I. C., Macfarlane T.: An investigation of root – fractured pemanent incisor teeth in children. Dent. Traumatol., 2003, 19, 52-54. 7. Kryst L. i wsp.: Badania rentgennowskie w urazach zębów i wyrostka zębodołowego szczęki oraz części zębodołowej żuchwy. Czas. Stomat., 1995, XLVIII, 670-677. 8. Guidelines for the management of traumatic dental injuries. Committe of the International Association of Dental Traumatology. Update March 2007. 9. Andreasen F. M.: Pulpal healing after tooth luxation and root fractures in the permanent dentition. Monografia na stopień Doktora Odontologii. Kopenhaga 1995. 10. Andreasen F. M. et al.: Prognosis of root fractured permanent incisors – preduction of healing modalities. Endod. Dent. Traumatol., 1989, 5, 11-22.



